Тромбоцитопеническая пурпура — одно из самых распространенных геморрагических заболеваний. Его диагностируют у сотен детей на миллион обследованных. У малышей появляются синяки без видимых причин. Дефицит тромбоцитов нарушает свертываемость крови, и даже незначительные травмы могут вызвать кровоподтеки.
Если родители замечают постоянные синяки на теле ребенка, им следует обратиться к гематологу. Врач назначит необходимое лечение, и шансы на полное выздоровление очень высоки. Нелеченная тромбоцитопения может привести к внутренним кровотечениям, угрожающим жизни, особенно опасны кровоизлияния в головной мозг, которые могут вызвать инвалидность.
Что такое тромбоцитопеническая пурпура?
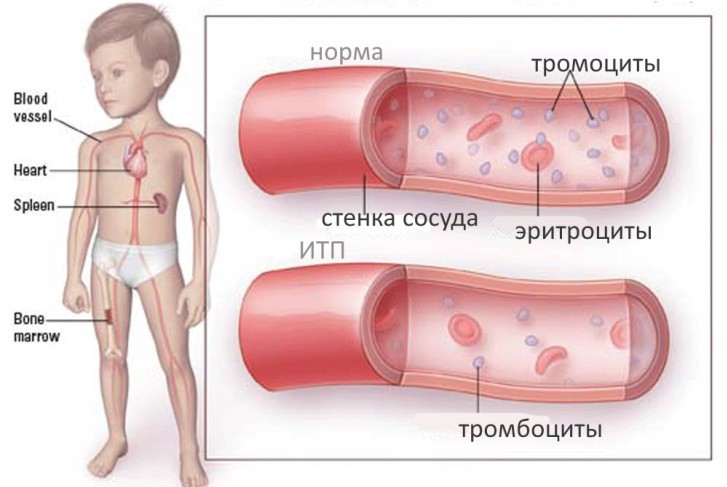
Тромбоцитопеническая пурпура — это заболевание кровеносной системы, характеризующееся снижением количества тромбоцитов и кожными кровоизлияниями. Также известна как болезнь Верльгофа. Патология возникает из-за нарушений в иммунной системе и чаще встречается у девочек, особенно в дошкольном возрасте.
Тромбоциты — это клетки, отвечающие за остановку кровотечений. Под воздействием различных факторов их количество в крови уменьшается. Это происходит из-за недостаточного синтеза тромбоцитов и их агрегации в конгломераты, что приводит к тромбоцитопении и кровоизлияниям в ткани и слизистые оболочки.
Классификация болезни
В зависимости от продолжительности выделяют две фазы заболевания. Острая фаза длится от месяца до полугода и заканчивается выздоровлением. Хроническая фаза продолжается более полугода, при этом стадии обострения чередуются с неустойчивыми ремиссиями. Если периоды между ремиссиями почти отсутствуют, говорят о хронически-рецидивирующей пурпуре.
Механизм развития тромбоцитопенической пурпуры различен. Выделяют четыре типа возникновения заболевания:
- Аутоиммунный тип – возникает как следствие другой болезни, связанной с нарушением работы иммунной системы. Чаще всего развивается у детей после системной красной волчанки или острого лейкоза.
- Трансиммунный тип (в неонатальном периоде) – возникает у новорожденных из-за попадания антител от матери во время беременности.
- Изоиммунный тип – является ответом иммунной системы на переливание крови, чаще всего диагностируется после повторного переливания.
- Гетероиммунный тип – возникает из-за разрушения антигенной структуры тромбоцитов под воздействием вирусов, токсичных веществ или высоких доз рентгеновского излучения.
Причины возникновения заболевания
Причины тромбоцитопенической пурпуры разнообразны, и в зависимости от них выделяют различные типы заболевания. Развитие болезни может быть вызвано следующими факторами:
- перенесенные вирусные инфекции (до 40% случаев);
- интоксикация химическими веществами;
- рак костного мозга;
- злоупотребление рентгеноскопией;
- операции на сердце и сосудистое протезирование (некачественные материалы могут нарушать целостность тромбоцитарных оболочек);
- многократные переливания крови.
Тромбоцитопеническая пурпура может развиваться без видимой причины — это идиопатическая форма болезни, которая регистрируется у до 45% пациентов. Иногда заболевание диагностируется после активной иммунизации ребенка. Некоторые лекарства (около пятидесяти наименований) могут спровоцировать пурпуру, особенно при длительном применении цефалоспоринов, бета-блокаторов, салицилатов и сульфаниламидов.
Характерные симптомы у детей
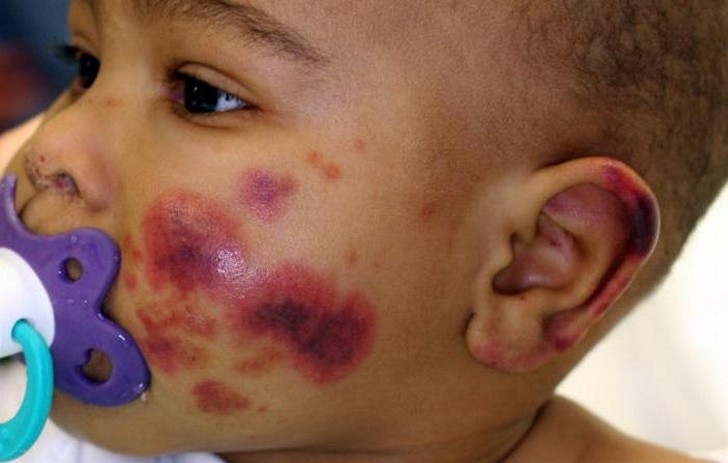
Размер высыпаний варьируется от единичных точек (петехий) до крупных скоплений. Это сосудистые нарушения, приводящие к образованию подкожных гематом. Новые гематомы яркие, иссиня-красные, а старые становятся желто-зелеными.
Кровоизлияния могут возникать не только на коже, но и на слизистых оболочках, включая глаза. Сыпь бывает сухой или влажной, возможны ночные кровотечения. Локализация чаще всего наблюдается на руках и ногах, реже на лице, вокруг миндалин, на мягком небе и в глазной сетчатке. Также могут возникать носовые кровотечения и кровоточивость десен. Иногда кровь может присутствовать в кале, моче и рвотных массах.
У детей могут диагностироваться ишемические изменения в тканях и внутренних органах из-за нарушения кровообращения, вызванного закупоркой мелких сосудов тромбами. Особенно опасно, если закупорка происходит в головном мозге. Сопутствующие симптомы могут включать:
- незначительное повышение температуры;
- тошноту и боли в нижней части живота;
- снижение уровня гемоглобина в крови и развитие анемии;
- тахикардию у некоторых детей.
Методы лечения
Консервативная терапия
Если у малыша нет кровотечений и кровоподтеков, лечение можно проводить дома. При легком течении болезни назначают Кальция Пантотенат и Этамзилат Натрия. Уровень тромбоцитов у детей постепенно повышается и нормализуется. Однако любые проявления геморрагических симптомов (синяки, кровавые точки на теле) требуют госпитализации. В острой фазе болезни необходимо соблюдать постельный режим, чтобы минимизировать риск травм. Медикаментозная терапия направлена на предотвращение деградации тромбоцитов и увеличение их концентрации в крови.
При тяжелой стадии заболевания применяются следующие методы:
- Кортикостероидная терапия (Преднизолон, Гидрокортизон) для подавления аутоиммунных процессов.
- Для остановки местных кровотечений назначают Аскорутин и Тромбин.
- Нормализация циркуляции крови осуществляется с помощью Трентала.
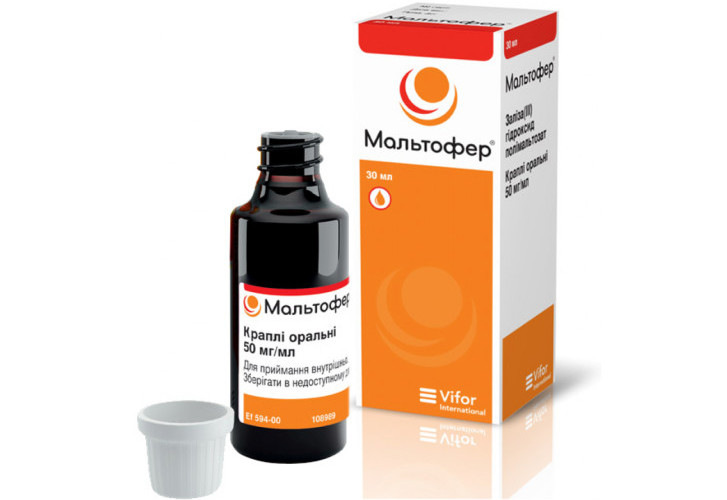
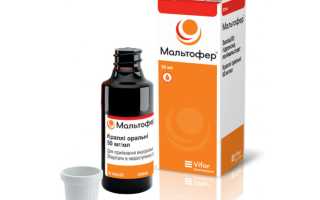
- В связи с большими потерями крови назначают железосодержащие препараты, такие как Мальтофер, Ферронал и Феррум Лек, для профилактики анемии.
- При крупных кровопотерях может потребоваться срочное вливание плазмы и эритроцитов.
Лечебная диета
Ребенок с тромбоцитопенической пурпурой должен получать полноценное питание. Низкий уровень гемоглобина из-за потери крови требует сбалансированного минерального состава рациона. Терапия глюкокортикостероидами может привести к потере веса, поэтому пища должна быть богата белками. Важно обеспечить поступление кальция, витаминов С, А и Р. Рекомендуется диета №5 и комплекс витаминных препаратов. Блюда готовятся вареными или запеченными. Питьевой режим должен составлять не менее 2 литров чистой воды в сутки.
Следует исключить жирную пищу, консервированные овощи, приправы, солености, фаст-фуд и кофеин. Все виды консервов и блюда с уксусом также подлежат исключению, так как они замедляют образование тромбоцитов. Запрещены мясные, рыбные и грибные бульоны. Разрешен только вегетарианский суп с протертыми кабачками, картофелем, морковью, гречкой или рисом. В такой суп можно добавить 5-7 г сливочного масла. Предпочтение отдается измельченной и протертой пище. Питание должно быть пятиразовым, вся еда подается теплой.
Хирургическое лечение
Хирургическое лечение применяется в крайних случаях. Если несколько курсов глюкокортикостероидной терапии не дали результатов, показано частичное (реже полное) удаление селезенки, называемое спленэктомией. Эта процедура назначается при снижении тромбоцитов до 10 тыс./мкл или при неостановимых кровопотерях, угрожающих жизни ребенка.
Прогноз на выздоровление и возможные осложнения
Прогноз заболевания благоприятный. При своевременном обращении за медицинской помощью полное выздоровление у детей наблюдается в 90% случаев. Спленэктомия обеспечивает длительные ремиссии. Дети могут посещать учебные заведения и участвовать в подвижных играх наравне со здоровыми сверстниками. Однако им необходимо постоянное наблюдение у гематолога и контроль показателей крови. Запрещено использование препаратов, содержащих ацетилсалициловую кислоту и кофеин, так как они негативно влияют на свертываемость крови.
При снижении уровня тромбоцитов до 20 тыс./мкл ребенку запрещены активные движения и занятия спортом, а при показателе ниже 15 тыс./мкл требуется госпитализация. Одним из осложнений острой стадии заболевания может быть геморрагический инсульт, который приводит к обширным кровоизлияниям в ткани головного мозга. Это вызывает нарушения речи и вялость мышц языка. Если ребенок впадает в геморрагическую кому, возможен летальный исход в течение первых пяти суток.
Что такое тромбоцитопеническая пурпура
Идиопатическая тромбоцитопеническая пурпура — это первичное заболевание крови, проявляющееся изменениями в количестве и качестве тромбоцитов, что нарушает гомеостаз.
Основные признаки заболевания включают пурпуру, точечные кровоизлияния под кожу (петехии) и слизистые оболочки (экхимозы), а также кровотечения, возникающие из-за нарушения свёртывания крови. При этом отсутствуют признаки общей интоксикации и увеличения селезёнки.
Заболевание также известно как болезнь Верльгофа или иммунная тромбоцитопения, что связано с механизмами повреждения тромбоцитов.
Классификация заболевания
Течение заболевания может быть:
- острым — до 6 месяцев;
- хроническим — с частыми рецидивами или непрерывно-рецидивирующим.
Острое и переходящее течение болезни Верльгофа чаще наблюдается в детском возрасте, тогда как у взрослых преобладает хроническая форма.
В 1975 году учёный В. Кросби предложил различать сухую форму (с только кожными проявлениями синдрома) и влажную форму (сочетание пурпуры и кровотечений). Это деление основано на том, что при сухой пурпуре не наблюдаются кровоизлияния в головной мозг.
В зависимости от механизма развития болезни выделяют:
- изоиммунную форму — развивается вследствие вторичного переливания крови;
- неонатальную — возникает из-за повреждения тромбоцитов ребёнка материнскими антителами;
- аутоиммунную форму — проявляется на фоне уже существующих аутоиммунных заболеваний, таких как системная красная волчанка или гемолитическая анемия;
- иммунную форму — проявляется после нарушений, вызванных вирусными или бактериальными инфекциями.
Причины и факторы развития болезни Верльгофа
На сегодняшний день причины заболевания остаются неизвестными. Провоцирующие факторы, запускающие иммунный процесс и синтез антител к тромбоцитам, разнообразны:
- вирусные и бактериальные инфекции;
- вакцинация;
- травмы и операции;
- переохлаждение или перегрев на солнце;
- контакт с бензолом и мышьяком;
- прием лекарств — гепарин, абциксимаб, парацетамол, нурофен, нимесулид, ампициллин и другие антибиотики;
- онкологические заболевания крови;
- септические процессы.
Идиопатическая тромбоцитопеническая пурпура не передается по наследству. Заболевание может возникнуть у ребенка, родившегося от здоровых родителей.
Причины снижения тромбоцитов — видео
Клинические проявления заболевания у детей и взрослых
Острое течение болезни Верльгофа чаще наблюдается у детей и может развиться после ангины, ветряной оспы, инфекционного мононуклеоза или вакцинации. Характерные признаки заболевания:
- молниеносное начало, обычно ночью;
- точечные подкожные кровоизлияния;
- ассиметричность сыпи — множественные петехии на голени, лбу и предплечьях, то есть в местах, где кожа близка к костям;
- отсутствие кровоизлияний на ладонях, пятках и волосистой части головы;
- «цветение» геморрагий — подкожные кровоизлияния различной окраски: от ярко-красных до жёлтых, синих и зелёных.
При рецидивном хроническом течении за полгода до диагноза отмечаются:
- пятнистые высыпания на коже конечностей и туловища;
- носовые кровотечения;
- кровотечения после удаления зуба или других небольших операций;
- реже — желудочно-кишечные кровотечения;
- кровь в моче;
- особенно тяжёлые кровотечения во время менструаций, которые могут длиться несколько недель у девочек в период полового созревания.
Степень выраженности геморрагического синдрома и объём кровопотери зависят от количества тромбоцитов в крови. Массивные кровоизлияния возникают при тромбоцитопении (уровень тромбоцитов менее 30 000/мкл).
Особенности болезни Верльгофа у детей раннего возраста и новорождённых
Тромбоцитопеническая пурпура у детей первого года жизни встречается в два раза чаще, чем другие заболевания крови. Хотя заболевание может проявиться сразу после рождения, оно не связано с генетическими изменениями, а вызвано передачей антител от матери. Идиопатическая тромбоцитопеническая пурпура имеет несколько характерных особенностей:
- Мальчики болеют в два раза чаще, дебют заболевания происходит в возрасте 2–3 месяцев.
- Заболевание протекает бурно, сопровождаясь кровотечениями во внутренних органах и кровоизлияниями в слизистые оболочки.
- У грудничков наблюдается увеличение селезёнки из-за анемии.
- Консервативные методы лечения показывают положительные результаты.
Течение тромбоцитопенической пурпуры при беременности
Болезнь Верльгофа обычно обостряется у женщин во время беременности. В их крови увеличивается уровень специфических иммуноглобулинов G, которые могут проникать через плаценту к плоду. Однако, несмотря на заболевание матери, ребёнок часто рождается здоровым, без симптомов болезни.
Зарубежные специалисты успешно практикуют естественные роды у таких женщин, без необходимости в дополнительном вмешательстве или кесаревом сечении.
Диагностика идиопатической тромбоцитопенической пурпуры
Подтверждение болезни основывается на тщательном опросе, выяснении провоцирующих факторов, длительности проявлений и наличии основных симптомов. Лабораторная диагностика включает:
- Общий анализ крови — показывает значительное снижение тромбоцитов, гемоглобина и эритроцитов, но высокий уровень ретикулоцитов.
- Увеличение времени кровотечения по Дюке (норма — 2–4 минуты). Для теста прокалывают кончик пальца или мочку уха и каждые полминуты прикладывают бумажный диск для удаления капли крови.
- Нарушение высвобождения факторов свёртывания крови из тромбоцитов.
- Исследование красного костного мозга — увеличение количества мегакариоцитов (клеток, из которых образуются тромбоциты).
- Положительные пробы резистентности капилляров — появление петехий на коже предплечья менее чем за три минуты после наложения жгута; при щипке кожи наблюдается интенсивное геморрагическое пятно, увеличивающееся со временем.
- Иммунограма — выявляет циркулирующие иммунные комплексы (ЦИК): антитела, осевшие на тромбоцитах и разрушающие их.
Дифференциальная диагностика — сложный процесс, который проводят гематологи на основе лабораторных, иммунологических и генетических исследований, а также данных о заболевании пациента. Болезнь Верльгофа дифференцируют с синдромами Вискота-Олдрича, Бернара-Сулье, Мая-Хегглина, а также с коллагенозами и злокачественными заболеваниями крови.
Лечение болезни Верльгофа
Целями лечения заболевания являются:
- снижение уровня антител к тромбоцитам;
- предотвращение образования циркулирующих иммунных комплексов (ЦИК);
- устранение повреждения тромбоцитов антителами.
Зарубежные специалисты рекомендуют не применять терапию у детей с сухой формой пурпуры, так как в большинстве случаев происходит самоизлечение в течение полугода.
Лечение в стационаре показано при:
- тяжёлых кровопотерях и массивном кровотечении;
- уровне тромбоцитов ниже 20 000/мкл;
- проживании в удалённых от специализированных учреждений районах или по просьбе родителей.
Амбулаторное лечение и наблюдение проводятся при:
- уровне тромбоцитов выше 30 000/мкл и отсутствии симптомов кровоизлияний.
Независимо от формы заболевания пациентам назначают симптоматическую терапию:
- для улучшения свойств тромбоцитов — Эпсилон-аминокапроновую кислоту, Этамзилат натрия или Дицинон, Адроксон;
- для профилактики массивных кровотечений — препарат с VII фактором свёртывания крови НовоСевен;
- для укрепления сосудистой стенки — витамины группы В, аскорбиновую кислоту, рутин.
Специфическое лечение, направленное на снижение образования антител и предотвращение кровоизлияний, включает:
- при уровне тромбоцитов ниже 30 000/мкл — внутривенные глюкокортикостероиды (Преднизолон, Дексаметазон);
- при необходимости быстрого увеличения количества тромбоцитов и массивном кровотечении к гормональным препаратам добавляют внутривенное введение иммуноглобулина или анти-D иммуноглобулина;
- при отказе от удаления селезёнки или надежде на спонтанное выздоровление используют вторую линию терапии с цитостатиками — Ритуксимаб, Винкристин;
- в случае кровотечений, которые не останавливаются стандартными методами, применяют переливание тромбоцитарной массы, что даёт лишь кратковременный эффект.
Консервативное лечение болезни Верльгофа — фотогалерея
При необходимости оперативных вмешательств в жизнеугрожающих случаях, например, при аппендэктомии, пациенту переливают тромбоцитарную массу в сочетании с гормональной терапией и препаратами для свёртывания крови.
Диетическое питание также играет важную роль в лечении. Пища должна исключать потенциальные аллергены, способные вызвать повторное повреждение тромбоцитов.
Антибактериальные препараты в терапии болезни Верльгофа не применяются.
Физиотерапевтические процедуры и народные методы не используются, так как они не влияют на гомеостаз.
Хирургическое лечение
Оперативное вмешательство, такое как удаление селезёнки (спленэктомия), показано через год после неэффективной медикаментозной терапии. У двух третей пациентов этот метод демонстрирует положительные результаты.
В качестве альтернативы спленэктомии используется рентгенэндоваскулярная окклюзия селезёнки. При этом в селезёночную артерию вводят препарат Вазопресин, что приводит к инфаркту органа.
Особенности лечения идиопатической тромбоцитопении у детей и беременных
Независимо от возраста ребенка, для терапии заболевания используют только симптоматические препараты. Они улучшают состояние тромбоцитов, укрепляют стенки сосудов и предотвращают кровотечения. Гормональные средства, внутривенное введение иммуноглобулинов и хирургические методы не применяются.
Лечение беременных женщин начинается только при уровне тромбоцитов ниже 20 000/мкл. Во втором триместре, если консервативные методы неэффективны, удаляют селезенку, что позволяет достичь ремиссии у 80% женщин. При необходимости кесарева сечения женщине переливают тромбоцитарную массу.
Прогноз лечения и последствия
Взрослым, как и детям, свойственно спонтанное выздоровление в течение первого года заболевания. Однако у большинства пациентов патология протекает в легкой форме, с редкими опасными для жизни кровотечениями. Если заболевание переходит в непрерывно-рецидивирующую форму или проводится спленэктомия, пациенту оформляют инвалидность, группа которой зависит от степени потери трудоспособности.
Редкими, но серьезными осложнениями тромбоцитопении являются:
- внутричерепное кровотечение и кровоизлияние в ткани головного мозга;
- кровоизлияния в поджелудочную железу, сетчатку и внутреннее ухо;
- геморрагический шок с летальным исходом.
Профилактика идиопатической тромбоцитопенической пурпуры
Специфические методы профилактики заболевания не разработаны из-за недостаточного изучения его этиологических причин. К общим принципам предотвращения заболевания относятся:
- профилактика вирусных и бактериальных инфекций;
- рациональное питание;
- предотвращение аллергизации организма путем своевременного лечения хронических инфекций и отказа от нецелесообразного применения антибиотиков.
После лечения дети должны находиться под наблюдением гематолога не менее пяти лет, а взрослые — не менее двух. Регулярно проводится лечение хронических инфекций и дегельминтизация. Детям рекомендуется избегать занятий физкультурой и травмоопасных ситуаций.
Источник: lechenie-simptomy.ru
Механизм развития тромбоцитопенической пурпуры
Пурпура возникает из-за нарушений в тромбоцитарном компоненте крови, когда уровень тромбоцитов падает ниже 150×10^9/л.
Это может быть вызвано усиленным разрушением тромбоцитов по различным причинам, чаще всего связанным с иммунным статусом пациента.
Тромбоцитопеническая пурпура чаще всего диагностируется у детей в возрасте 2-7 лет, но может встречаться и у младенцев, и у взрослых.
До 10 лет мальчики и девочки болеют в равной степени, а после 10 лет заболевание чаще выявляется у девочек.
Классификация
В зависимости от этиологии (причины) и патогенеза (механизма развития) выделяют несколько видов тромбоцитопенической пурпуры:
- Идиопатическая тромбоцитопеническая пурпура Вергольфа (без очевидных причин).
- Изоиммунная, возникающая как ответ организма на неоднократные переливания крови или тромбоцитарной массы. Иногда встречается во время беременности.
- Врожденная иммунная, возникающая из-за несовместимости крови матери и плода. Обычно к 4-5 месяцам происходит самоизлечение ребенка.
- Аутоиммунная – результат ответа организма на некоторые заболевания и состояния (системная красная волчанка, анемия, острый лейкоз и др.).
- Симптоматическая – временное явление, возникающее при дефиците витамина B12, некоторых инфекциях, лучевой болезни или приеме определенных лекарств.
Причины
Зафиксированы случаи, когда профилактическая вакцинация против гриппа стала пусковым механизмом для развития тромбоцитопенической пурпуры у детей.
Также часто наблюдается сочетание тромбоцитопенической пурпуры с эндокардитом, лейшманиозом, малярией и брюшным тифом. В таких случаях пурпура усугубляет течение основного инфекционного заболевания.
Иммунологические формы
Практически все типы иммунологической пурпуры связаны с выработкой антитромбоцитарных антител (IgG).
Иммунные комплексы, образующиеся на поверхности тромбоцитов, приводят к их быстрому разрушению. Продолжительность жизни тромбоцитов сокращается с 7-10 суток до нескольких часов.
- При изоиммунной форме, возникающей после неоднократных переливаний крови, организм отвечает на поступление «чужой» тромбоцитарной массы. Аналогичный механизм наблюдается при несовместимости крови матери и плода.
- Гетероиммунная форма характеризуется разрушением антигенной структуры тромбоцитов под воздействием посторонних агентов (вирусов, фармацевтических препаратов, химических веществ и др.).
- Аутоиммунная форма возникает при патологическом иммунном ответе на собственные здоровые тромбоциты, что приводит к их разрушению. Иммунная система «атакует» собственные тромбоциты. Это наблюдается при некоторых заболеваниях с похожим патогенезом, таких как аутоиммунная гемолитическая анемия и системная красная волчанка.
- Трансиммунная форма развивается, когда антитромбоцитарные тела матери, страдающей тромбоцитопенической пурпурой, разрушают тромбоциты плода.
Заболевание может проявиться после приема некоторых сильнодействующих препаратов (эстрогенов, барбитуратов, препаратов мышьяка) или при рентгеновском облучении выше допустимых доз.
Также отмечены случаи развития тромбоцитопенической пурпуры у взрослых как осложнение после обширных операций, травм или переливания крови.
Неиммуннологические формы
Чаще всего тромбоцитопеническая пурпура имеет иммунный генез, но возможен и неиммунный вариант при определенных состояниях:
- механическое воздействие на кровь, приводящее к разрушению тромбоцитов (спленомегалия, протезирование сосудов, операции на сердце, гигантские гемангиомы);
- злокачественные новообразования с метастазами в костный мозг;
- радиация;
- химические отравления;
- дефицит фолиевой кислоты;
- тромбозы;
- длительная терапия гепарином;
- ВИЧ, СПИД;
- коллагенозы;
- пероральные контрацептивы;
- наследственность (крайне редко).
Симптоматическая тромбоцитопения может быть проявлением хронических системных заболеваний:
- системной красной волчанки;
- склеродермии;
- ревматизма;
- лейкоза, лимфолейкоза;
- хронических заболеваний почек и печени.
Симптоматика, клиническая картина
Нарушение выработки тромбоцитов, тромбопластина и серотонина приводит к увеличению проницаемости капиллярных стенок и снижению сократительной способности сосудов. Это создает риск кровотечений, увеличивает время свёртываемости крови и формирование кровяных сгустков.
Лабораторные исследования показывают почти полное отсутствие тромбоцитов. В период ремиссии тромбоциты обнаруживаются, но их количество значительно ниже нормы.
Симптомы и клинические проявления тромбоцитопенической пурпуры связаны с повышенной кровоточивостью и плохой свёртываемостью крови:
- кожные и подкожные кровоизлияния;
- бледность;
- кровоточивость дёсен и носовые кровотечения;
- желудочно-кишечные кровотечения;
- маточные кровотечения;
- гипотония (снижение давления);
- гипертермия (повышение температуры тела до 38°С и выше);
- лимфаденопатия (увеличение периферических лимфоузлов);
- иногда увеличение селезёнки и/или печени.
Тромбоцитопеническая пурпура может проявляться в острой и хронической формах.
Острая форма характеризуется явной связью между провоцирующим фактором (вирусное заболевание, переливание крови, приём некоторых препаратов и др.) и началом заболевания. Период между провокацией и проявлением пурпуры составляет 1-3 недели. Острая форма чаще встречается у детей, чем у взрослых. Обычно острая фаза длится до полугода и может закончиться самостоятельным выздоровлением при исключении провоцирующих факторов.
Если заболевание продолжается более 6 месяцев, говорят о хронической форме. Для неё характерен волнообразный тип течения, когда периоды ярких клинических проявлений сменяются периодами ремиссии.
Диагностика
Для точной диагностики необходима тщательная оценка анамнеза и клинических признаков пациента.
Важную роль играют данные лабораторных исследований: общие анализы крови и мочи, развернутый и биохимический анализы крови, коагулограмма, ИФА, исследование пунктата костного мозга и анализ на тромбофилию.
Для тромбоцитопенической пурпуры характерны:
- снижение числа тромбоцитов в крови (<50×10^9/л);
- увеличение времени кровотечения (более 30 минут);
- лейкоцитарная формула в пределах нормы. Анемия может развиваться при значительных кровопотерях;
- при микроскопии мазков крови наблюдается увеличение размеров тромбоцитов и снижение их зернистости;
- в препаратах пунктата костного мозга выявляется большое количество кариоцитов и отшнуровка тромбоцитов.
Дифференциальная диагностика включает следующие заболевания:
- патологические процессы в костном мозге;
- системная красная волчанка (СКВ);
- острый лейкоз;
- гемофилия;
- геморрагический васкулит;
- тромбоцитопатия;
- дисфибриномегалия;
- ювенальные маточные кровотечения.
Лечение тромбоцитопенической пурпуры
При уровне тромбоцитов 30-50×10^9/л проводится терапия для профилактики кровотечений.
Если уровень тромбоцитов ниже 30×10^9/л, пациент нуждается в госпитализации.
Для остановки кровотечений используются кровоостанавливающие препараты. Для подавления аутоиммунного ответа назначают гипериммунные глобулины и кортикостероиды.
При значительной кровопотере показано вливание эритроцитарной массы. Переливание тромбоцитарной массы не проводится. В некоторых случаях назначаются цитостатики.
Лечение хронической тромбоцитопенической пурпуры должно проводиться одновременно с терапией основного заболевания, если оно имеет вторичный или симптоматический характер.
В редких случаях, при неэффективности медикаментозного лечения хронической и тяжелой формы заболевания, показано оперативное вмешательство — спленэктомия (удаление селезёнки).
Реабилитация
После клинического выздоровления пациенту необходимо постоянное амбулаторное наблюдение у гематолога. Ему противопоказаны препараты, влияющие на агрегацию тромбоцитов, а также аллергены. Рекомендуем подробнее изучить питание при тромбоцитопении.
Источник: trombanet.ru
Виды пурпуры тромбоцитопенической, фото
Развитие различных видов тромбоцитопенической пурпуры обусловлено несколькими факторами, включая генезис, клинические проявления и другие причины. Существуют два основных типа: самостоятельный и приобретенный (иммунный и неиммунный).
- Идеопатическая тромбоцитопеническая пурпура – это аутоиммунное заболевание, которое является самостоятельным видом. Оно возникает из-за антител, ускоряющих разрушение тромбоцитов.
- Аллоиммунная форма (изоиммунная и трансиммунная) связана с резус-конфликтом и неонатальной патологией. Она возникает из-за тромбоцитарной несовместимости, что может происходить при внутриутробном конфликте между матерью и ребенком, заражении матери или в результате иммунной реакции на многократные переливания крови.
- Гаптеновая форма (гетероиммунная) возникает в результате секреции антител под воздействием внешних факторов, таких как вирусы или лекарства, которые изменяют структуру тромбоцитов.
Согласно клиническим характеристикам, тромбоцитопеническая пурпура бывает:
- Острого течения – чаще встречается у детей и продолжается не более полугода. После выздоровления рецидивы не наблюдаются.
- Хронического течения – характерна для взрослых и может длиться более полугода.
- Рецидивирующего – проявляется циклически.
Клинические признаки пурпуры проявляются в виде изолированных подкожных геморрагий (сухая форма) или в сочетании с кровотечениями из слизистых оболочек (влажная форма).
Симптомы тромбоцитопенической пурпуры у взрослых
Развитие хронической аутоиммунной тромбоцитопенической пурпуры у взрослых происходит постепенно. Обычно установить провоцирующий фактор не удается. Существует мнение о связи заболевания с хроническими инфекциями или воздействием вредных химических веществ.
Длительный стертый (субклинический) период болезни затрудняет ее своевременную диагностику, что часто приводит к случайному обнаружению при плановом обследовании.
Геморрагический синдром развивается медленно. Сначала появляются единичные синяки и точечные подкожные геморрагии, которые со временем могут перерасти в более серьезные проявления, такие как кровохарканье, рвота с кровью и диарея с примесью крови в моче.
Подкожные кровоизлияния обычно локализуются на передней поверхности конечностей и туловища, а также в местах инъекций. Геморрагии на лице, слизистой конъюнктивы и губах указывают на тяжелое течение болезни. В крайне тяжелых случаях наблюдаются геморрагии в глазной сетчатке и головном мозге, что может привести к тяжелой анемии.
Наличие на слизистой рта булл и везикул, наполненных кровью, может предвещать развитие геморрагических процессов в мозге. Спонтанное разрешение заболевания у взрослых происходит крайне редко.
Тромбоцитопеническая пурпура у детей, фото
Идиопатическая тромбоцитопеническая пурпура (ИТП) у детей чаще всего развивается остро. У детей в возрасте от 2 до 6 лет заболевание может начаться через две-четыре недели после вирусных инфекций или вакцинации. В этой возрастной группе заболеваемость не зависит от пола, но после наступления пубертата девочки болеют вдвое чаще.
Развитие патологии происходит быстро, геморрагии возникают внезапно. Характерная особенность — полихромность: подкожные геморрагические отметины могут иметь различные оттенки — от алых до багровых и зеленоватых.
Геморрагии могут появляться спонтанно и несимметрично, в виде точечных локализаций или крупных экхимозов, которые могут сливаться. Их могут вызывать сдавливание в неудобной позе во сне или даже незначительные ушибы.
Типичные симптомы острого ИТП включают носовые и маточные кровотечения, а также кровотечения из ран и после удаления зубов. При тяжелых формах возможны желудочно-кишечные или почечные геморрагии с примесями крови в испражнениях и моче.
Дальнейшее развитие может осложняться постгеморрагической анемией, кровавыми пузырьками в полости рта, обильной кровоточивостью и поражением сетчатки глаз.
Симптомы геморрагий в головном мозге могут включать:
- Сильные головные боли и головокружение;
- Внезапную рвоту и судороги;
- Неврологические нарушения — опущение уголков рта, асимметрию глаз, нарушения двигательных функций и речи.
У некоторых детей может наблюдаться умеренное увеличение селезенки (спленомегалия). Температура и общее самочувствие, как правило, остаются в норме.
У девочек-подростков могут быть длительные менструальные циклы. Острая форма ИТП длится от одного до двух месяцев, иногда до полугода. У некоторых детей возможно развитие хронической формы заболевания.
При хронической тромбоцитопенической пурпуре у подростков и маленьких детей могут наблюдаться спонтанные ремиссии. В остальном течение заболевания у детей схоже с ИТП у взрослых.
Лечение тромбоцитопенической пурпуры, препараты
Комплекс методик для лечения тромбоцитопенической пурпуры зависит от тяжести клинических проявлений и стадии заболевания. Он включает консервативные и оперативные подходы. Основные принципы лечения:
- Обязательная госпитализация.
- Полный режим покоя до восстановления стабильного уровня тромбоцитов.
- Полноценный калорийный рацион с дробным приемом охлажденной жидкой пищи.
- Гемостатическое лечение: внутривенные и капельные инъекции кислоты эпсилонаминокапроновой, а также местные средства (губки, фибриновые пленки, тампоны, пропитанные тромбином, перекисью или эпсилонаминокапроновой кислотой).
- Препараты, улучшающие склеивание тромбоцитов и образование тромбов, такие как дациона, кальция пантотенат, адроксон или этамзилат.
- Кортикостероиды, например, преднизолон, при обильных и повторяющихся геморрагиях.
- Четырехдневный курс капельного введения иммуноглобулинов.
- Витаминные комплексы и фитотерапия (шиповник, крапива, водяной перец и другие).
При угрожающих жизни состояниях или тяжелой анемии применяют гемотрансфузию. Хирургический метод удаления селезенки (спленэктомия) рассматривается только при неэффективности консервативного лечения.
В крайних случаях, в сочетании с гормональными средствами, назначают цитостатики: имурана, циклофосфан, винбластин, меркаптопурин или винкристин.
Прогноз при тромбоцитопенической пурпуре в большинстве случаев благоприятный. Летальность среди взрослых и детей наблюдается крайне редко. Пациенты с этим диагнозом должны находиться на диспансерном учете не менее пяти лет.
Источник: zdrav-lab.com
Идиопатическая тромбоцитопеническая пурпура
Идиопатическая тромбоцитопеническая пурпура (ИТП), также известная как болезнь Верльгофа, — одно из первых геморрагических заболеваний. Тромбоцитопения означает снижение количества тромбоцитов — клеток, участвующих в свертывании крови и остановке кровотечений.
Термин «идиопатическая» указывает на то, что причина заболевания неизвестна. ИТП может быть спровоцирована травмой, избыточным ультрафиолетовым воздействием, стрессом, лекарствами или вакцинацией, но у более чем трети пациентов болезнь развивается без видимой причины.
— Что происходит при этой патологии?
Иммунная система начинает воспринимать собственные тромбоциты как чуждые. В ответ на это вырабатываются антитромбоцитарные иммунные комплексы, которые оседают на тромбоцитах.
В селезенке происходит разрушение помеченных тромбоцитов, которые поглощаются макрофагами. Это приводит к снижению их количества в крови, и организм начинает активно их вырабатывать, что в итоге истощает запасы тромбоцитов и приводит к их качественной деформации.
Таким образом, возникает порочный круг: иммунная система уничтожает тромбоциты и одновременно пытается восстановить их количество, что приводит к негативным последствиям.
Виды тромбоцитопенической пурпуры у человека
По механизму развития выделяют две формы патологии:
- Аутоиммунная тромбоцитопеническая пурпура. Протекает хронически с частыми рецидивами, причина остается неясной. В организме вырабатываются антитела к собственным неизмененным тромбоцитам, а также к их предшественникам и другим форменным элементам крови, включая стволовые клетки.
- Гетероиммунная тромбоцитопеническая пурпура. Антитела атакуют только те тромбоциты, которые изменили структуру под воздействием вирусов, бактерий, аллергенов или лекарств. Эта форма имеет более благоприятное течение, так как после устранения причинного фактора антитела перестают вырабатываться. Она чаще встречается у детей.
Заболевание может протекать в острой (до полугода) и хронической форме (более полугода). Хроническая форма может иметь частые и редкие рецидивы. Хотя у взрослых чаще наблюдается острая форма, также встречается рецидивирующая хроническая ИТП.
В зависимости от количества тромбоцитов и клинических симптомов выделяют легкую, среднюю и тяжелую степени тяжести болезни. По клиническим признакам различают:
- «Сухую» — преобладают подкожные кровоизлияния;
- «Влажную» — наблюдаются сочетания кровотечений и кровоизлияний.
Тромбоцитопеническая пурпура у детей
В большинстве случаев тромбоцитопеническая пурпура у детей начинается остро. Первые симптомы болезни могут остаться незамеченными родителями, так как дети подвижны и часто получают травмы и ссадины.
При сборе анамнеза врач может выяснить, что у ребенка уже давно наблюдаются признаки патологии, не соответствующие полученным травмам.
Клинические проявления болезни включают:
1. Кожный геморрагический синдром. Признаки:
- Самопроизвольные подкожные кровоизлияния (геморрагии), возникающие обычно по ночам под воздействием минимальных травм: легкого сдавления, пережатия или ушиба.
- Разнообразие размеров геморрагий: от точечных до крупных, сливающихся между собой.
- Несоответствие размеров повреждений травмирующей силе: незначительный ушиб может вызвать обширное кровоизлияние.
- Кровоизлияния в слизистые оболочки или склеры, что является неблагоприятным признаком, так как увеличивает риск тяжелых осложнений, таких как кровоизлияние в мозг.
- Полихромность: геморрагии различаются по времени появления, от свежих ярко-красных до сине-зеленых на стадии обратного развития.
- Геморрагии могут возникать в любых местах, без предпочтительных локализаций.
2. Кровотечения. Характеристика:
- Кровотечения развиваются одновременно с кожными геморрагическими проявлениями.
- Часто наблюдаются носовые, десневые и маточные кровотечения, реже — пищеводные, желудочные и почечные. У девочек болезнь может проявляться длительными и обильными менструациями.
- Кровоизлияния в головной мозг и другие тяжелые кровотечения могут привести к летальному исходу.
Важно! Кровотечения после удаления зубов у пациентов с недиагностированной тромбоцитопенической пурпурой представляют серьезную опасность. Они начинаются сразу после вмешательства и могут длиться долго, вызывая острую анемию.
Несмотря на склонность к повышенной кровоточивости, общее состояние ребенка обычно не нарушается. У него нет лихорадки, озноба или других признаков интоксикации. В редких случаях может наблюдаться увеличение селезенки и печени.
При частых длительных кровотечениях развиваются симптомы анемии, которую можно устранить с помощью соответствующих препаратов.
В зависимости от периода выделяют две формы болезни:
- Острая (геморрагический криз) — выраженный геморрагический синдром и измененные лабораторные показатели крови.
- Ремиссия:
- Клиническая — снижение количества тромбоцитов по лабораторным данным, но без клинических проявлений.
- Клиническо-гематологическая — отсутствие симптомов болезни и изменений в анализах крови.
Диагностика основывается на анамнезе, лабораторных показателях и исключении других возможных причин тромбоцитопении.