Микроинфаркт (МИ) — это микроскопическое повреждение, приводящее к смерти клеток или некрозу тканей. Он возникает из-за патологий мелких сосудов, наиболее значимыми из которых являются атеросклероз и амилоидная ангиопатия.
Размер микроинфаркта варьируется от 0,2 до 2,9 мм, что делает его часто незаметным при клинико-радиологических исследованиях, таких как структурное МРТ. Поэтому его называют “тихой патологией”.
Микроинфаркты могут развиваться в различных органах, но чаще всего встречаются в головном мозге (микроинсульт) и в сердечной мышце (кардиальный микроинфаркт). У людей с высокой вероятностью поражения сосудов головного мозга увеличивается риск деменции.
Видео: Микроинфаркт
Клиническая картина
Микроинфаркт может протекать бессимптомно, что делает его опасным. В этом случае человек может испытывать слабость, которая на первый взгляд не связана с риском инфаркта.
Первые признаки микроинфаркта
Обычно ранние признаки включают:
- боль в грудине;
- онемение рук или стоп;
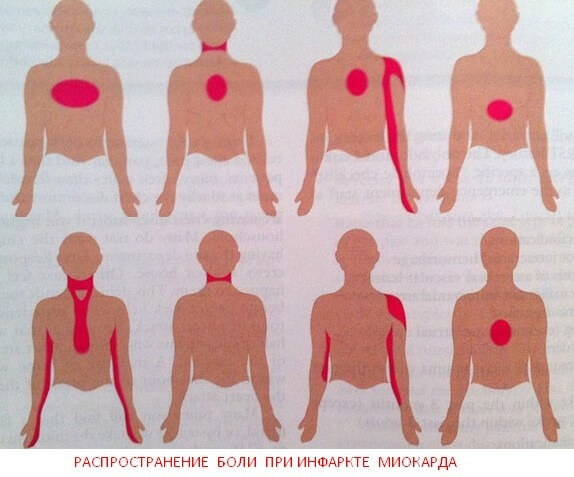
- распространение боли в шею, лицо или лопатку;
- головокружение;
- потливость;
- дрожь в теле;
- чувство страха.
Пациенты с любой болью в области сердца должны пройти тщательное обследование, так как микроинфаркт часто протекает бессимптомно.
Боль
Болезненные ощущения часто указывают на микроинфаркт. Локализация и интенсивность боли могут сильно варьироваться — от слабой до очень выраженной. В некоторых случаях наблюдается безболезненная форма патологии.
Острые, пронзительные боли, сравнимые с ножевым ранением, наиболее точно сигнализируют о микроинфаркте. Боль может быть давящей или жгучей, отдавать в разные участки тела, такие как лопатка или эпигастральная область. Иногда она ощущается в руках, ногах или шее. Часто боль возникает в лице, в то время как основные ощущения локализуются в нижней челюсти.
Больные с сердечными заболеваниями нередко принимают нитроглицерин при болях в сердце. Если он не помогает, это может свидетельствовать о микроинфаркте.
Холодный пот и сильная слабость — основные признаки микроинфаркта. Позже эти ощущения могут сменяться страхом, паникой и беспокойством, иногда возникает страх смерти, напоминающий паническую атаку. При длительном развитии заболевания может повышаться температура, что указывает на некротические процессы в сердце или других органах.
Боль любого характера и интенсивности, продолжающаяся более 20 минут, является основанием для вызова скорой помощи и немедленного лечения.
Такое состояние редко замечают «сознательные» граждане, поэтому микроинфаркт часто переносится на ногах. Даже если микроинфаркт не развивается, подобные симптомы могут указывать на длительно протекающую стенокардию, которая считается «прединфарктным» состоянием.
Особенно внимательно за своим здоровьем должны следить люди с низким порогом боли и страдающие сахарным диабетом, так как у них боль может не ощущаться полностью.
Психологические нарушения
При микроинфаркте часто возникает паника и страх. Чаще всего люди испытывают страх смерти, отчаяние и безысходность, ощущая невозможность что-либо предпринять.
Физические признаки микроинфаркта
У больного могут возникать различные дискомфортные ощущения, включая боль, жжение или давление в груди, а также одышку. Часто пациенты ощущают, что боль распространяется от сердца к грудине, шее, рукам и лицу. Иногда боль локализуется в нижней челюсти. Если атака длится более 20 минут, это может привести к необратимому повреждению тканей сердца.
Артериальное давление при микроинфаркте
При сердечном приступе артериальное давление может оставаться в норме или изменяться. Обычно наблюдается снижение или увеличение показателей на 20 единиц ниже или выше нормы. Это зависит от типа микроинфаркта и выраженности клинических симптомов.
Основные виды микроинфаркта
Микроинфаркт мозга
Основная причина микроинфаркта — резкое нарушение кровообращения и кислородное голодание тканей головного мозга из-за повреждения кровеносных сосудов. Это приводит к нехватке питательных веществ и накоплению метаболитов. Исследования показывают, что сосуды подвержены морфологическим и функциональным нарушениям, а также атеросклерозу.
При микроинфаркте мозга возникают:
- выраженная головная боль;
- головокружение;
- сильное потоотделение;
- шум в ушах;
- слабость и тремор в руках и ногах.
Последствия микроинфаркта могут включать нарушения зрения и речи, а также частичный парез. Человек теряет способность четко формулировать мысли, речь становится неразборчивой. Память также может внезапно ухудшаться, что затрудняет ориентацию во времени и пространстве.
Симптомы зависят от пораженной области мозга. Наиболее серьезные проявления наблюдаются при повреждении ствола головного мозга, что может угрожать жизни (паралич дыхательных мышц, коллапс, температурные реакции).
Лечение основывается на принципах нейропротекции, направленных на восстановление кровообращения в мозге и подавление воспалительного процесса.
Микроинфаркт миокарда
Эта патология также известна как «кардиальный микроинфаркт». Хотя при микроинфаркте повреждается лишь небольшой участок сердечной мышцы, заболевание серьезное и требует длительного лечения и реабилитации.
Приблизительно 36% смертей связаны с микроинфарктом. Наиболее подвержены этой болезни люди в возрасте от 36 до 65 лет.
МИ может проявляться болями за грудиной или протекать бессимптомно. Без лечения возможны рецидивы или развитие обширного сердечного приступа. В некоторых случаях может произойти внезапная смерть.
Особое внимание следует уделить микроинфаркту задней стенки левого желудочка. Он развивается при нарушении кровообращения более чем на 20-30 минут и часто связан с отложением белковых веществ (фибринов) на задней стенке. Наибольший риск этой патологии наблюдается у людей в возрасте от 45 до 50 лет, когда образуются отложения на внутренних органах. Основной причиной является избыток холестерина в крови, что приводит к блокировке сосудов и нарушению кровообращения.
Микроинфаркт почек
Основной причиной заболевания является резкое нарушение кровообращения из-за тромба, который блокирует сосуд. Симптомом выступает резкая, режущая боль в поясничной области. В лечении применяются препараты для снижения давления, в частности сосудорасширяющие средства. Важны также препараты для поддержания баланса соли в организме. Необходимы антибиотики, так как некротический процесс в почках сопровождается воспалением и инфекцией. Если заболевание возникает у ребенка, проводится гемодиализ.
Микроинфаркт у женщин
Женщины чаще, чем мужчины, не замечают сердечный приступ. Это приводит к тому, что многие из них страдают от последствий микроинфаркта, перенесенного на ногах. Женщины склонны объяснять симптомы заболевания эмоциональным состоянием, нервным перенапряжением или гормональными нарушениями. Поэтому, если вы относитесь к группе риска по сердечно-сосудистым заболеваниям, важно внимательно следить за своим здоровьем.
Любая боль или неприятные ощущения в области сердца, продолжающиеся длительное время, требуют обращения к врачу, так как могут указывать на микроинфаркт.
У женщин сердечный приступ часто сопровождается ощущением «замораживания» и онемения пальцев, что связано с нарушением кровообращения. На конечностях может возникать припухлость из-за отеков. Также наблюдаются беспокойство, страх и паника, а потоотделение усиливается.
Анатомические особенности женского тела могут вызывать боли в желудке. Это связано с тем, что диафрагма у женщин расположена выше, что приводит к распространению боли в эпигастральную область. Постоянная мигрень на фоне высокого артериального давления также может быть косвенным признаком микроинфаркта.
Микроинфаркт у мужчин
У мужчин микроинфаркт чаще заметен из-за сильной боли в области сердца. Боль может иррадиировать на другие органы.
Симптомы, которые иногда принимаются за простуду, включают:
- общее недомогание;
- головную боль;
- боли в суставах;
- слабость;
- обильное потоотделение.
Продолжительность атаки при микроинфаркте может превышать 45 минут.
Субъективно: возникает внезапная жгучая боль в области сердца, чаще слева; боль может отдавать в лопатку, левое плечо или нижнюю челюсть. Иногда наблюдаются головокружение и потеря сознания.
Объективно: носогубный треугольник становится цианотичным, появляется тремор рук. На расстоянии можно услышать тяжелое дыхание, что указывает на одышку. Также возможен бессимптомный ход заболевания.
Микроинфаркт, переносимый на ногах
Микроинфаркт, особенно безсимптомный, может развиваться незаметно. Многие пациенты узнают о перенесенном приступе только при электрокардиографии, когда врач выявляет характерные ЭКГ-признаки.
Если симптомы все же появляются, их часто принимают за другие заболевания. Обычно возникает острая боль в сердце, но она может и отсутствовать. Тошнота, ощущение давления и общее недомогание могут восприниматься как легкое отравление или желудочно-кишечное расстройство, а не как микроинфаркт. Состояние может стабилизироваться самостоятельно или привести к осложнениям.
Микроинфаркт во сне
Сердечные приступы часто происходят во сне и сопровождаются острой болью в области сердца. Человек просыпается, ощущая онемение рук и ног, и не может двигаться в течение некоторого времени. Затем возникают паника, страх, сердцебиение и сильная головная боль. Возможны также ощущения нехватки воздуха и удушья.
При этом миокардит может сопровождаться холодным потом, дрожью и страхом смерти. Больной может видеть сон, в котором ему кажется, что кто-то ударил его ножом в сердце или выстрелил в него. Это приводит к сильной боли, из-за которой человек просыпается. Такие случаи особенно часто наблюдаются при стенокардии, обычно в районе 4-5 утра.
Диагностика микроинфаркта
Для правильного диагноза необходимо обратиться к кардиологу, который назначит лабораторные анализы и инструментальное обследование.
Заболевание трудно распознать. Иногда даже врачи не могут сразу установить диагноз, так как данные электрокардиограммы могут быть противоречивыми. При небольшом микроинфаркте кардиограмма может не показывать его наличие. В таких случаях проводятся дополнительные исследования.
- Лабораторные анализы
Обязательно выполняется биохимический анализ крови, который показывает увеличение уровня миоглобина, а также активность креатинкиназы, лактатдегидрогеназы и тропонина.
- Инструментальная диагностика
Для получения дополнительной информации проводятся электрокардиограмма, эхокардиограмма, МРТ или КТ. Также назначается холтеровский мониторинг в сочетании с электрокардиографией.
Часто используется ультразвуковое исследование сердца, которое позволяет оценить сократимость миокарда. На УЗИ можно увидеть области с ослабленными или отсутствующими сокращениями, что указывает на частичное поражение сердечной ткани или полный некроз. В зависимости от размера микроинфаркта могут быть обнаружены крупные очаги некроза с помощью диффузионно-взвешенного изображения.
- Микроинфаркт на ЭКГ
Изменения на электрокардиограмме не всегда указывают на микроинфаркт, но могут свидетельствовать об ишемических процессах в сердечной ткани, что требует дополнительных исследований. ЭКГ может показывать стандартный сердечный приступ в виде появления волны Q, которая расширяется и иногда углубляется.
- Дифференциальная диагностика
Микроинфаркт необходимо отличать от метаболических нарушений, гипокалиемии и панкреатита. Для этого используется хлорид калия, который принимает пациент. Перед приемом лекарства делается электрокардиограмма, затем после его приема повторяется ЭКГ для оценки результатов. Сегмент S-T изменяется только при наличии ишемии, указывающей на сердечный приступ. В других случаях нарушения не выявляются.
Видео: Необычные симптомы инфаркта миокарда
Источник: arrhythmia.center
Как развивается состояние
Суть патологического процесса заключается в остром нарушении кровообращения в миокарде.
Большинство случаев связано с коронарной недостаточностью, когда наблюдается стеноз (сужение) или окклюзия сосудов. Это приводит к нарушению проходимости и, как следствие, к ухудшению гемодинамики.
Трофика (питание тканей) ослабевает, что вызывает ишемию (кислородное голодание). При значительных нарушениях (закрытие просвета сосуда на 50-70%) могут возникнуть микроинфаркты или более серьезные состояния.
В случае серьезного нарушения возможно быстрое ухудшение состояния, вплоть до летального исхода в течение нескольких минут. Менее выраженные нарушения могут привести к кардиомиопатии, утолщению стенок сердечной мышцы или дилатации (расширению) камер. Инфаркт в конечном итоге произойдет, это лишь вопрос времени.
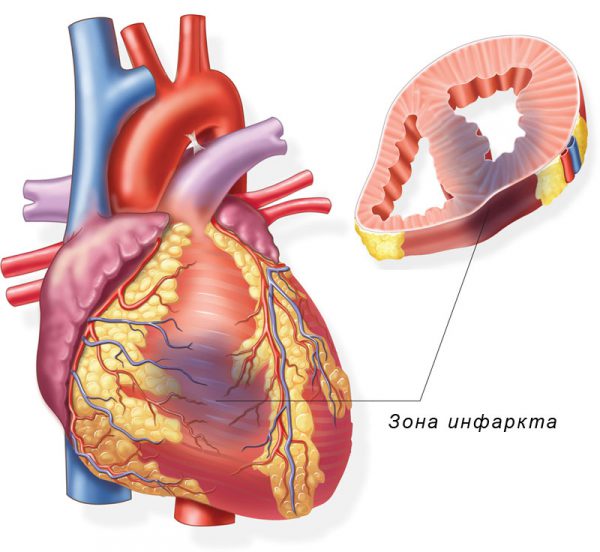
Характерной особенностью данного процесса является сравнительно малая площадь поражения. После купирования острого состояния начинается постинфарктный кардиосклероз — рубцевание тканей.
Новые кардиомиоциты (активные клетки сердца) не образуются, и отмершая область исключается из работы. Это приводит к снижению сократительной способности сердца. В результате в большой круг выбрасывается недостаточно крови, а малый объем поступает в сердце.
Важно:
Если не компенсировать отклонение, возможен рецидив, который может быть более тяжелым. Обозначение «микро» не означает безопасность; это лишь указание на площадь поражения. Даже при небольшом объеме деструкции возможен летальный исход, что зависит от индивидуальных особенностей пациента и анамнестических данных.
Единые симптомы для всех видов микроинфаркта
- Интенсивные боли в грудной клетке. Они невыносимы, локализуются в левой части и отдают в руку, лопатку, спину, шею и челюсть. Боль длится более 30 минут при средней силе дискомфорта.
- Одышка. Человек не может набрать воздух, испытывает страх и панику из-за невозможности выполнить естественную функцию. Физическая нагрузка усугубляет состояние, поэтому необходимо сохранять полный покой.
- Аритмия. Может проявляться в виде тахикардии или других форм. Требуется коррекция, чтобы избежать остановки сердца.
- Цианоз носогубного треугольника. Посинение области вокруг рта и уголков губ.
- Бледность кожи и слизистых оболочек. Кожа приобретает мраморный оттенок.
- Сонливость, слабость, апатия. Исключение составляют случаи панической атаки, когда пациент возбужден и не может успокоиться.
- Кашель. Может возникать, но не всегда.
- Церебральные признаки: головная боль, головокружение, потеря сознания. Это неблагоприятный симптом, указывающий на нарушение кровоснабжения головного мозга и возможный инсульт.
- Нестабильность артериального давления.
- Нитроглицерин (1 таблетка под язык) помогает лишь частично.
Далее клиническая картина будет рассмотрена подробнее с учетом преобладающего симптоматического комплекса, выделяя несколько типов микроинфаркта.
Абдоминальная форма
Боли в животе характеризуются сильным жгучим, тюкающим или режущим характером. Они локализуются в надчревной области, где находится кишечник. Боли могут быть диффузными (разлитыми) или блуждающими (переходящими вверх и вниз).
Необходима дифференциальная диагностика для исключения аппендицита, язвы и других неотложных состояний. Важно действовать быстро.
Также присутствуют тошнота и рвота, что усложняет раннее выявление проблемы.
Аритмический тип
На фоне других симптомов преобладает нарушение сердцебиения. Кроме тахикардии, могут наблюдаться перебои, такие как мерцание или экстрасистолия. Точный тип определяется с помощью электрокардиографии. Он потенциально более опасен для жизни.
Астматическая форма
Клинические проявления обструкции бронхов включают кашель и удушье, усиливающиеся в положении лежа. Сердечный дискомфорт минимален или отсутствует. Диагностика затруднена, так как симптомы могут быть замаскированы.
Болевая форма
Это классический некроз сердечных структур. Симптомы микроинфаркта развиваются постепенно и могут отсутствовать в некоторых случаях.
Лечение проводится в стационаре. Для предотвращения осложнений необходимо провести дополнительные обследования, включая ЭКГ, ЭХО и измерение артериального давления.
Считается, что первым признаком микроинфаркта является боль, но это не всегда так. Все зависит от формы заболевания, и оценка состояния проводится в стационаре.
Сначала предполагаются сердечные патологии. При их исключении назначаются другие исследования, такие как спирография и УЗИ.
Бессимптомный микроинфаркт
Полное отсутствие симптомов также возможно. Это указывает на незначительное отмирание кардиальных структур (менее 5%), а также на индивидуальные особенности организма.
Тем не менее, минимальные отклонения все же будут, и их можно распознать. Субъективно они проявляются как слабость, необъяснимая сонливость, желание присесть, одышка, нарушение газообмена, бледность кожи и цианоз носогубного треугольника.
Также могут возникать ощущения замирания в груди, переворачивания сердца, пропускания ударов и другие симптомы.
При внимательном отношении можно заподозрить эти проявления. Если наблюдается хотя бы один настораживающий признак, стоит обратиться к кардиологу или вызвать скорую помощь.
Длительное или острое течение микроинфаркта не менее опасно, чем другие формы с выраженной клиникой.
Важно оценивать не интенсивность симптомов, а объективные данные: ЭКГ, ЭХО, артериальное давление, частоту сокращений и ровность ритма.
Главные причины
Непосредственной причиной коронарной недостаточности является:
-
Закупорка артерии атеросклеротической бляшкой (атерома) или окклюзия сгустком крови. При тромбозе риск обширного инфаркта увеличивается. Если просвет сосуда закрыт более чем на 70%, это может привести к летальному исходу. Восстановление кровотока становится невозможным даже при срочных мерах, так как время критично — речь идет о минутах или даже секундах.
-
Стеноз коронарной артерии может возникнуть из-за значительного выброса гормонов (стресс, введение препаратов), рефлекторной активности (например, при входе в холодную воду) или курения (индивидуальная реакция на никотин и смолы в сигаретах).
Второстепенные факторы
-
Сахарный диабет — это эндокринное заболевание, характеризующееся недостаточной выработкой инсулина или снижением чувствительности тканей к нему. Оно затрагивает все системы организма, включая сердечно-сосудистую. Коронарные артерии функционируют недостаточно, что приводит к застойным явлениям. Диабет также увеличивает риск атеросклероза и нарушает обмен жиров.
-
Чрезмерная физическая активность может быть опасной, независимо от уровня тренированности. При наличии предшествующих факторов, таких как тромбы или запущенный атеросклероз, риск возрастает. Спазмы коронарных артерий могут возникать как реакция на выброс кортизола и адреналина. Проблемы с давлением способствуют аномальной выработке ангиотензина-II и других веществ, что еще больше сужает сосуды. Поэтому перед физической активностью важно проконсультироваться с врачом.
-
Стресс не всегда связан с физической нагрузкой, но может привести к микроинфаркту. Психоэмоциональная нагрузка вызывает выброс гормонов и стеноз артерий. Высокая интенсивность стресса или предрасположенность к заболеваниям (гипертензия, атеросклероз, тромбоэмболия) увеличивают риск.
-
Гиподинамия вызывает застойные явления в коронарных сосудах и системе транспортировки крови. Особенно подвержены риску офисные работники, лежачие больные и пациенты на инвалидных креслах.
-
Курение увеличивает вероятность сердечно-сосудистых заболеваний на 70%. Многие не осознают своего состояния, пока организм может компенсировать отклонения. Не обязательно быть заядлым курильщиком, чтобы получить микроинфаркт; пассивное курение также опасно.
-
Атеросклероз — основная причина патологий. Избыток насыщенных жиров в рационе приводит к накоплению липидов и отложению холестерина на стенках артерий. Со временем бляшки кальцифицируются и затвердевают, что требует хирургического вмешательства. Ожирение также способствует метаболическим нарушениям и атеросклерозу.
-
Артериальная гипертензия — это стабильное или периодическое повышение давления, сопровождающееся сужением артерий. Восстановление требует времени и усилий. Если не обратить внимание на начальные стадии, может развиться резистентность к лечению. Причины гипертензии разнообразны, включая опухоли и эндокринные нарушения.
-
Стенокардия — это преходящая коронарная недостаточность, которая может приводить к отмиранию тканей, хотя клетки могут оставаться целыми.
-
Перенесенный инфаркт увеличивает риск повторного эпизода. Около 20% пациентов с некрозом в анамнезе сталкиваются с повторным инфарктом в течение 1-2 лет, и более половины из них умирает от рецидива.
-
Прочие эндокринные патологии, такие как гипертиреоз или избыток кортизола, также могут влиять на сердечно-сосудистую систему. Причины этих заболеваний выявляются при тщательной оценке под контролем специалиста.
Диагностика
Диагностика поражений миокарда включает следующие методы:
- Электрокардиография и суточный мониторинг (холтер ЭКГ) выявляют характерные изменения в сердечной деятельности, связанные с микроинфарктом.
- Общий и биохимический анализ крови определяют наличие специфических белков, образующихся при повреждении миокарда.
- Рентгенография грудной клетки помогает выявить застойные процессы в легких.
Для более точной диагностики могут быть назначены дополнительные обследования: МРТ, сцинтиграфия, коронарография и калиевая проба.
Лечение и реабилитация
Терапия в основном консервативная. Микроинфаркт лечится медикаментами нескольких групп:
- При поступлении назначают Эпинефрин и Адреналин при критическом падении артериального давления.
- Противоаритмические препараты применяются в строго определенных случаях по усмотрению врача, в зависимости от тяжести состояния.
- Боли, если пациент в сознании, снимаются Нитроглицерином. При неэффективности используются ненаркотические или опиоидные анальгетики.
- Тромболитики растворяют сгустки крови и предотвращают их дальнейшее образование. Назначается Гепарин.
В процессе реабилитации показано применение кардиопротекторов, таких как Милдронат, а также средств для укрепления сосудов (например, Анавенол).
На раннем этапе восстановления рекомендуется избегать физической нагрузки и стрессов, соблюдать правильное питание с высоким содержанием полиненасыщенных кислот Омега-3 и Омега-6, а также витаминов. Жиров следует потреблять как можно меньше.
Диету назначает лечащий врач, рекомендуется придерживаться специального стола №10.
В среднесрочной перспективе показана минимальная физическая нагрузка, включая пешие прогулки на свежем воздухе.
Дальнейшая жизнь требует отказа от курения и алкоголя, а также изменения принципа питания: соль не более 7 граммов в сутки. Рекомендуются занятия ЛФК и регулярный прием кардиопротекторов.
Важно вылечить основное заболевание, приводящее к спазму коронарных артерий, если оно имеется.
Прогноз и возможные последствия
Исход благоприятен при раннем начале терапии. В идеале восстановительные мероприятия следует начать в течение 3-7 часов после нарушения трофики.
Застарелые состояния с бессимптомным течением не требуют срочной помощи. Летальность составляет около 15%, а риск полноценного инфаркта — 40% в течение 3-5 лет.
Без лечения могут развиться следующие последствия микроинфаркта:
- Острая гибель кардиальных структур.
- Остановка сердца, асистолия из-за слабого кровотока.
- Инсульт, вызванный нарушением питания головного мозга.
- Отек легких, дыхательная недостаточность и асфиксия.
Смерть или тяжелая инвалидность являются наиболее вероятными итогами. Поэтому не следует пускать дело на самотек.
В заключение
Микроинфаркт — это некроз сердца мелкоочагового типа. Нельзя считать его безопасным, это неотложное состояние, хотя с меньшей летальностью.
Диагностика и лечение проводятся в кардиологическом отделении стационара. Эффективность зависит от времени обращения. Всегда существует риск осложнений. Прогноз благоприятный только при раннем обращении.
Источник: CardioGid.com
Причины его возникновения
Микроинфаркт возникает, когда к определенному участку миокарда прекращается поступление крови. Это приводит к отмиранию ткани, известной как очаг ишемии. Часто причиной является атеросклероз, который создает барьер для свободного кровотока. Другими причинами ухудшения или остановки кровоснабжения сердца могут быть тромбоз или спазм мелких ветвей коронарных артерий.
Основные факторы, способствующие нарушениям кровообращения и развитию микроинфаркта, включают:
- хронические заболевания, изменяющие структуру сосудистых стенок (артериальная гипертония, сахарный диабет);
- биохимические нарушения обмена липидов (гиперхолестеринемия);
- атеросклероз;
- пожилой возраст;
- ожирение и низкая физическая активность;
- курение (активное и пассивное);
- стресс, хроническая усталость и эмоциональная перегрузка;
- неправильное питание (избыточное содержание насыщенных жиров);
- физическая усталость и интенсивные спортивные нагрузки;
- хронические заболевания сердца и сосудов (ишемическая болезнь, сердечная недостаточность, воспаление оболочек сердца, клапанная и аортальная недостаточность);
- заболевания крови с повышенной свертываемостью и длительный прием гормональных контрацептивов.
Первые признаки
Приступ микроинфаркта не всегда проявляется ярко. Часто его симптомы слабы или отсутствуют вовсе. Больной может ощущать покалывание в сердце или резкую слабость, что затрудняет понимание необходимости экстренной медицинской помощи. Из-за этого человек может узнать о проблеме только во время ЭКГ, когда обследование проводится по другим причинам.
Люди с сердечными заболеваниями могут игнорировать характерные симптомы, списывая их на хронические недуги. Микроинфаркт, перенесенный без внимания, представляет серьезную угрозу, так как приводит к некрозу участков миокарда и нарушению его сократительной функции.
Первые признаки типичного микроинфаркта:
- боль в груди, преимущественно слева;
- иррадиация боли в руку, плечевой пояс, живот, шею и нижнюю челюсть;
- характер боли – режущий, острый, давящий, жгучий;
- повышенная температура (до 38 градусов);
- потливость, слабость, дрожь, головокружение;
- чувство тревоги и страха;
- одышка.
Микроинфаркт уже не считается заболеванием только пожилых людей. Известны случаи, когда первый приступ случался даже в 20 лет. Риск возникновения этой патологии, как крупного, так и мини-инфаркта, особенно высок у мужчин любого возраста. У женщин он возрастает после менопаузы (в среднем 50 лет), когда исчезает гормональная защита, предотвращающая образование тромбов.
Признаки микроинфаркта у мужчин и женщин различаются. Мужчины чаще испытывают выраженный болевой синдром в груди, тогда как женщины чаще сталкиваются с атипичными и бессимптомными формами.
Симптомы атипичного микроинфаркта у женщин:
- удушье, кашель, возможное развитие сердечной астмы или отека легких (при астматической форме);
- изжога, рвота, диарея (при абдоминальной форме);
- сильная головная боль, расстройства чувств и двигательных функций (при цереброваскулярной форме);
- нарушение синусового ритма, скачки давления (при аритмической форме);
- отечность нижних конечностей.
Первая помощь больному
Чтобы предотвратить осложнения при первых признаках микроинфаркта, вызывайте скорую помощь и сообщите диспетчеру о сердечном приступе.
Уложите пострадавшего на твердую горизонтальную поверхность с немного приподнятой головой. Если подушки нет, сверните валик из одежды или полотенца. Расстегните одежду и ослабьте ремень или пояс, чтобы дыхание не было затруднено. Откройте окна и двери для хорошей вентиляции.
Чтобы уменьшить область некроза, дайте пострадавшему таблетку нитроглицерина для рассасывания. Можно также предложить половину таблетки аспирина для улучшения микроциркуляции крови. Измерьте артериальное давление, обеспечьте физический покой и дожидайтесь приезда врачей.
Методика лечения
Лечение приступа проводится в стационаре, где необходим постоянный контроль за сердечной деятельностью и коронарным кровообращением.
При микроинфаркте начинают с обезболивающей терапии, восстановления нормального кровотока и купирования некротического процесса. Используются препараты, улучшающие характеристики крови, отвечающие за ее вязкость.
Лечение сопровождается мониторингом артериального давления и сердечного ритма для контроля состояния пациента. Основная цель методов — предотвратить развитие обширного инфаркта и других осложнений.
Консервативный метод
Консервативное лечение включает несколько групп препаратов, назначаемых кардиологом в зависимости от выраженности болевого синдрома и состояния пациента:
- Опиоидные анальгетики быстрого действия (морфин, фентанил, промедол, трамадол) быстро снимают интенсивную боль.
- Тромболитики (ретеплаза, альтеплаза, тенектеплаза, проурокиназа) восстанавливают коронарную проходимость и улучшают кровообращение.
- Нитраты (нитроглицерин, изокет) облегчают нагрузку на сердце.
- Бета-адреноблокаторы (атенолол, целипрес, конкор) предотвращают повторные приступы и снижают частоту сердечных сокращений.
- Антиагреганты (аспирин, кардиомагнил, клопидогрел) и антикоагулянты (гепарин, эноксапарин, варфарин) уменьшают активность факторов свертывания, улучшая кровообращение.
- Блокаторы кальциевых каналов (кордафен, коринфар, фалипамил) корректируют сердечный ритм и снижают сократительную активность миокарда, предотвращая увеличение зоны некроза.
- Ингибиторы АПФ (эналаприл, каптоприл, периндоприл) замедляют ремоделирование миокарда и уменьшают нагрузку на сердечно-сосудистую систему.
- Статины (правастатин, аторвастатин, мевакор) снижают уровень холестерина в крови и препятствуют отложению жиров на стенках артерий.
Хирургический метод
К оперативным методам прибегают, когда медикаментозное лечение неэффективно и для предотвращения повторных инфарктов.
При нарушениях кровоснабжения миокарда применяются следующие хирургические техники для восстановления коронарного кровотока:
- аортокоронарное шунтирование;
- баллонная ангиопластика и стентирование.
Аортокоронарное шунтирование заключается в трансплантации сосудов из нижних конечностей, реже — из верхних, для замены поврежденных участков коронарных артерий. Кардиохирург восстанавливает кровоток, создавая новые пути в обход поврежденных зон.
Баллонная ангиопластика — это малоинвазивный и технически простой метод. Поврежденный участок с нарушенной проходимостью выявляется с помощью ангиографии и контрастного вещества. В отличие от шунтирования, эта процедура не требует крупных разрезов грудной клетки, так как доступ к коронарной артерии осуществляется через тонкий катетер. Введенный в сосуд баллон раздувается, расширяя его. Для фиксации просвета используется стент, который поддерживает стенки сосуда, предотвращая их смыкание.
Возможные последствия
Шанс развития неблагоприятных последствий мелкоочагового некроза зависит от следующих факторов:
- общее состояние здоровья, наличие хронических заболеваний и врожденных патологий;
- возраст пациента;
- наличие в анамнезе аналогичных приступов;
- расположение пораженного участка.
Последствия могут быть незначительными: нарушения проводимости и ритма, повторный инфаркт, стенокардия или отсутствие симптомов.
Как проходит реабилитация?
Реабилитация пациента начинается в стационаре и продолжается дома. После микроинфаркта больной проводит в больнице не менее двух недель для стабилизации сердечной деятельности и снижения риска повторного приступа.
Если была проведена операция, срок реабилитации увеличивается. Пациентам назначают профилактические препараты, которые нужно принимать в течение длительного времени.
Кроме медикаментов, эффективны восстановительные процедуры: лечебная физкультура, массаж и физиотерапия. Для людей, перенесших микроинфаркт, рекомендуется специальная диета с низким содержанием животных жиров и пожизненный отказ от вредных привычек.
Успех реабилитации зависит от соблюдения рекомендаций врача. Ежедневные физические нагрузки, бег, пешие и велосипедные прогулки, правильное питание и полноценный отдых необходимы для успешного восстановления.
Прогноз жизни
При своевременном лечении и соблюдении профилактических рекомендаций прогноз благоприятный. Отсутствие медицинской помощи в первые часы после приступа может привести к инвалидности.
В молодом возрасте период полного восстановления обычно короче, чем у людей старше 50 лет.
Продолжительность жизни зависит от общего состояния здоровья пациента и соблюдения правил здорового образа жизни. При наличии хронических заболеваний, способствующих повторным микроинфарктам, вероятность благоприятного исхода снижается с каждым случаем.
Источник: infoserdce.com