!NevrologNA4ALO!# Позвоночные артерии (ПА) играют ключевую роль в кровоснабжении головного мозга, обеспечивая 15-30% его потребностей. Патологии, связанные с этими артериями, включая их непрямолинейность при поражении обоих сосудов, могут привести к серьезным последствиям, таким как инсульт. Поэтому важно следить за своим самочувствием и при появлении тревожных симптомов незамедлительно обращаться к врачу-неврологу.
Что такое непрямолинейность хода позвоночных артерий?
Причины патологии
Почему у человека может развиться данное заболевание? Непрямолинейность позвоночных артерий между поперечными отростками и в других участках (предпозвоночный, шейный, шейно-затылочный, внутричерепной отделы) возникает по следующим причинам:
- остеохондроз шейного отдела;
- врожденные аномалии;
- травмы шейного отдела позвоночника;
- переохлаждение, приводящее к спазму мышц и изменению положения артерии;
- опухоли;
- болезнь Бехтерева;
- рубцевание тканей после хирургических операций.
Это основные причины, но могут быть и другие.
Симптомы
Непрямолинейность позвоночных артерий, питающих сосуды головы, может негативно сказаться на различных функциях организма. Основные симптомы включают:
- Нарушение зрения: двоение, мушки перед глазами, потемнение, светобоязнь.
- Шум и звон в ушах.
- Головные боли, мигрень, иногда с тошнотой.
- Проблемы с вестибулярным аппаратом, головокружение, обмороки.
- Повышенное внутричерепное давление, иногда до судорог.
- Ортостатическая гипотензия – снижение давления при вставании.
Нарушение кровотока может привести как к полнокровию (приливам), так и к транзиторным атакам с бледностью кожи. Существует риск ишемического и геморрагического инсульта. Недостаточный приток крови к головному мозгу сигнализирует о необходимости повышения артериального давления для улучшения кровоснабжения. Включается симпатоадреналовая система.
Вегетососудистая дистония часто развивается на фоне непрямолинейности хода артерий, что нарушает работу сосудодвигательного и дыхательного центров в продолговатом мозге.
Стадия функциональных нарушений (дистоническая)
Основные симптомы, указывающие на непрямолинейность хода позвоночных артерий:
- распирающая и ломящая боль в затылке;
- ощущение давления в области затылка;
- регулярные боли в шее;
- головокружение при вставании с кровати;
- повышение артериального давления, которое не удается снизить препаратами;
- постоянная усталость, желание спать, трудности с пробуждением;
- тошнота и носовые кровотечения при отсутствии проблем с ЖКТ;
- слабость в руках и ногах, даже без физической активности;
- ухудшение зрения и слуха, шум в ушах, «мушки» перед глазами.
Ишемическая стадия
При появлении перечисленных симптомов следует немедленно обратиться к врачу. Он проведет обследование и назначит лечение. Игнорирование симптомов может привести к необратимым последствиям. При серьезных деформациях возможен инсульт спинального типа, который проявляется следующими симптомами:
- шаткая походка;
- изменения в мимике;
- отклонение языка в одну из сторон;
- паралич ног или рук с одной стороны;
- невозможность говорить.
В таком случае необходимо срочно доставить пациента в неврологический или сосудистый стационар.
Диагностика синдрома позвоночной артерии
При появлении неприятных симптомов обратитесь к врачу как можно скорее. Сначала посетите терапевта, который даст направление к неврологу. Даже опытный специалист не сможет поставить диагноз без обследования, так как ему нужно изучить снимки и проверить состояние кровотока. Каждый врач составляет свой список обследований, но чаще всего он включает:
- УЗ доплерография — показывает скорость и направление кровотока, проходимость артерий;
- компрессионно-функциональные пробы;
- дуплексное сканирование — оценивает состояние стенок сосудов;
- МРТ;
- рентгенография.
По результатам обследования врач определит, нарушен ли ход позвоночных артерий или это связано с другим синдромом или заболеванием.
Как лечить?
Если у вас наблюдается непрямолинейность хода позвоночных артерий, лечение зависит от выраженности симптомов. На ранних стадиях может помочь консервативное лечение. Важно выяснить причину патологии и сначала устранить основное заболевание. Если причиной является спазм мышц шейного отдела, его необходимо снять. В этом могут помочь лечебная физкультура или массаж. Если консервативное лечение не дало результатов, врач может назначить операцию.
Медикаментозное лечение
Лекарства назначает врач. Чаще всего это препараты, улучшающие венозный отток, обезболивающие и средства для снижения артериального давления. Хотя такое лечение не устраняет проблему с сосудами, оно помогает улучшить самочувствие пациента.
Хирургическое
Операция назначается, если врач предполагает риск ишемического инсульта. Решение о необходимых действиях принимает хирург. Он может укоротить и выпрямить артерию, провести ее протезирование или стентирование.
Профилактика синдрома позвоночной артерии
Лучшая профилактика заболеваний позвоночника — это здоровый образ жизни. Важно своевременно лечить все заболевания, следить за самочувствием, отдыхать и избегать чрезмерной физической нагрузки. Непрямолинейность позвоночных артерий может негативно сказаться на здоровье и в тяжелых случаях привести к инсульту. Поэтому при появлении неприятных симптомов следует немедленно обратиться к неврологу для начала лечения.
Экстравазальная компрессия позвоночных артерий — это заболевание, нарушающее кровообращение головного мозга и повышающее тонус сосудов.
Мозг получает кровь через два основных канала: каротидный (две сонные артерии) и вертебробазилярный (две позвоночные артерии). При наличии определенных факторов может произойти нарушение кровообращения в одной или нескольких артериях, что приводит к недостатку кислорода, питательных веществ и микроэлементов в мозге. Это вызывает функциональные расстройства в сердечно-сосудистой системе, требующие медицинского вмешательства и выявления основной причины заболевания.
Особенности и роль позвоночных артерий
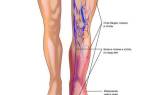
Позвоночная артерия — парный сосуд, который начинается от подключичной артерии и располагается с обеих сторон тела. Она проходит в канале поперечных отростков шейных позвонков, что и дало ей название.
Существуют следующие отделы позвоночной артерии:
- Предпозвоночный отдел — от начала артерии у подключичной артерии до входа в канал отростков позвонков.
- Шейный отдел — участок артерии, проходящий в канале отростков шейных позвонков.
- Шейно-затылочный сегмент — от выхода из канала поперечных отростков до входа в черепную коробку.
- Внутричерепной отдел — от черепной коробки до места слияния двух позвоночных артерий в базилярный сосуд.
Позвоночные артерии формируют вертебробазилярный бассейн, который снабжает мозг кровью, кислородом и питательными веществами на 15-30% (остальные 70-85% обеспечивают сонные артерии). Они особенно важны для кровоснабжения мозжечка и ствола мозга, отвечающих за дыхание и кровообращение. Поражения этих сосудов могут приводить к инсультам, которые часто заканчиваются летальным исходом.
Более половины случаев смертельных исходов от мозговой недостаточности связаны с патологией позвоночных артерий. Одним из таких нарушений является непрямолинейность их хода между поперечными отростками шейных позвонков.
Как проявляется нарушенная проходимость позвоночных артерий?
Клинические признаки нарушения кровотока в вертебральных артериях зависят от следующих факторов:
- состояния виллизиева круга;
- развития коллатералей и анастомозов с подключичной артерией;
- темпов нарастания непроходимости.
Комбинация симптомов указывает на поражение определенной области мозга. Наиболее часто встречается ишемия бассейна:
- задней артерии мозга;
- ствола или мозжечка (в остром и хроническом вариантах);
- ядер и черепных нервов, вызывающих вестибулярные расстройства.
Синдром «шейной» мигрени часто сопутствует шейному остеохондрозу и спондилезу. Он характеризуется:
- болями в затылке и шее, иррадиирующими в надглазничную область;
- обмороками;
- головокружением;
- шумом в ушах.
Продолжительность болей варьируется от нескольких минут до часов.
Вестибулярные кризы сопровождаются:
- выраженным головокружением и чувством вращения предметов;
- нистагмом глаз;
- нарушением равновесия.
Атонически-адинамический синдром возникает при ишемии продолговатого мозга и проявляется:
- резким снижением тонуса мышц;
- невозможностью самостоятельно стоять.
Зрительные расстройства из-за нарушения микроциркуляции глаз могут включать:
- пятна, точки и линии перед глазами;
- потемнение;
- преходящее выпадение полей зрения;
- ощущение вспышек в глазах (фотопсии) и уменьшение видимых предметов (микропсии);
- оптические обманные феномены.
Также наблюдаются:
- синдром преходящих тонических судорог в руках и ногах без потери сознания, при этом напрягаются мышцы-разгибатели и вытягиваются конечности. Симптом «перемежающейся хромоты» в руках встречается у 65% пациентов;
- преходящие речевые расстройства и спазм жевательных мышц;
- внезапное сокращение диафрагмы, проявляющееся приступообразным кашлем, расширением зрачка на стороне поражения, повышенным слюноотделением и тахикардией.
Вне кризов невролог может заметить у пациента отдельные негрубые очаговые симптомы и парез некоторых пар черепномозговых нервов.
Извитость артерий и ее причини
Непрямолинейность хода артерий (извитость) часто является врожденной особенностью, вызванной преобладанием эластичных волокон над коллагеновыми. Это приводит к деформации, истончению и извитости стенок артерий, что сужает просвет сосуда и ухудшает кровоток. В результате могут возникнуть инсульт и другие заболевания. Чаще всего встречается извитость интракраниальных (внутричерепных) сегментов артерий.
Хотя такая врожденная аномалия часто не вызывает беспокойства, если место изгиба поражается атеросклеротическими бляшками, просвет сужается еще больше. Это может привести к дефициту кислорода в головном мозге и синдрому позвоночной артерии. Поэтому людям с врожденной извитостью артерий важно внимательно следить за состоянием кровеносных сосудов.
Причины
Современная медицина делит причины непрямолинейности хода артерий в шейном отделе позвоночника на две категории: вертеброгенные и невертеброгенные.
Вертеброгенные причины связаны с патологиями развития позвоночника или изменениями его строения как у детей, так и у взрослых. У детей такие патологии могут возникать по следующим причинам:
- Травмы шейного отдела позвоночника, включая родовые травмы, которые могут быть опасными для ребёнка;
- Аномалии в развитии позвоночника;
- Патологическое спазмирование мышц шеи, часто возникающее из-за переохлаждения. Изменение тонуса и положения мышц влияет на артерию, снижая её пропускную способность.
У взрослых вертеброгенные причины возникают по другим причинам, среди которых основные заболевания:
- Опухоли шейного отдела позвоночника или затылочной части головного мозга;
- Остеохондроз;
- Болезнь Бехтерева;
- Травмы, как и у детей, могут также повлиять на состояние артерии.
Среди невертеброгенных причин выделяются следующие группы заболеваний:
- Воспаления, атеросклероз, эмболия и другие состояния, приводящие к потере эластичности и тонуса артерии;
- Заболевания, изменяющие форму артерий, включая перегибы;
- Патологии, связанные с изменением формы артерий из-за сдавления, например, аномальное расположение рёбер или рубцевание тканей после хирургического вмешательства.
Опасность непрямолинейности хода артерий заключается в повышенной вероятности ишемических атак в различных участках головного мозга. Игнорирование симптомов может привести к инсульту, восстановление после которого возможно не всегда, а полное исправление последствий — невозможно.
Возможные последствия стеноза позвоночной артерии и лечение сужения
Врожденный или приобретенный стеноз позвоночной артерии — это патологическое состояние, которое может привести к ишемической болезни и инсульту головного мозга.
Сложность терапии заключается в том, что на ранних стадиях заболевания симптомы практически отсутствуют. Медикаментозное лечение эффективно лишь в 30-40% случаев.
Положительный эффект от препаратов временный. Полное излечение возможно только после хирургического вмешательства.
Что такое стеноз позвоночника
Термин «стеноз» обозначает сужение или блокировку сосудов, что затрудняет кровоток и снижает поступление питательных веществ и кислорода в головной мозг.
Признаки стеноза канала левой позвоночной артерии проявляются, когда внутреннее сужение сосуда превышает 50%. Поскольку позвоночная артерия обеспечивает 35-40% кровоснабжения мозга, это приводит к хронической недостаточности, проявляющейся следующими симптомами:
- Головные боли – мигренозные приступы сопровождаются головокружением и снижением четкости зрения. Боль не снимается обычными анальгетиками.
- Боли в пояснице – один из первых симптомов стеноза сосудов позвоночника. Боль усиливается при ходьбе и физической нагрузке, не проходит в покое, но уменьшается при наклоне вперед.
- Онемение конечностей – при прогрессировании сужения наблюдаются синдром беспокойных ног (ощущение мурашек), мышечная слабость и покалывание. Неприятные ощущения обычно проходят при смене положения тела, особенно при наклонах вперед.
- Повышение артериального давления – возникает из-за попыток организма обеспечить нормальное кровоснабжение мозга. При длительной гипертензии могут наблюдаться снижение остроты зрения и нарушения координации.
Появление этих симптомов указывает на угрожающее состояние для пациента.
Существует три основные причины стеноза позвоночной артерии:
- Врожденный фактор – генетическая предрасположенность может приводить к врожденным нарушениям в структуре сосудов. Если заболевание не прогрессирует, с таким стенозом можно жить практически без ограничений.
- Приобретенный фактор – одна из основных причин, требующих лечения стеноза позвоночной артерии. Закупорку сосудов могут спровоцировать атеросклероз, диабет и нарушения обмена веществ.
Насколько опасно заболевание
Прогноз заболевания неблагоприятный и зависит от локализации патологических изменений. Критический стеноз правой позвоночной артерии может привести к инсульту и летальному исходу. Прогрессирующая форма заболевания является основанием для инвалидности. На поздних стадиях стеноза пациента ставят на группу инвалидности независимо от проведенного оперативного лечения.
Инвалидность назначается с учетом последствий стеноза, таких как перенесенный инсульт. Методы терапии и последствия стеноза зависят от его локализации.
- Приустьевой стеноз – вызывает серьезные эмоциональные нарушения: панические атаки, лобную боль и раздражительность. Рекомендуется хирургическое вмешательство и медикаментозная терапия в дооперационный период.
- Субкомпенсированный стеноз – чаще всего возникает из-за травмы. Медикаментозное лечение неэффективно, необходима операция. Онкологические заболевания также могут привести к этому типу стеноза, часто с летальным исходом.
- Вертеброгенный стеноз – проявляется болями в пояснице и крестце, не сопровождается воспалением. МРТ показывает умеренную атрофию лобной доли коры головного мозга.
- Компенсированный стеноз – развивается медленно, без признаков острого заболевания, что исключает необходимость срочной операции.
- Стеноз интракраниального отдела – сопровождается тромбозом артерии. При неблагоприятном течении может быстро прогрессировать и привести к инсульту.
- Стеноз экстравазальной компрессии левой позвоночной артерии – развивается из-за аномалий позвоночника, таких как остеохондроз или онкологические новообразования. После устранения причин кровоснабжение восстанавливается.
- Стеноз экстравазальной компрессии правой позвоночной артерии – причины аналогичны стенозу левой артерии.
- Динамический стеноз – приводит к полной или частичной окклюзии сосуда, что крайне опасно для жизни. Медикаментозная терапия лишь облегчает симптомы и подготавливает к операции.
- Функциональный стеноз – симптомы проявляются только в определенных положениях шеи и развиваются на фоне остеохондроза и спондилеза.
- Мультифокальные стенозы – множественные поражения сосудов, где хирургия неэффективна. Назначается медикаментозная терапия, а при ее неэффективности – ангиопластика с заменой поврежденных участков артерий.
- Гемодинамически значимый стеноз – сужение сосудов более 50%, что влияет на нормальный кровоток и деятельность головного мозга.
- Декомпенсированный стеноз – тяжелое состояние с хроническим и необратимым сужением сосудов. Решение – полная замена поврежденного участка артерии или создание дублирующего канала.
Перед назначением терапии необходимо провести дифференциальную диагностику для определения причины, степени и формы заболевания. Классификация стеноза важна для решения о целесообразности хирургического вмешательства.
Какими методами лечат болезнь
Существует три основных направления терапии стенозов сосудов позвоночного столба.
Для выбора оптимального метода лечения врач направляет пациента на несколько диагностических процедур. Одним из самых информативных является дуплексное сканирование артерий. Также может потребоваться МРТ для оценки стеноза.
В конечном итоге решение о лечении принимает сам пациент.
Постоянные головокружения, хроническая нехватка воздуха и сужение сосудов более 70% являются абсолютными показаниями для хирургического вмешательства.
Какая диета оптимальна для лечения
Лечебная диета направлена на устранение причин сужения артерий. Специального рациона не существует, но пациентам рекомендуется следовать диетам для борьбы с заболеваниями сердечно-сосудистой системы. Из рациона следует исключить жирные и высококалорийные продукты, сладости и мучные изделия.
Рекомендуется увеличить потребление рыбы (любого сорта), фруктов и овощей. При этом стоит осторожно относиться к алкоголю, кофе и чаю.
Исследования показывают, что потеря всего нескольких килограммов снижает риск быстрого развития стеноза из-за атеросклероза.
Лечебная гимнастика — один из лучших способов нормализовать вес пациента.
Несмотря на новые разработки для лечения стеноза, наиболее эффективным методом остается хирургическая операция.
Источник: https://ponchikov.net/health/serdce-sosudy/504-stenoz-pozvonochnoy-arterii.html
Диагностика
При постановке диагноза врач опрашивает пациента о наличии хронических заболеваний и симптомов.
Для исключения ошибок специалист назначает ряд обследований:
- Ультразвуковая допплерография предоставляет данные о скорости и направлении кровотока, а также о проходимости позвоночных артерий.
- Компрессионно-функциональные пробы помогают выявить способы предотвращения гипоксии мозга при пережатии сосуда.
- Дуплексное сканирование позволяет оценить состояние стенок сосуда и характер сужения просвета.
- МРТ и ангиография изучают состояние магистральных сосудов головы.
- Рентгенография.
Профилактика кризов
При установленном диагнозе пациент может предотвратить сосудистые кризы, следуя следующим рекомендациям:
- заниматься гимнастикой;
- избегать сна на животе;
- проходить курсы физиотерапии и массажа не реже двух раз в год;
- использовать ортопедическую подушку для поддержания правильного положения шейного отдела позвоночника во время сна;
- носить воротник Шанца;
- исключить факторы, способствующие сужению артерий, такие как курение и алкоголь.
Клиника инсульта может быть вызвана не только внутримозговыми сосудами. Экстракраниальные нарушения также следует учитывать при постановке диагноза и назначении лечения. Это поможет предотвратить опасные для жизни осложнения.
Лечение
Чтобы устранить симптомы, вызванные извитостью позвоночных артерий, необходимо сначала устранить причину патологии. Если непрямолинейность вызвана остеохондрозом, назначаются нестероидные противовоспалительные средства (например, Диклоберл, Нурофен, Пенталгин) и препараты, снижающие мышечный тонус (Мидокалм, Баклофен). Также важен прием средств, восстанавливающих хрящевые ткани (Артепарон, Структум).
После завершения терапии ортопедического заболевания, вызвавшего деформацию артерии, следует принять меры для улучшения кровотока и уменьшения симптомов. Для этого применяют лечебный массаж, который включает прямое воздействие на позвонки и связки деформированного отдела позвоночника.
При извитости позвоночных артерий также используется медикаментозная терапия. Рекомендуется прием препаратов, улучшающих венозный отток, таких как Анавенол, Антистакс, Эскузан. Назначаются и местные средства – сосудистые мази (например, Капилар).
При необходимости применяются обезболивающие, препараты для снижения артериального давления и средства, устраняющие вестибулярные расстройства. Хотя медикаментозное лечение не исправляет деформацию сосуда, оно значительно облегчает жизнь пациента.
Хирургическое вмешательство проводится только при высоком риске ишемического инсульта, чаще всего в I (предпозвоночном) сегменте артерии. Методы хирургического лечения могут включать укорочение и выпрямление сосуда, если причиной извитости стало его удлинение.
В некоторых случаях применяется протезирование артерии, при котором удаляется пораженный участок и заменяется искусственным сосудом. Однако это травматичный метод, который может привести к осложнениям, таким как кровотечения и повышение давления.
В последнее время популярность приобрело стентирование. Стент – это металлическое изделие, вводимое в артерию в сложенном состоянии с помощью баллонного катетера. После правильного размещения стент раскрывается, расширяя просвет сосуда и нормализуя кровоток. Стентирование менее травматично, так как выполняется через микроразрез, но требует современного оборудования.
Любая патология кровеносных сосудов может привести к серьезным осложнениям и даже летальному исходу. Поэтому при обнаружении признаков нарушения кровотока и извитости позвоночных артерий необходимо незамедлительно обратиться к специалисту. Регулярные профилактические обследования состояния сосудов помогут вовремя начать лечение и избежать множества проблем.
Сосуды Шеи И Головы: Анатомия, Заболевания, Симптомы
Малый Диаметр Позвоночных Артерий: Норма, Что Это Такое
Способы лечения
Одним из простых методов лечения является постоянное ношение воротника Шанца. Он также используется для диагностики: если пациент ощущает улучшение при его применении, это подтверждает связь с патологией позвоночных артерий.
Значение ЛФК и массажа
Редкие сосудистые кризы позволяют избежать применения сильнодействующих медикаментов. Для этого важно освоить упражнения лечебной физкультуры и массажные приемы.
Движения следует выполнять осторожно и медленно:
- повороты головы в стороны, начиная с небольшой амплитуды и постепенно увеличивая ее;
- давление на мяч лбом;
- кивки головой;
- пожимание плечами.
Массаж не рекомендуется проводить в остром периоде. Его цель — снять напряжение шейных мышц и уменьшить давление на артерии. Процедуру лучше доверить опытному специалисту.
Лечение медикаментами
В зависимости от причины сужения врач назначает следующие препараты:
- Противовоспалительные средства: Нимесулид, Кеторол, Найзилат.
- Для поддержания сосудистого тонуса: Троксерутин и венотоники.
- Для предупреждения тромбообразования: Курантил, Трентал.
- При головокружении и вестибулярных расстройствах: Бетасерк, Бетагистин.
- Для защиты мозга от ишемии: нейропротекторы (Мексидол, Пирацетам, Глиатиллин).
Физиотерапевтические методики, такие как магнитотерапия, диадинамические токи и фонофорез с гидрокортизоном, также направлены на обезболивание и назначаются курсами.
Иглорефлексотерапию и вытяжение следует проводить только в специализированных центрах.
Симптомы патологии
Своевременное выявление проблемы ускоряет диагностику и лечение. Поэтому важно запомнить симптомы, при которых следует обратиться к неврологу и ортопеду:
- Частые головные боли в затылке;
- Боли в шее;
- Предобморочные состояния при резких движениях;
- Повышенное внутричерепное давление;
- Постоянная или периодическая слабость в руках, ногах или пальцах;
- Спонтанные приступы тошноты;
- Нарушение координации и проблемы с вестибулярным аппаратом;
- Систематическое ухудшение зрения.
Эти симптомы не обязательно указывают на проблемы с позвоночными артериями, но свидетельствуют о нарушении кровообращения в головном мозге. Тем не менее, часто они связаны именно с позвоночными артериями.
Непрямолинейность хода артерии означает, что она имеет извитую траекторию вместо прямого пути к головному мозгу. Для решения проблемы необходимо воздействовать не на артерии, а на первичную причину — шейный отдел позвоночника. Рассмотрим причины заболевания более подробно.
Что такое стеноз позвоночной артерии и как его лечить
Нарушение кровообращения может быть вызвано различными факторами, включая повреждение кровеносного сосуда и аномалии развития. Далее рассмотрим особенности возникновения и лечения синдрома сужения позвоночной артерии.
Характеристика болезни
Стеноз позвоночной артерии шейного отдела — это сужение или закупорка сосудистого просвета.
Позвоночная артерия, являющаяся ветвью подключичной артерии, является основным источником кровоснабжения шейного сегмента позвоночника. Она обеспечивает кровоснабжение 6 из 7 шейных позвонков.
Эта патология опасна для здоровья и жизни человека.
Справка. Существуют также второстепенные источники кровоснабжения: восходящая и глубокая шейные артерии.
При стенозе нарушается снабжение мозга кислородом и питательными веществами, что может привести к ишемической болезни и инсульту.
Диагностика осложняется тем, что на ранних стадиях симптомы практически отсутствуют.
Справка. Характерные признаки стеноза появляются при сужении сосуда более чем на 50-55%.
Сужение может затрагивать как левую, так и правую позвоночную артерию, а в некоторых случаях поражаются оба сосуда.
Недуг серьезен, так как может привести к инвалидности и смерти. Поэтому лечение следует начинать немедленно, чтобы избежать тяжелых последствий.
Симптомы и диагностика
Симптоматика не зависит от того, произошло сужение левой или правой позвоночной артерии. Общая клиническая картина включает:
- Сильная головная боль — интенсивные приступы, которые не купируются обезболивающими. Могут сопровождаться ухудшением зрения, появлением «мушек» перед глазами и головокружением.
- Онемение конечностей — может сопровождаться чувством холода, «мурашек», слабостью мышц и покалыванием. Дискомфорт исчезает при смене положения тела или небольшой разминке.
- Повышение артериального давления — возникает из-за попыток организма нормализовать кровоток.
- Болезненность в пояснице — усиливается при физической нагрузке и не проходит после отдыха. Дискомфорт уменьшается только при наклоне спины вперед.
Также могут наблюдаться дополнительные проявления: ухудшение слуха, носовые кровотечения, тошнота и рвота, частые перепады настроения.
Симптомы и лечение стеноза позвоночной артерии взаимосвязаны, так как терапевтическая тактика зависит от характера и особенностей патологического процесса.
Пациент проходит тщательное обследование, включающее:
- Оценку состояния и сбор анамнеза.
- УЗИ сердца.
- Ангиографию — для оценки состояния сосудистых стенок и их диаметра.
- Ультразвуковую допплерографию — для определения характеристик кровотока.
- Рентгенографию — для оценки состояния сосудов и степени их стеноза.
- КТ и МРТ — для выявления причин патологии.
На основе результатов обследования специалист подбирает схему терапии, учитывая особенности поражения, возраст и индивидуальные характеристики пациента.
Причины
Развитие недуга может быть вызвано различными отрицательными факторами.
В медицине причины сужения позвоночной артерии классифицируют на несколько групп:
- Врожденные — наследственная предрасположенность может привести к аномалиям в развитии сосудов. Если патология не прогрессирует, люди ведут полноценный образ жизни.
- Приобретенные — такие как атеросклероз, нарушения метаболизма и сахарный диабет. Эти состояния требуют обязательной терапии.
- Травматические — ушибы с образованием гематом или переломы. При слабом регенеративном процессе может произойти сужение просвета вплоть до полной закупорки.
К группе риска относятся люди с высокой умственной нагрузкой, спортсмены (недостаток кровоснабжения при гипертонусе лестничных мышц), а также страдающие ожирением и артериальной гипертензией.
Лечение
Как лечить сужение правой позвоночной артерии? Терапия зависит от причины, разновидности и характера заболевания.
Справка. Применяются медикаментозные и хирургические методы.
При лекарственной терапии используются следующие препараты:
- НПВС — Ибупрофен, Вольтарен.
- Антидепрессанты — Амитриптилин.
- Нейротрофические средства — Церебролизин, Ноотропил.
- Сосудистые препараты — Актовегин, Кавинтон.
- Симвастатины — Акталипид.
- Антиоксиданты — комплексы витаминов и микроэлементов.
Хирургическое вмешательство показано при травмах или стенозе более 70%.
Операции могут включать:
- Каротидная эндартерэктомия — удаление холестериновых бляшек и восстановление просвета сосуда.
- Эндартерэктомия — удаление пораженного участка с установкой импланта.
- Ангиопластика — расширение просвета с помощью катетера или проволочного каркаса.
Выбор метода зависит от причины заболевания и наличия противопоказаний.
Народные методы
Может применяться в качестве профилактики.
Лечение стеноза позвоночной артерии народными средствами не устраняет проблему.
Отвары и настойки из лекарственных растений укрепляют сосудистые стенки, нормализуют их тонус, регулируют артериальное давление и улучшают кровообращение. Однако они не способны восстановить просвет уже суженных сосудов.
Поэтому народные средства целесообразно использовать только в качестве профилактики.
https://youtube.com/watch?v=78WP_w0uLCs
Профилактика
Специфических профилактических мероприятий для данного патологического явления не существует, однако рекомендуется:
- вести здоровый образ жизни;
- избегать травм;
- не перенапрягаться умственно и физически;
- выполнять дыхательные упражнения;
- заниматься физкультурой;
- правильно и полноценно питаться;
- исключить алкоголь.
Также важно обращаться к врачу при первых симптомах для своевременного лечения и предотвращения опасных последствий.
Клинические варианты синдрома позвоночной артерии
Таковыми являются:
-
Дроп-атаки — внезапное падение больного, при этом голова запрокидывается, он не может двигаться или встать. Сознание не нарушено, а двигательная функция восстанавливается в течение нескольких минут. Это состояние возникает из-за недостаточного кровоснабжения мозжечка и ствола головного мозга.
-
Синкопальный вертебральный синдром (синдром Унтерхарнштайдта) — кратковременная потеря сознания при резком повороте или наклоне головы, а также при длительном нахождении в вынужденном положении. Причиной является ишемия области ретикулярной формации головного мозга.
-
Задне-шейный симпатический синдром (синдром Баре-Льеу) — постоянные интенсивные головные боли в затылочной области, которые могут распространяться на передние отделы головы. Боли усиливаются после сна на неудобной подушке, при повороте или наклоне головы. Они имеют пульсирующий или стреляющий характер и могут сопровождаться другими симптомами, характерными для синдрома.
-
Вестибуло-атактический синдром — основные симптомы включают головокружение, неустойчивость, нарушение равновесия, потемнение в глазах, тошноту и рвоту, а также сердечно-сосудистые нарушения (одышка, боли в области сердца и др.).
-
Базилярная мигрень — перед приступом наблюдаются нарушения зрения, головокружение, шаткость походки, шум в ушах и смазанность речи, после чего возникает интенсивная головная боль в затылке, рвота и потеря сознания.
-
Офтальмический синдром — жалобы со стороны органов зрения: боль, чувство песка в глазах, слезотечение, покраснение конъюнктивы, вспышки и искры перед глазами, снижение остроты зрения, особенно при нагрузке.
-
Кохлео-вестибулярный синдром — жалобы на снижение остроты слуха (особенно затрудненное восприятие шепотной речи), шум в ушах, чувство покачивания и неустойчивости. Характер жалоб меняется в зависимости от положения тела.
-
Синдром вегетативных нарушений — симптомы включают озноб или чувство жара, потливость, влажные холодные ладони и стопы, колющие боли в сердце, головные боли и др. Этот синдром часто сочетается с другими.
-
Транзиторные ишемические атаки (TIA) — периодически возникающие преходящие чувствительные или двигательные нарушения, нарушения зрения и/или речи, шаткость, головокружение, тошнота, рвота, двоение в глазах, затруднения глотания.
Источник: office-gemotest.ru
Анатомические особенности вертебральных артерий
- Позвоночная артерия ответвляется от подключичной артерии ближе к внутреннему краю лестничной мышцы на шее.
- Важно отметить, что до устья щитошейного ствола, также ветви подключичной артерии, остается всего 1–1,5 см. Это создает механизм перераспределения крови при гипоплазии или стенозе вертебральной артерии.
- Направляясь вверх, артерия на уровне шестого шейного позвонка (реже — пятого) входит в костный канал, образованный остистыми отростками позвонков.
-
Выделяют следующие отделы позвоночной артерии:
- I — участок от VI до II шейного позвонков, где сосуд выходит из отверстия;
- II — вне канала артерия под углом 45° отклоняется назад и направляется к поперечному отростку первого шейного позвонка (атланту);
- III — проходя через отверстие атланта, артерия образует петли, которые предотвращают нарушение кровотока при повороте головы;
- IV — направляясь в большое затылочное отверстие, артерия находится внутри плотной связки. Окостенение или костные выросты на затылочной кости могут травмировать стенки сосуда при движениях в шейном отделе;
- V — внутри затылочного отверстия (интракраниальный сегмент) вертебральная артерия проходит через твердую мозговую оболочку и укладывается на поверхность продолговатого мозга.
Слияние левой и правой артерий образует базилярную артерию, участвующую в формировании виллизиева круга в основании мозга.
20% случаев патологии вертебральных артерий связано с аномалиями развития:
- отхождение непосредственно от аорты;
- вхождение в костный позвоночный канал выше обычного (на уровне третьего-пятого шейных позвонков);
- смещение устья наружу.
Чаще поражения комбинированные и делятся на следующие варианты:
- до 34% — совместное действие аномалий развития и экстравазальной компрессии мышцами;
- 39% — стенозы атеросклеротической и тромботической природы;
- 57% — сдавления различными смещениями позвонков в сочетании с атеросклерозом.
Подозрение на патологию вертебральных артерий возникает у врача общей практики или терапевта при наличии симптомов, связанных с движениями шеи. Важно вовремя направить пациента к неврологу для обследования.
Дуплексное сканирование позволяет оценить структуру сосуда, характер стеноза и степень повреждения стенок артерии:
- Ультразвуковая допплерография позволяет оценить анатомические характеристики позвоночных артерий, их диаметр, скорость кровотока и резерв мозгового кровообращения;
- Магнитно-резонансная томография головного мозга и сосудов шеи выявляет очаги с нарушенным кровоснабжением, кисты и аневризмы;
- Рентгенограмма шейного отдела позвоночника помогает определить участие патологических разрастаний костной ткани в защемлении вертебральных артерий;
- Ангиография сосудов шеи выполняется с введением контрастного вещества в подключичную артерию. Этот метод информативен, но проводится только в специализированных отделениях.
Позвоночная артерия — парный сосуд, располагающийся с обеих сторон тела, начинается от подключичной артерии. Отделы позвоночной артерии проходят в канале поперечных отростков шейных позвонков.
Выделяют следующие отделы позвоночной артерии:
- Предпозвоночный отдел — от начала артерии у подключичной артерии до входа в канал отростков позвонков;
- Шейный отдел — участок артерии, проходящий в канале отростков шейных позвонков;
- Шейно-затылочный сегмент — от выхода из канала поперечных отростков до входа в черепную коробку;
- Внутричерепной отдел — от черепной коробки до места слияния двух позвоночных артерий в базилярный сосуд.
Более половины случаев летального исхода от мозговой недостаточности сосудов связано с патологией позвоночных артерий. Одним из таких нарушений является непрямолинейность хода позвоночных артерий между поперечными отростками шейных позвонков.
Диагностика экстравазальной компрессии позвоночных артерий
Заподозрить заболевание можно на основе жалоб пациента, но для подтверждения требуется полное обследование, которое включает:
- Рентген шейного отдела позвоночника для выявления изменений в атланто-окципитальном суставе, способных спровоцировать СПА;
- Допплерографию для оценки изменений и затруднений кровотока в артериях;
- МРТ головного мозга для определения места сдавления артерии;
- МРТ шейного отдела для выявления изменений в позвонках и позвоночном столбе;
- Ангиографию с контрастным веществом для получения трехмерного изображения, на котором видно расположение сосудистой патологии.
При поступлении в больницу проведут полный биохимический и клинический анализы крови, а также общий анализ мочи. Это необходимо для выявления возможных сопутствующих заболеваний.
Каким образом выполняется диагностика?
При первом визите к врачу необходимо тщательно осмотреть пациента, взять анализы и выслушать все жалобы. Врач особенно обращает внимание на болевые ощущения при пальпации шеи и неприятные ощущения при нажатии на определенные участки головы.
Для выявления недостатков кровоснабжения мозга по позвоночным артериям применяются несколько методик:
- Доплерография. Этот ультразвуковой метод позволяет оценить состояние сосудов мозга и интенсивность кровотока по позвоночным артериям.
- Рентгенография. Этот распространенный метод дает подробную информацию о нарушениях в крупных сосудах позвоночника. Снимки помогают выявить патологические образования на артериальных стенках, их расположение и размеры.
- МРТ. Магнитно-резонансная томография позволяет подтвердить результаты других исследований и выявить даже незначительные нарушения в сосудах.
- Ангиография. Этот контрастный метод помогает определить размеры артерий и протяженность пораженных участков, а также изменения в кровотоке.
Признаки экстравазальной компресси позвоночных артерий
Заболеванию подвержены все люди, независимо от расы и возраста. У детей чаще встречается врожденная патология, а у взрослых она развивается на фоне существующих заболеваний, в основном у людей старше 50 лет. Симптомы экстравазальной компрессии позвоночных артерий у детей и взрослых схожи.
Выделяют три вида заболевания:
- Двухсторонняя компрессия (поражаются оба сосуда);
- Поражение правой позвоночной артерии;
- Поражение левой позвоночной артерии.
Признаки экстравазальной компрессии правой и левой позвоночной артерии аналогичны, за исключением локализации.
Главные признаки заболевания:
- Длительные головные боли, не поддающиеся обезболиванию;
- Головокружение;
- Тошнота и рвота;
- Пошатывание;
- Ощущение, что «земля уходит из-под ног»;
- Потеря сознания при резком повороте шеи;
- Слезотечение, быстрая утомляемость глаз, снижение остроты зрения.
Зрительные нарушения возникают при поражении обеих артерий. Головные боли чаще локализуются в шейно-затылочной области, но могут отдавать в лобные доли. Они усиливаются после сна, особенно если спали на неудобной подушке или в неправильной позе. Вспышку боли могут спровоцировать поездки на общественном транспорте с резкими торможениями или по плохим дорогам.
Профилактика и предотвращение развития заболевания
Если вы на учете, ежегодно проходите медосмотр. Лечите заболевания, способные привести к СПА, и занимайтесь спортом, особенно лечебной физкультурой для укрепления мышц и снятия тонуса. По возможности, посещайте массаж шейно-воротниковой зоны.
Даже после операции и устранения симптомов не игнорируйте профилактические меры. Это поможет избежать повторной экстравазальной компрессии позвоночной артерии и улучшит общее состояние организма. Обратите внимание на правильное питание, которое играет важную роль в профилактике многих заболеваний. Пациентам с компрессией позвоночной артерии рекомендуется придерживаться диеты, направленной на борьбу с заболеваниями сосудов и сердца.
Людям с данным заболеванием запрещено управлять транспортом и работать на высоте. Для путешествий предпочтительнее выбирать поезда, а не автомобили или самолеты.
Теперь вы знаете признаки экстравазальной компрессии и методы ее лечения. Не откладывайте визит к неврологу, иначе может стать поздно. Все лекарственные средства приведены для ознакомления; не занимайтесь самолечением. Неправильно подобранная терапия может ухудшить состояние.
Непрямолинейность хода артерий между поперечными отростками позвонков является следствием деформации позвоночника или васкулярных патологий. Это нарушает кровообращение, так как сосуды сжимаются и извиваются. У людей возникают головокружения и другие симптомы.
Синдром позвоночной артерии – диагностика
Симптомы синдрома позвоночной артерии (СПА) схожи с мигренью, что затрудняет его диагностику. Начальный этап диагностики включает опрос пациента для выявления характерных симптомов.
При надавливании на поперечные отростки шейных позвонков у пациента возникают неприятные ощущения и чрезмерное напряжение затылочных мышц.
Для подтверждения диагноза врач назначает:
- допплерографию экстракраниальных сосудов (УЗДГ);
- КТ или МРТ позвоночника;
- реоэнцефалографию (РЭГ).
Эти методы помогают определить диаметр сосудов, степень и локализацию сужения. УЗДГ позволяет выявить непрямолинейность артерий.
КТ и МРТ могут обнаружить стеноз позвоночной артерии на ранней стадии. В расшифровке исследований будет указан код МКБ и краткое описание заболевания.
Если не лечить СПА или выбрать неправильную терапию, возможны следующие последствия:
- нарушения кровообращения в малом или большом сегменте головного мозга;
- неврологические расстройства (временная потеря зрения, онемение конечностей и др.);
- разрушение костной ткани из-за сужения позвонка;
- инсульт.
Источник: osteo-expert.net.ru
Основные причины и связь с локализацией повреждения
Непрямолинейный ход позвоночных артерий может быть вызван различными факторами, которые делятся на врожденные и приобретенные.
Врожденной причиной считается преобладание эластичных волокон над волокнами внеклеточного вещества. Это может привести к сужению сосудов, атеросклерозу, деформации артерий и закупориванию сосудов головного мозга. В результате возникают не только уменьшение венозных просветов и тромбоз, но и нарушение кровотока.
На протяжении жизни человек может не подозревать о врожденной патологии непрямолинейного хода позвоночных артерий. Дискомфорт и болезненные ощущения могут появиться только при образовании новообразований из холестерина или кальция в местах изгиба. Если не обратиться за медицинской помощью, существует риск прогрессирования кислородного голодания мозга и развития синдрома позвоночной артерии. Поэтому людям с врожденной патологией важно внимательно следить за состоянием организма и кровеносных сосудов.
Наиболее распространенные изгибы артерий наблюдаются на уровне первого и второго шейного позвонка, где чаще всего возникают аневризмы, шпоры и деформации стенок.
Поражение сонной артерии
Окклюзия внутренней сонной артерии, главного сосуда, питающего головной мозг, чаще всего возникает из-за тромбоза. В кардиологической практике такие окклюзии составляют 54–57% всех случаев. Клинические проявления могут проявляться в четырех формах:
- Острая апоплексическая форма: внезапное начало, кома, гемиплегия (паралич половины тела), судороги.
- Подострая или ремиттирующая форма: симптомы развиваются в течение нескольких дней или недель, включая головокружение, головные боли, «потемнение» в глазах, непостоянную слабость и снижение чувствительности в конечностях.
- Хроническая или псевдотуморозная форма: развивается медленно, проявления зависят от уровня поражения.
- Скрытая форма: протекает без клинических проявлений, полной закупорки не происходит.
Заболевание влияет на мозговое кровообращение, вызывая ишемический инсульт с нарастающими очаговыми неврологическими симптомами. Эти симптомы усугубляются, если эмбол, зацепившись за стенку сонной артерии, приводит к образованию локального тромба, который свободным «хвостом» попадает в среднюю или переднюю мозговую артерии.
По статистике, окклюзия сонных артерий в 56% случаев является истинной причиной мозговой ишемии и вызывает 30% инсультов.
Что такое аневризма аорты?
В большинстве случаев пациенты узнают о наличии аневризмы аорты только после постановки диагноза. Однако, как известно, болезнь легче предотвратить, чем лечить. Поэтому врачи рекомендуют людям с предрасположенностью к сосудистым заболеваниям быть осведомленными о рисках.
Аневризма кровеносных сосудов возникает из-за разрушения эластичных тканей и волокон в средней оболочке сосуда. Это приводит к растяжению фиброзной ткани и увеличению диаметра сосуда. При прогрессировании процесса возрастает риск разрыва аорты.
Аорта начинается от левого желудочка сердца, откуда артериальная кровь с высоким давлением поступает в сосуд. В норме крепкие и эластичные стенки аорты снижают пульсацию. Если эластичность стенок теряется, возникает риск аневризмы.
Если повреждение происходит в области ветвей аорты, у человека могут возникать симптомы, схожие с раковыми заболеваниями, что затрудняет установление точной причины. Аневризма нарушает кровоток, что может затрагивать любые органы, получающие кровь из ветвей аорты.
Мозг наиболее чувствителен к недостатку кислорода. Поэтому при поражении сонной артерии или других сосудов, снабжающих мозг кислородом, симптомы проявляются быстрее и ярче.
Причины и симптомы аневризмы аорты зависят от ее расположения. Для эффективного лечения специалист должен определить место аномалии.
Причины аневризмы
В большинстве случаев аневризмы аорты возникают из-за атеросклероза или венерического заболевания (сифилиса). Атеросклероз чаще приводит к аневризме в брюшной области, а сифилис — в грудной. В последние годы атеросклероз стал основной причиной этого недуга, что связано с успешным лечением сифилиса и увеличением продолжительности жизни. Аневризмы также могут возникать в результате травмы живота или после хирургического вмешательства на аорте.
Наиболее распространенные причины аневризмы аорты:
-
Атеросклероз. Это главная причина аневризмы и других сосудистых заболеваний. При атеросклерозе нарушается обмен веществ, что приводит к повышению уровня холестерина и образованию бляшек. Для мелких сосудов это может вызвать закупорку, но для аорты бляшки не столь опасны. Проблемы начинаются, когда вокруг бляшек развиваются дегенеративные процессы, ослабляющие стенки сосуда. Это приводит к снижению эластичности, и под давлением крови стенка аорты выпячивается, образуя аневризму.
-
Сифилис. Это венерическое заболевание, которое в прошлом было широко распространено. На поздних стадиях сифилис передает возбудителей (спирохет) через кровь, которые могут оседать на стенках аорты, разрушая их. Современные методы лечения сифилиса значительно снизили его роль как причины аневризмы.
-
Травмы. Аневризмы могут развиваться из-за травматического повреждения сосуда. Это может произойти в результате неправильных медицинских манипуляций, таких как коронография, баллонная ангиопластика или протезирование клапана.
-
Врожденные болезни. Некоторые патологии, такие как синдромы Элерма-Данлоса и Марфана, негативно влияют на состояние соединительной ткани. Слабость этих тканей может привести к ослаблению стенок аорты, что делает их уязвимыми к кровяному потоку.
-
Воспалительные заболевания. Воспаление в самом сосуде (аортит) может привести к его растяжению и образованию аневризмы. В качестве инфекционных агентов могут выступать возбудители туберкулеза, сальмонеллеза и грибка, а также аутоиммунные процессы.
Функциональная работа позвоночных артерий
Задние отделы мозга получают кровь от двух артерий — левой и правой, которые исходят из вертебробазилярного бассейна. Они обеспечивают около 30% необходимого объема крови, остальная часть поступает через сонные артерии.
При наклоне или повороте головы кровоток изменяется. В одной из позвоночных артерий он замедляется, но при отсутствии сосудистых нарушений эти изменения остаются незаметными. Однако при наличии патологии сосудов могут возникать головокружение и резкая головная боль, особенно при поворотах и наклонах шеи.
Снижение скорости кровотока в сосудах приводит к синдрому позвоночной артерии. Это расстройство кровообращения в головном мозге связано с патологиями или заболеваниями кровеносных сосудов, которые его питают.
Причины нарушенного кровообращения позвоночных артерий
Заболевание может быть как врожденным, так и приобретенным. К врожденным относятся перегибы артерии и патологическая извитость.
Заболевания, которые могут привести к экстравазальной компрессии:
- Атеросклероз;
- Эмболия;
- Остеохондроз;
- Сколиоз;
- Тромбозы;
- Травмы позвоночника;
- Опухоли в области шеи;
- Межпозвоночные грыжи;
Причины развития синдрома часто действуют в совокупности. Например, отсутствие лечения атеросклероза может привести к образованию тромбов, что, в свою очередь, вызывает симптомы синдрома позвоночных артерий (СПА).
Окклюзия подключичной артерии
Нарушение проходимости подключичной артерии вызывает ишемию рук и головного мозга. Это состояние может развиться при эмболии в первом сегменте артерии, что наблюдается в 3–20% случаев. Левая артерия поражается в три раза чаще, так как она напрямую связана с дугой аорты, что облегчает попадание эмбола. Двусторонняя окклюзия встречается у 2% пациентов.
От начального сегмента подключичной артерии отходит позвоночная ветка, которая кровоснабжает затылочную долю головного мозга и может вызывать симптомы ишемии.
К факторам, способствующим окклюзии, относятся:
- опухоли средостения;
- искривление позвоночника при остеохондрозе;
- травмы шеи;
- переломы ключицы или первого ребра;
- травмы грудной клетки;
- врожденные аномалии расположения дуги аорты.
Симптомы связаны с развитием позвоночно-базиллярной недостаточности, ишемией рук и синдромом обкрадывания. При высоком тромбозе подключичной артерии кровь переполняет лучевую ветку, расположенную ниже.
У 66% пациентов наблюдаются признаки мозговой недостаточности:
- головокружение;
- головная боль;
- нарушения слуха и зрения.
У половины больных отмечается ишемия верхней конечности, проявляющаяся болями в руке, похолоданием пальцев, онемением и судорогами.
На схеме и ангиограмме представлена окклюзия мезентериальной артерии.
Поражение артерий, отходящих от брюшной аорты
Среди окклюзирующих заболеваний артерий поражения брюшной аорты занимают второе место после коронарных сосудов. Чаще всего тромбоз наблюдается у мужчин (90%) старше 50 лет, а эмболия возникает при ревматическом процессе со стенозом левого атриовентрикулярного отверстия. Эмбол «садится» на разветвление аорты, что приводит к вторичному тромбозу.
Патология подвздошной и бедренной артерий может быть вызвана:
- зарастанием просвета сосуда атеросклеротическими бляшками;
- утолщением стенки из-за уплотнения и воспаления внутренней оболочки (облитерирующий эндартериит).
При высоком поражении на уровне брюшной аорты у пациента возникают:
- сильные боли в ногах, иррадиирующие в спину, крестец, промежность и гениталии;
- похолодание ног с полным исчезновением пульса с обеих сторон;
- повышение температуры тела.
Гангрена ног развивается быстро.
При постепенной закупорке симптомы развиваются медленно. Пациенты жалуются на постоянную слабость в ногах и нарушение потенции.
При тромбозе верхней подвздошной артерии:
- боли очень интенсивные, распространяются по всему животу и отдают в поясницу;
- живот вздут;
- возможна рвота пищей, желчью, реже с кровью.
У пациента наблюдается падение артериального давления, быстро развивается перитонит и паралитическая непроходимость кишечника.
Определить уровень окклюзии можно по пульсации на артериях ног:
- отсутствие пульсации в подколенной ямке (в 80% случаев) указывает на более высокое поражение бедренной артерии;
- у 10–15% больных наблюдается изолированное поражение берцовой артерии на голени и стопе.
Для окклюзии артериальных сосудов ног характерны следующие симптомы:
- боль сначала преходящая, затем разлитая, не уменьшающаяся при изменении положения;
- появление синюшных пятен на бледной коже;
- значительное похолодание кожи;
- онемение с участками парестезий (мурашек);
- парализация ноги.
Острая окклюзия требует неотложного вмешательства в течение 6 часов. В противном случае может развиться гангрена, что приведет к ампутации.
Диагностика недостаточности мозгового кровоснабжения
Клинико-инструментальная диагностика заболевания включает следующие методы:
- Ультразвуковая допплерография шейных сосудов — позволяет диагностировать сужение артерий с помощью ультразвука.
- Ангиография — контрастное рентгеновское исследование, используемое при подозрении на атеросклероз или анатомические нарушения сосудов.
- Магнитно-резонансная ангиография — сканирование контрастных артерий, дополняющее информацию, недоступную при рентгенографии и УЗИ.
- Компьютерная томография с контрастом — определяет степень сужения артерий.
- Контрастная панангиография — рентгеновский метод, применяемый для оценки необходимости хирургического вмешательства при подозрении на тромб.
Экстравазальная компрессия позвоночной артерии: советы по лечению
В запущенной стадии или при двустороннем поражении артерий оптимальным лечением является операция. После хирургического вмешательства необходимы дополнительные физиопроцедуры для восстановления.
К ним относятся:
- Лечебная физкультура;
- Массаж;
- Иглоукалывание;
- Санаторно-курортное лечение.
В первую очередь врач выявляет первопричину патологии позвоночной артерии и устраняет ее. Медикаментозная терапия начинается с уменьшения воспалительного процесса. Также важно учитывать, что в месте сужения артерии может наблюдаться застой крови. Назначают препараты, восстанавливающие гемодинамику, такие как Диосмин, Целекоксиб, Пентоксифилин, Циннаризин, Инстенон и др.
При синдроме позвоночной артерии нарушается обмен веществ в тканях головного мозга, поэтому назначают метаболические препараты.
К ним относятся: рибоксин, мельдоний, церетон, актовегин, нейрокс и др. Эти препараты улучшают кровообращение в головном мозге и восстанавливают окислительно-восстановительные процессы, что повышает устойчивость мозга к гипоксии. Необходимо также учитывать симптоматическую терапию, витамины, спазмолитики, препараты против мигрени и миорелаксанты.
Важно помнить, что лекарственные препараты обеспечивают лишь временное облегчение и улучшают общее состояние здоровья на 30%. Операция — единственный эффективный способ лечения.
Экстравазальная компрессия правой и левой позвоночной артерии может вызывать сильный болевой синдром. В этом случае врач может провести новокаиновую блокаду (при отсутствии аллергии на препарат).
Часто задают вопрос: «Можно ли вылечить синдром позвоночной артерии при остеохондрозе?». После операции необходимо встать на диспансерный учет и следовать рекомендациям врача. Это поможет предотвратить рецидив. Также важно регулярно лечить остеохондроз, соблюдать диету и выполнять физические упражнения.
Какие могут быть осложнения при экстравазальной компрессии позвоночных артерий?
Отказ от оперативного лечения или медикаментов, если это рекомендовано врачом, может привести к серьезным последствиям.
К ним относятся: инсульт, панические атаки, светобоязнь, мигрени, резкое ухудшение зрения, гипертония, нарушение координации движений, а в некоторых случаях — летальный исход.
Что представляет из себя синдром
Вертебро-базилярный синдром — это патология, которая при своевременном обнаружении и лечении может быть обратимой. Сужение половины сосуда приводит к приступам потери сознания и ишемическим атакам, что вызывает гибель мозговых клеток.
Термин «позвоночно-основной бассейн» появился в медицине относительно недавно. Он обозначает группу сосудов, которые снабжают основание головного мозга кровью.
С развитием допплерографии (ультразвуковое исследование кровотока) и магнитно-резонансной томографии увеличилось количество исследований, посвященных этой патологии.
Интересные факты о синдроме позвоночной недостаточности:
Причины непрямолинейности сосудистого хода
Причины непрямолинейности сосудистого хода могут быть связаны как с заболеваниями позвоночника, так и с патологиями сосудов. Проблемы с позвоночником (вертеброгенные причины), нарушающие кровообращение головы, включают:
- Остеохондроз и грыжи позвоночника.
- Травмы шеи и спины.
- Анкилозирующий спондилоартрит.
- Опухоли позвоночника или окружающих тканей.
К сосудистым причинам относятся:
- Воспаление нервов, вызывающее мышечный спазм (невралгия).
- Врожденные дефекты артерий и их перегибы.
- Воспалительные изменения стенок сосудов при красной волчанке и других аутоиммунных заболеваниях.
- Атеросклероз артерий.
Болезнь Бехтерева — аутоиммунная патология, приводящая к срастанию позвонков и снижению гибкости скелета, а также к извитому ходу позвоночных артерий. Причина заболевания до конца не выяснена, но предполагается, что анкилозирующий спондилоартрит связан с персистированием в организме (чаще в кишечнике) бактерии Клебсиеллы, которая питается крахмалом. Пациентам рекомендуют избегать продуктов с высоким содержанием этого вещества.
Диагностика и лечение
Чтобы выявить непрямолинейность хода позвоночных артерий, необходимо обратиться к невропатологу и пройти обследование, включающее:
- МРТ и рентген для диагностики остеохондроза и других заболеваний.
- Ультразвуковую доплерографию для оценки скорости кровотока.
- Ангиографию с введением рентгеноконтрастного вещества.
- Реоэнцефалограмму.
При вертеброгенных причинах непрямолинейного хода артерий применяют следующие методы лечения:
- Массаж и остеопатия.
- Иглоукалывание.
- Электрофорез для обезболивания.
- Санаторно-курортное лечение с ваннами и компрессами.
- Лечебная физкультура (ЛФК).
- Ношение ортопедического воротника Шанца.
- Медикаментозная терапия.
- Траволечение.
Мануальная терапия может помочь выправить позвонки и артерии. Специалист должен иметь соответствующую лицензию. Массаж снимает напряжение мышц шеи и облегчает боль. Используемые гели и мази должны содержать противовоспалительные компоненты.
Иглоукалывание воздействует на мышцы-эффекторы, расслабляя напряженные мускулы и предотвращая пережатие позвоночных артерий.
Электрофорез с гиалуронатом цинка и витаминами В1 и В12 обладает противовоспалительным действием и улучшает состояние периферической нервной системы. Новокаин облегчает боль при остеохондрозе, а его разложение в тканях высвобождает парааминобензойную кислоту, повышающую устойчивость тканей к гипоксии при транзиторных ишемических атаках.
Санаторно-курортное лечение с скипидарными ваннами и грязевыми обертываниями оказывает противовоспалительное воздействие на сосуды и позвоночник. Лечебная физкультура, особенно в детском возрасте, помогает исправить искривление осевого скелета.
Источник: MedLazaret.ru