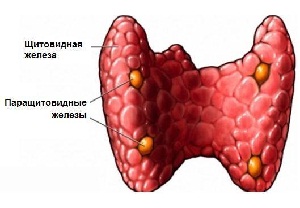
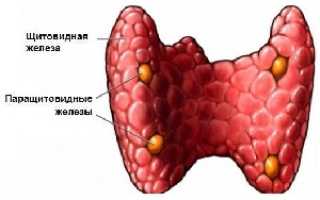
Паратгормон (паратирин, ПТГ, паратиреоидный гормон) — это вещество, выделяемое паращитовидными железами. Он, как и кальцитонин, регулирует уровень кальция и фосфора в организме. По химическому строению паратгормон относится к одноцепочечным полипептидам, не содержит цистеина и состоит из 84 аминокислотных остатков.
Патологические состояния с повышенным уровнем паратгормона чаще встречаются у женщин, чем у мужчин.
Норма паратгормона
Уровень паратгормона в крови нестабилен и зависит от времени суток. Минимальная концентрация наблюдается в семь утра, а максимальная достигается к трем часам дня.
Уровень паратгормона у женщин варьируется в зависимости от возраста. У детей от рождения до 22 лет он может колебаться от 12 до 95 пг/мл. У взрослых (23–70 лет) уровень должен находиться в пределах от 9 до 75 пг/мл. У женщин старше 71 года норма составляет от 4,7 до 117 пг/мл.
Анализ на паратгормон
Чтобы определить уровень паратирина в организме, берут кровь из вены. Процедуру проводят натощак, после последнего приема пищи должно пройти не менее 8 часов. За три дня до анализа, по согласованию с врачом, нужно отказаться от препаратов кальция. Также следует исключить интенсивные физические нагрузки и алкоголь.
За сутки до анализа на паратгормон необходимо исключить жирную пищу, а в день процедуры – воздержаться от курения. Рекомендуется прийти в лабораторию за полчаса до забора материала, чтобы обеспечить полный покой.
Анализ на паратгормон назначают в следующих случаях:
- повышение или понижение уровня кальция в крови;
- остеопороз;
- псевдопереломы длинных костей;
- частые переломы;
- склеротические изменения в области позвонков;
- кистозные образования в костной ткани;
- мочекаменная болезнь с образованием кальциево-фосфатных камней;
- подозрение на доброкачественные или злокачественные новообразования в паращитовидных железах;
- множественная эндокринная неоплазия первого или второго типа;
- нейрофиброматоз.
Искажение результатов анализа возможно при приеме противотуберкулезных и противосудорожных препаратов, а также оральных контрацептивов. Влияние также оказывают некоторые антибиотики и витамин D.
Функции паратгормона
Гормон паратгормон участвует в обмене кальция и фосфора. Его уровень зависит от концентрации ионов кальция в крови: при низком уровне кальция паращитовидная железа начинает активно вырабатывать этот гормон.
Важным фактором повышения уровня паратгормона является питьевой режим. Рекомендуется выпивать не менее двух литров чистой негазированной воды в день.
Основные функции паратгормона:
- уменьшение потерь кальция с мочой;
- увеличение выведения фосфата с мочой;
- извлечение фосфора и кальция из костной ткани и их поступление в кровь при дефиците этих элементов;
- отложение кальция в костях при его избытке в крови.
Причины повышения уровня паратгормона
Повышенная концентрация паратиреоидного гормона (ПТГ) в крови может наблюдаться при следующих заболеваниях:
- карцинома паращитовидных желез;
- гиперплазия паращитовидных желез;
- хроническая почечная недостаточность;
- рахит;
- аденома паращитовидной железы;
- болезнь Крона;
- новообразования поджелудочной железы;
- колиты;
- метастазы в паращитовидной железе.
Нарушение синтеза паратирина приводит к сбоям в кальциево-фосфорном обмене. Кальций вымывается из костей, его всасывание в желудочно-кишечном тракте становится недостаточным. Это замедляет формирование костной ткани и может вызвать остеопороз.
Кости теряют прочность и становятся ломкими. Уровень кальция в крови повышается, так как под действием паратирина он вымывается в плазму. Кальциноз сосудов нарушает кровообращение, в желудке и двенадцатиперстной кишке могут образовываться язвы, а повышенное содержание фосфора в почках приводит к образованию камней.
Читайте также:
Гиперкальциемия
Гипокальциемия
Гиперпаратиреоз
Признаки повышения уровня паратгормона
На начальной стадии повышение уровня паратгормона может не проявляться. Это состояние часто обнаруживается случайно при выявлении гиперкальциемии.
С течением времени у пациента могут возникать следующие симптомы со стороны мочевыделительной системы:
- частое мочеиспускание;
- сильная жажда;
- камни в почках;
- частые воспалительные процессы в почках (пиелонефрит).
В тяжелых случаях возможно развитие почечной недостаточности.
Со стороны желудочно-кишечного тракта могут наблюдаться:
- отсутствие аппетита;
- тошнота и рвота;
- воспаление поджелудочной железы (панкреатит);
- камни в поджелудочной железе (калькулезный холецистит);
- язва желудка и двенадцатиперстной кишки;
- метеоризм.
Симптомы со стороны опорно-двигательного аппарата включают:
- остеопороз;
- боль и слабость в мышцах;
- разрушение хрящевой ткани суставов (хондрокальциноз);
- частые переломы.
Нормализовать уровень паратгормона можно с помощью гормональных препаратов и бисфосфонатов, назначаемых врачом в зависимости от причин патологии.
При длительном повышении уровня паратгормона могут возникнуть осложнения со стороны нервной и сердечно-сосудистой систем:
- повышение артериального давления;
- повышенная возбудимость;
- спутанность сознания;
- сонливость;
- депрессивные состояния.
В тяжелых случаях высокие уровни паратгормона могут привести к гиперкальциемическому кризу, который в 65% случаев заканчивается летальным исходом. Это состояние развивается внезапно и сопровождается слабостью, отказом от пищи, снижением мышечного тонуса, болями в суставах и нервно-психическими расстройствами.
Пациенты могут испытывать тошноту, неукротимую рвоту, не связанную с приемом пищи, и боли в животе, имитирующие острый аппендицит. Также могут проявляться симптомы острого панкреатита или перфорации язвы.
Температура тела может повышаться до 40 °C, возникает жажда, учащенное мочеиспускание и тахикардия. Также наблюдается легочная кальцификация, которую трудно отличить от тяжелой пневмонии или отека легких.
При почечной форме криза у пациента с повышенным уровнем паратгормона могут проявляться симптомы почечной недостаточности. Если поражена нервная система, возможны повышенная возбудимость, зрительные галлюцинации, эпилептические припадки и потеря памяти. При гиперкальциемическом кризе необходима немедленная госпитализация.
Как понизить уровень паратгормона
Нормализовать уровень паратгормона в крови можно с помощью гормональных препаратов и бисфосфонатов, назначаемых врачом в зависимости от причин патологии. В некоторых случаях требуется хирургическое вмешательство для удаления части паращитовидных желез.
Абсолютные показания к операции:
- злокачественные новообразования в области паращитовидных желез;
- доброкачественная одиночная опухоль паращитовидных желез;
- молодой возраст пациента;
- нарушения работы почек;
- гиперкальциемия высокой степени;
- низкий уровень костной массы.
Такое лечение эффективно более чем в 97% случаев. Рецидив заболевания возможен только при генетической форме синдрома гиперкальциемии.
Паратгормон участвует в обмене кальция и фосфора. Его уровень зависит от количества ионов кальция в крови: чем ниже уровень кальция, тем активнее паращитовидная железа вырабатывает этот гормон.
Если уровень паратгормона немного превышает норму, его можно скорректировать с помощью питания. Рекомендуется включить в рацион продукты, богатые кальцием, магнием, сложными углеводами и жирными кислотами, а также исключить жирную, жареную, острую пищу, копчености, алкогольные и газированные напитки. Необходимо строго ограничить потребление поваренной соли.
Важно соблюдать питьевой режим: необходимо выпивать не менее двух литров чистой негазированной воды в день.
При подозрении на повышение уровня паратгормона следует обратиться к эндокринологу. Самостоятельное лечение недопустимо, так как оно может привести к серьезным последствиям.
Видео с YouTube по теме статьи
Источник: zdorovi.net
Что это за гормон
Паратиреоидный гормон (ПТГ) вырабатывается клетками паращитовидной железы и состоит из 84 аминокислот. Его секреция активируется при снижении уровня кальция (Ca) в крови.
Паратгормон отвечает за регуляцию уровня кальция в организме. Исследования показывают, что содержание этого минерала и активность ПТГ взаимосвязаны. При дефиците кальция паращитовидные железы увеличивают выработку ПТГ для его восполнения. Избыточная продукция паратгормона, возникающая при эндокринных заболеваниях, рахите, опухолях, а также при болезнях почек и пищеварительного тракта, негативно влияет на состояние костной ткани и всего организма.
Основная функция паратгормона — поддержание правильного обмена фосфора и кальция. Оптимальные уровни этих минералов необходимы для сохранения прочности костей и баланса между остеокластами и остеобластами, клетками, отвечающими за разрушение и восстановление костной ткани.
Когда сдавать анализ
Исследование венозной крови проводится в лаборатории по направлению терапевта, ортопеда или эндокринолога. Уточнение уровня паратирина необходимо при признаках патологий паращитовидной и щитовидной железы, а также при ухудшении состояния костей.
Узнайте о причинах синдрома диабетической стопы при сахарном диабете и о лечении этой патологии.
Инструкция по применению тиреоидного препарата Мерказолил для щитовидной железы доступна на этой странице.
Показания:
- подозрение на рассеянный склероз,
- развитие остеопороза,
- мочекаменная болезнь с преобладанием фосфатов и оксалатов,
- травмы и переломы при незначительных ударах,
- высокая вероятность опухоли щитовидной железы,
- нарушения структуры костной ткани.
Последствия отклонений
Уровень паратгормона — важный показатель для оценки кальциево-фосфорного обмена. Его нарушение негативно сказывается на состоянии скелета, увеличивая риск переломов и вызывая проблемы с передвижением из-за мышечной слабости и снижения плотности костей.
Также страдают внутренние органы: у пациента возникает жажда и учащаются позывы к мочеиспусканию. Поражение почек, гормональный дисбаланс и неправильный минеральный обмен ухудшают общее самочувствие, а мышечная слабость снижает активность и работоспособность. Накопление кальция в сосудах и органах пищеварения может привести к язвам и ухудшению кровообращения.
Чем дольше в крови повышена концентрация кальция, тем медленнее формируются новые клетки костей на фоне рассасывания старых. Если разрушение тканей происходит быстрее, чем их регенерация, развивается патологическое размягчение костей и остеопороз.
Гиперпаратиреоидный криз — опасное состояние, быстро прогрессирующее при резком повышении уровня кальция. Симптомы, при которых необходимо вызывать медиков для оказания неотложной помощи, включают мучительные боли в животе, спутанность сознания и резкие скачки температуры.
Как определяется уровень паратирина
Для определения уровня паратиреоидного гормона (ПТГ) необходимо сдать венозную кровь. Показатели ПТГ чаще повышены, чем снижены. Отклонения чаще всего выявляют у женщин.
Подготовка к анализу на паратгормон:
- Не ешьте за 8–10 часов до исследования. Утром нельзя пить жидкости.
- За сутки до теста откажитесь от курения и алкоголя.
- В течение 24–48 часов перед анализом избегайте физических нагрузок и спорта.
Норма у женщин и мужчин
Уровень паратирина на протяжении жизни изменяется незначительно:
- до 20 лет — около 1295 пг/мл,
- с 20 до 70 лет — от 9,5 до 75 пг/мл,
- у женщин старше 70 лет — от 4,7 до 117 пг/мл.
У беременных допустимые показатели: минимальное значение — 9,5 пг/мл, максимальное — 75 пг/мл.
Уровень паратиреоидного гормона зависит от возраста. Норма паратгормона у мужчин практически не отличается от женских показателей и составляет от 12 до 65 пг/мл.
Важно! Паратирин способствует накоплению кальция в костях при избытке минерала в крови. Кратковременный выброс паратиреоидного гормона положительно влияет на костную ткань, способствуя её обновлению и укреплению. Однако длительный избыток ПТГ вреден для костно-мышечной системы: увеличивается риск переломов, возникает мышечная слабость, затрудняется передвижение, появляются дизурия и жажда.
Причины и симптомы отклонений
На выработку паратгормона влияет уровень кальция в крови: чем ниже его концентрация, тем активнее паращитовидная железа производит ПТГ. Длительное повышение уровня паратирина недопустимо: избыток этого гормона может вызвать серьезную интоксикацию, требующую экстренной госпитализации.
Причины отклонений могут быть различными: опухоли, эндокринные заболевания, аутоиммунные патологии, злокачественные процессы в почках, легких и кровеносной системе. Факторы, вызывающие изменения уровня паратирина, определяются на основе анамнеза, образа жизни и рациона питания. Необходимы анализ на паратгормон, УЗИ органов-мишеней, сцинтиграфия скелета, денситометрия и исследование крови на онкомаркеры при подозрении на рак.
Повышенные показатели
Паратгормон повышен: что это значит? Основные причины:
- Первичная форма гиперпаратиреоза возникает из-за бесконтрольного производства паратирина. Причины включают опухоли (карцинома, бластома), гиперплазию паращитовидной железы и кистозные образования в тканях паращитовидной и щитовидной железы.
- Вторичная форма гиперпаратиреоза развивается при низком уровне кальция. Железа увеличивается, а уровень ПТГ превышает норму, чтобы компенсировать нехватку кальция. При своевременной терапии показатели нормализуются; без лечения вторичный гиперпаратиреоз может стать хроническим. Причины: рахит, гипертиреоз, нарушения всасывания кальция, сахарный диабет, почечная недостаточность.
- Третичная форма гиперпаратиреоза характеризуется автономным синтезом паратирина в избытке и аденомой паращитовидной железы. Это состояние связано с низкой потребностью в ПТГ при высоком уровне паратгормона.
Другие причины избытка паратиреоидного гормона:
- Синдром Золлингера-Эллисона. Увеличенное производство ПТГ приводит к повышению уровня хлороводорода и пептина в желудке, что может вызвать язвы.
- Дополнительная секреция паратирина из гормонально неактивных клеток в эндокринных органах: гипофизе, поджелудочной, паращитовидной и щитовидной железе.
- Эктопическое выделение ПТГ. Это происходит при продуцировании паратирина злокачественными опухолями, такими как гепатома, бронхогенный и почечно-клеточный рак, а также поражения легких.
ПТГ понижен
Вероятные причины отклонений:
- перенесенная операция на щитовидной железе,
- развитие у пациента саркоидоза — тяжелой системной патологии,
- дефицит магния в организме,
- рассасывание костной ткани и элементов скелета на фоне патологических процессов, что приводит к остеолизу — патологии, угрожающей здоровью.
Как повысить и понизить уровень гормона
Для коррекции показателей важно следовать рекомендациям эндокринолога и ортопеда. Сначала необходимо выяснить причины избыточного или недостаточного продуцирования паратирина и провести комплексное обследование. При нехватке магния или кальция следует восполнить дефицит, изменив рацион и принимая витаминные комплексы и биодобавки с Mg и Ca.
Препараты, временно повышающие уровень ПТГ:
- Гормональные составы на основе эстрогена,
- Изониазид,
- Литий,
- Циклоспорины.
Препараты, временно снижающие уровень ПТГ:
- Фламотидин,
- Препараты на основе витамина D,
- Магния сульфат,
- Преднизолон.
При выявлении опухоли необходимо удалить новообразование или пораженные паращитовидные железы. При небольшом отклонении уровня ПТГ от нормы возможно медикаментозное лечение. Важно соблюдать диету с ограничением алкоголя, быстрых углеводов, жирной и острой пищи, а также крепкого кофе. Уровень кальция в рационе должен зависеть от его содержания в костях и крови. Необходимо поддерживать оптимальный питьевой режим, чтобы избежать обезвоживания из-за учащенного мочеиспускания.
При появлении мышечной слабости, жажды, частого мочеиспускания, ломкости ногтей и переломов после легких ушибов следует провести обследование скелета и анализы на уровень ПТГ. Эти симптомы часто указывают на проблемы с фосфорно-кальциевым обменом. При отклонениях в показателях паратгормона необходимо скорректировать гормональный фон, чтобы избежать паратиреоидного криза и сохранить оптимальную плотность костей.
Источник: fr-dc.ru
Функциональная роль паратиреоидного гормона
Основная функция заключается в обмене микроэлементов фосфора и кальция, а также в регуляции активности витамина D3.
Паратгормон и кальций
Влияние паратгормона заключается в активации механизмов, повышающих уровень кальция в крови в виде свободных ионов:
- усиление рассасывания клеток костной ткани;
- активизация всасывания ионов кальция в почечных канальцах с увеличением экскреции фосфора;
- стимуляция абсорбции ионов фосфатно-кальциевой системы из просвета кишечника.
При повышении концентрации паратгормона уровень фосфора снижается, а уровень кальция в крови увеличивается. В норме существует механизм обратной связи: гиперкальциемия угнетает синтез паратгормона.
Взаимодействие с витамином D
При повышении синтеза паратирина в почках активируется превращение витамина D в кальцитриол (витамин D3), который синергирует с паратгормоном:
- вымывает ионы фосфора и кальция из костной ткани;
- стимулирует всасывание электролитов в кишечнике;
- усиливает экскрецию ионов фосфора и кальция почками.
Кроме того, витамин D3 подавляет деление клеток железистой ткани.
Влияние кальцитонина
Кальцитонин и паратгормон действуют как гормоны-антагонисты, регулируя уровень кальция в организме. Увеличение концентрации кальцитонина приводит к:
- усилению выведения ионов кальция с мочой и задержке ионов фосфора;
- подавлению активности остеокластов и увеличению минерализации костной ткани;
- образованию новой и укреплению существующей костной ткани.
Причины отклонения уровня паратгормона в норме и при патологии
Отклонения от референтных значений могут наблюдаться у беременных женщин. Для них нормальными считаются колебания уровня гормона в пределах 9,5-75 пг/мл. Также стоит отметить снижение уровня паратгормона при остеолизе, вызванном переломом или остеомиелитом костей.
Паратгормон повышен. Что это значит?
Превышение возрастных норм концентрации паратиреоидного гормона называется гиперпаратиреозом. Существует три типа гиперпаратиреоза: первичный, вторичный и третичный.
Причины и механизмы повышения ПТГ
Первичный гиперпаратиреоз возникает из-за образования гормонпродуцирующей опухоли паращитовидных желез. При этом состоянии механизм обратной связи нарушается, что приводит к гиперкальциемии.
Вторичный гиперпаратиреоз развивается в ответ на гипокальциемию. Организм компенсирует это, увеличивая синтез паратгормона и объем железистой ткани. Заболевание чаще всего имеет острое течение, но без адекватной терапии может перейти в хроническую форму. Причинами вторичного гиперпаратиреоза являются:
- алиментарный дефицит кальция;
- гиповитаминоз D, рахит;
- хронические заболевания почек с развитием почечной недостаточности;
- тиреотоксикоз;
- сахарный диабет;
- синдромы мальдигестии и мальабсорбции при поражении желудочно-кишечного тракта.
Третичный гиперпаратиреоз развивается как следствие невылеченного вторичного. При этом происходит избыточный синтез паратгормона из-за паращитовидной аденомы. Эта патология часто встречается у пациентов на гемодиализе с выраженной почечной недостаточностью.
Эктопический синтез паратгормона называется псевдогиперпаратиреозом. Он возникает при некоторых онкологических заболеваниях, синдроме Золлингера-Эллисона и других состояниях.
Повышение уровня паратгормона может быть вызвано приемом некоторых лекарственных средств:
- лития;
- противосудорожных препаратов;
- витаминов D и фосфатов;
- стероидов;
- рифампицина и изониазида;
- тиазидных диуретиков.
Симптомы гиперпаратиреоза
При избытке паратиреоидного гормона наблюдаются клинические проявления, связанные с повышением уровня кальция в крови:
- жажда, частое мочеиспускание, полидипсия;
- слабость, мышечные боли при нагрузке;
- ослабление и потеря здоровых зубов;
- фосфатно-кальциевый нефролитиаз, приводящий к почечной недостаточности;
- отставание в росте и деформации скелета у детей;
- остеопороз, частые патологические переломы, кистозные изменения костей.
Эти симптомы требуют исследования концентрации ПТГ в сыворотке крови. При резком повышении паратгормона могут возникнуть следующие жалобы:
- внезапное ухудшение самочувствия;
- лихорадка до 40°С, сильная жажда;
- боли в эпигастрии, неукротимая рвота;
- мышечные и суставные боли при движении.
При развитии таких симптомов пациентам рекомендуются лабораторные и инструментальные исследования:
- биохимический анализ крови и электролитный баланс;
- гормональный анализ крови;
- общий анализ мочи;
- УЗИ органов шеи;
- рентгенография шеи и грудной клетки;
- радиоизотопное сканирование сестамиби;
- компьютерная и магнитно-резонансная томография.
Лечение гиперпаратиреоза
Тактика лечения зависит от типа патологии. При первичном и третичном гиперпаратиреозе применяется только хирургическое лечение: полная или частичная паратиреоидэктомия. Вторичный гиперпаратиреоз требует консервативных методов, направленных на повышение уровня кальция в сыворотке крови. Для этого используют комплекс витамина D с препаратами кальция, лечат основное заболевание и назначают диету с ограничением поваренной соли и фосфатов.
Гипопаратиреоз
При снижении уровня паратирина развивается гипопаратиреоз. Выделяют следующие формы:
- острую — с частыми судорожными приступами,
- хроническую — когда приступы возникают после перенесенной инфекции или физической нагрузки,
- латентную — без внешних проявлений.
Этиопатогенез снижения паратгормона
Согласно этиологии, первичная недостаточность паратиреоидного гормона классифицируется следующим образом:
- Послеоперационный — возникает после хирургических вмешательств на шее или щитовидной железе.
- Посттравматический — результат облучения, инфекций, травм, кровоизлияний и других повреждений.
- Врожденный — последствия дизэмбриогенеза.
- Идиопатический или аутоиммунный — вызван паратиреоидитами.
Вторичный гипопаратиреоз развивается из-за повышенной концентрации кальция в крови. Он может возникать при тиреотоксикозах, хронической недостаточности надпочечников или при приеме лекарств, вызывающих гиперкальциемию.
Симптомы гипопаратиреоза
Снижение уровня паратгормона может привести к судорожному синдрому с тетаническими судорогами. Это состояние связано с повышенной возбудимостью мышечной ткани.
Лечение
При первичном гипопаратиреозе лечение включает заместительную гормональную терапию синтетическими аналогами, а также препараты кальция с витамином D. Вторичный гипопаратиреоз требует в первую очередь инфузионной коррекции кислотно-щелочного баланса.
Источник: MirGormonov.ru
Признаки повышенного уровня паратгормона
Как определить избыток паратгормона? Обратите внимание на следующие признаки:
- Частые переломы и деформации скелета.
- Замедленный рост у детей.
- Выпадение и гниение зубов, их хрупкость.
- Образование камней в почках, что может привести к почечной недостаточности.
- Кратковременные боли в мышцах и суставах, особенно при физической активности.
- Слабость в мышцах, что может вызывать падения и неуверенную походку.
- Постоянная жажда.
- Частые походы в туалет и проблемы с мочеиспусканием.
Признаки низкого уровня паратгормона
С пониженным уровнем паратгормона наблюдаются следующие признаки:
- плохой сон или его отсутствие;
- ухудшение памяти;
- депрессия;
- тахикардия;
- болевые ощущения в области сердца;
- неконтролируемые мышечные судороги, напоминающие эпилептический припадок;
- спазмы в бронхах, других дыхательных путях или кишечнике;
- сильный жар, чередующийся с ознобом.
При каких ситуациях необходимо сдать анализ на паратгормон?
Специалист в эндокринологии назначает анализ при подозрении на различные заболевания. В первую очередь проверяют наличие синдрома Шенгрена. Затем проводят диагностику, чтобы определить уровень гормона: выше нормы, ниже нормы или в пределах нормы. Анализ выполняется одновременно с тестами на уровень ионизированного кальция, кальцитонина и фосфора.
Кальцитонин и паратгормон являются антагонистами, что имеет важное значение. Кальцитонин укрепляет костную ткань, снижая количество переломов, в то время как паратгормон разрушает костные балки. Корреляция этих гормонов может быть связана с наследственными факторами и даже привести к образованию опухолей. Поэтому специалисты рекомендуют сдавать анализ на оба гормона одновременно.
Анализ на паратиреоидный гормон назначают в следующих случаях:
- чрезмерное понижение или повышение уровня кальция в крови;
- остеопороз;
- частые переломы длинных костей;
- склеротические изменения в позвоночнике;
- образование кист в костной ткани;
- мочекаменная болезнь;
- наличие доброкачественных и злокачественных опухолей в паращитовидных железах.
Как проходит данный анализ, как к ним подготовиться?
Уровень паратгормона в организме человека определяют, взяв кровь из вены. Анализ нужно сдавать натощак, через 8 часов после последнего приема пищи. В день анализа нельзя курить за 3 часа до процедуры. Также за 3 дня до анализа следует отказаться от препаратов кальция, которые повышают его уровень.
Сильные физические нагрузки могут повлиять на точность результатов. Рекомендуется избегать алкоголя, который негативно сказывается на анализе и здоровье. Жирную пищу нужно исключить из рациона за сутки до процедуры. Пациенты должны приходить в процедурный кабинет заранее, чтобы обеспечить спокойное состояние. Лучше всего проходить анализ в 8 часов утра после полноценного сна. Эти условия помогут получить более точный результат.
Специалисты, которые могут помочь в подготовке к анализу:
- Ортопед
- Эндокринолог
- Терапевт
- Ревматолог
- Онколог
Как нормализовать уровень паратгормона?
Уровень ПГТ, повышающийся из-за доброкачественных или злокачественных опухолей, лечится только хирургическим вмешательством. Консервативные методы редко дают эффективные результаты. Если пациент принимает препараты для снижения уровня гормона, эффект будет временным. В таких случаях специалисты могут назначить форсированный диурез, препараты с фосфором и специальную диету. Однако уровень гормона может повышаться и по другим причинам, тогда врачи применяют симптоматическое лечение.
При недостаточной выработке паратгормона лечение включает терапевтические меры. Часто назначают гормонозаместительную терапию и препараты с витамином D.
Источник: gormoon.ru