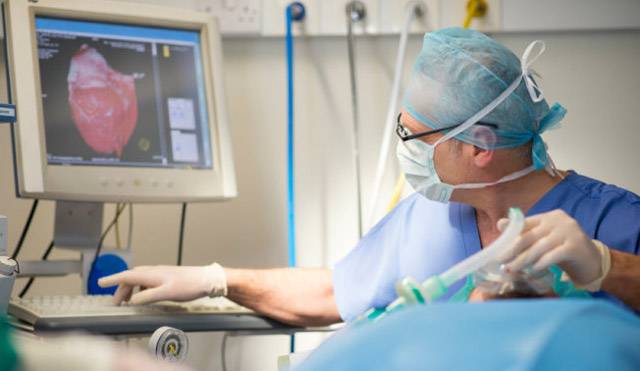
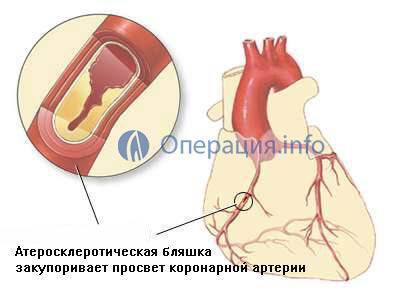
Коронарные артерии — это сосуды, отходящие от аорты и питающие сердечную мышцу. При образовании бляшек на их внутренней стенке и значительном сужении просвета восстановить кровоток в миокарде можно с помощью стентирования или аортокоронарного шунтирования (АКШ). В последнем случае к коронарным артериям подводится шунт, минуя зону закупорки, что восстанавливает кровоток и обеспечивает сердечную мышцу необходимым объемом крови. В качестве шунта обычно используют внутреннюю грудную или лучевую артерии, а также подкожную вену нижней конечности. Внутренняя грудная артерия считается наиболее физиологичным вариантом, так как ее изнашиваемость крайне низка, а функционирование в качестве шунта может длиться десятилетиями.
Проведение такой операции имеет несколько положительных аспектов: увеличение продолжительности жизни у пациентов с ишемией миокарда, снижение риска инфаркта, улучшение качества жизни, повышение переносимости физических нагрузок и уменьшение необходимости в нитроглицерине, который часто плохо переносится. Большинство пациентов положительно отзываются о коронарном шунтировании, так как боли в груди при нагрузке практически исчезают, отпадает необходимость постоянно носить нитроглицерин, а также исчезают страхи инфаркта и смерти, что улучшает психологическое состояние пациентов со стенокардией.
Показания для проведения операции
Показания для проведения аортокоронарного шунтирования (АКШ) определяются не только клиническими признаками, такими как частота, продолжительность и интенсивность загрудинных болей, наличие перенесенных инфарктов миокарда или риск их развития, а также снижение сократительной функции левого желудочка по данным эхокардиоскопии. Важную роль играют результаты коронароангиографии (КАГ) — инвазивного метода диагностики, который с помощью рентгеноконтрастного вещества точно показывает место окклюзии коронарных артерий.
Основные показания, выявленные при коронарографии:
- Непроходимость левой венечной артерии более 50%,
- Непроходимость всех коронарных артерий более 70%,
- Стеноз трех коронарных артерий, проявляющийся приступами стенокардии.
Клинические показания для АКШ:
- Стабильная стенокардия 3-4 функциональных классов, плохо поддающаяся медикаментозной терапии (многократные приступы загрудинных болей в течение суток, не купирующиеся нитратами),
- Острый коронарный синдром, который может перейти в острый инфаркт миокарда (с подъемом или без подъема сегмента ST на ЭКГ),
- Острый инфаркт миокарда в течение 4-6 часов от начала некупирующегося болевого приступа,
- Сниженная переносимость физических нагрузок, выявленная при нагрузочных тестах (тредмил-тест, велоэргометрия),
- Выраженная безболевая ишемия, обнаруженная при суточном мониторировании АД и ЭКГ по Холтеру,
- Необходимость оперативного вмешательства у пациентов с пороками сердца и сопутствующей ишемией миокарда.
Противопоказания
К противопоказаниям для операции шунтирования относятся:
- Снижение сократительной функции левого желудочка, определяемое по эхокардиоскопии как фракция выброса (ФВ) менее 30-40%,
- Тяжелое общее состояние пациента, вызванное терминальной почечной или печеночной недостаточностью, острым инсультом, заболеваниями легких или онкозаболеваниями,
- Диффузное поражение всех коронарных артерий, когда бляшки распределены по всему сосуду, что делает невозможным подведение шунта,
- Тяжелая сердечная недостаточность.
Подготовка к операции
Операция шунтирования может проводиться как в плановом, так и в экстренном порядке. При поступлении пациента с острым инфарктом миокарда в сосудистое или кардиохирургическое отделение выполняется коронарография сразу после краткой предоперационной подготовки. В этом случае проводятся только необходимые анализы: определение группы крови, оценка свертывающей системы и динамическая ЭКГ.
При плановом поступлении пациента с ишемией миокарда в стационар проводится полное обследование:
- ЭКГ,
- Эхокардиоскопия (УЗИ сердца),
- Рентгенография органов грудной клетки,
- Общеклинические анализы крови и мочи,
- Биохимическое исследование крови с определением свертывающей способности,
- Анализы на сифилис, вирусные гепатиты и ВИЧ-инфекцию,
- Коронароангиография.
Как проводится операция?
После предоперационной подготовки, включающей внутривенное введение седативных препаратов и транквилизаторов (фенобарбитал, феназепам и др.) для улучшения эффекта наркоза, пациента доставляют в операционную. Операция длится 4-6 часов.
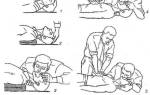
Шунтирование всегда проводится под общим наркозом. Ранее доступ осуществлялся через стернотомию — рассечение грудины, но в последнее время все чаще применяются мини-доступы в межреберном промежутке слева в проекции сердца.
Во время операции сердце обычно подключают к аппарату искусственного кровообращения (АИК), который обеспечивает кровоток вместо сердца. Также возможно шунтирование на работающем сердце без подключения АИК.
После пережатия аорты (обычно на 60 минут) и подключения сердца к аппарату (в большинстве случаев на полтора часа) хирург выделяет сосуд, который станет шунтом, и подводит его к пораженной коронарной артерии, подшивая другой конец к аорте. Таким образом, кровь к коронарным артериям поступает из аорты, минуя участок с бляшкой. Количество шунтов может варьироваться от двух до пяти в зависимости от числа пораженных артерий.
После подшивания всех шунтов края грудинной кости скрепляются металлическими скобами, ушиваются мягкие ткани и накладывается асептическая повязка. Устанавливаются дренажи для отведения геморрагической жидкости из полости перикарда. Через 7-10 дней, в зависимости от заживления постоперационной раны, швы и повязка могут быть сняты. В этот период проводятся ежедневные перевязки.
Сколько стоит операция шунтирования?
Операция АКШ относится к высокотехнологичным медицинским услугам, поэтому её стоимость довольно высока.
В настоящее время такие операции проводятся по квотам из средств регионального и федерального бюджета для пациентов с ИБС и стенокардией в плановом порядке. В экстренных случаях, например при остром инфаркте миокарда, операции выполняются бесплатно по полисам ОМС.
Для получения квоты пациент должен пройти обследования, подтверждающие необходимость операции (ЭКГ, коронарография, УЗИ сердца и др.), и получить направление от лечащего врача кардиолога и кардиохирурга. Ожидание квоты может занять от нескольких недель до нескольких месяцев.
Если пациент не хочет ждать квоты и может оплатить операцию, он может обратиться в любую государственную клинику в России или в частную за границей. Примерная стоимость шунтирования составляет от 45 тыс. руб. за само вмешательство без учета расходных материалов до 200 тыс. руб. с материалами. При совместном протезировании клапанов сердца с шунтированием цена варьируется от 120 до 500 тыс. руб. в зависимости от количества клапанов и шунтов.
Осложнения
Послеоперационные осложнения могут возникнуть как со стороны сердца, так и других органов. В раннем послеоперационном периоде сердечные осложнения проявляются острым периоперационным некрозом миокарда, который может привести к инфаркту миокарда. Основной фактор риска — это время работы аппарата искусственного кровообращения: чем дольше сердце не выполняет свою функцию во время операции, тем выше риск повреждения миокарда. Постоперационный инфаркт развивается в 2-5% случаев.
Осложнения со стороны других органов встречаются реже и зависят от возраста пациента и наличия хронических заболеваний. К ним относятся острая сердечная недостаточность, инсульт, обострение бронхиальной астмы, декомпенсация сахарного диабета и другие. Профилактика таких состояний включает полноценное обследование перед шунтированием и комплексную подготовку пациента с коррекцией функции внутренних органов.
Образ жизни после операции
Послеоперационная рана начинает заживать через 7-10 дней после шунтирования. Грудина, как кость, заживает медленнее — через 5-6 месяцев.
В раннем послеоперационном периоде проводятся реабилитационные мероприятия:
- Диетическое питание,
- Дыхательная гимнастика — пациент надувает подобие воздушного шарика, что помогает расправить легкие и предотвращает венозный застой,
- Физическая гимнастика — сначала в постели, затем ходьба по коридору. Пациентов стараются активизировать как можно раньше, если это не противопоказано, чтобы предотвратить застой крови и тромбоэмболические осложнения.
В позднем постоперационном периоде (после выписки) продолжаются упражнения, рекомендованные врачом лечебной физкультуры (врач ЛФК), которые укрепляют сердечную мышцу и сосуды. Пациенту также необходимо следовать принципам здорового образа жизни:
- Полный отказ от курения и алкоголя,
- Соблюдение основ здорового питания — исключение жирной, жареной, острой и соленой пищи, увеличение потребления свежих овощей, фруктов, кисломолочных продуктов, нежирного мяса и рыбы,
- Адекватная физическая нагрузка — ходьба, легкая утренняя гимнастика,
- Достижение целевого уровня артериального давления с помощью гипотензивных препаратов.
Оформление инвалидности
После операции шунтирования сосудов сердца временная нетрудоспособность оформляется на срок до четырех месяцев. Затем пациенты направляются на медико-социальную экспертизу (МСЭ), где решается вопрос о присвоении группы инвалидности.
III группа назначается пациентам с неосложненным послеоперационным периодом и 1-2 классами (ФК) стенокардии, а также без сердечной недостаточности или с ней. Им разрешается работать в профессиях, не угрожающих сердечной деятельности. Запрещены профессии, связанные с работой на высоте, с токсичными веществами, в полевых условиях и профессия водителя.
II группа присваивается пациентам с осложненным послеоперационным периодом.
I группа назначается лицам с тяжелой хронической сердечной недостаточностью, требующим постороннего ухода.
Прогноз
Прогноз после операции шунтирования зависит от нескольких факторов:
- Длительность функционирования шунта. Внутренняя грудная артерия обеспечивает наилучшие результаты: ее состоятельность через пять лет сохраняется более чем у 90% пациентов. Аналогичные результаты наблюдаются при использовании лучевой артерии. Большая подкожная вена менее устойчива, и ее состоятельность через пять лет составляет менее 60%.
- Риск инфаркта миокарда в первые пять лет после операции составляет всего 5%.
- Риск внезапной сердечной смерти снижается до 3% в течение 10 лет после операции.
- Переносимость физических нагрузок улучшается, частота приступов стенокардии снижается, и у около 60% пациентов стенокардия не возвращается.
- Статистика смертности. Постоперационная летальность составляет 1-5%. К факторам риска относятся дооперационные (возраст, количество перенесенных инфарктов, зона ишемии миокарда, количество пораженных артерий, анатомические особенности коронарных артерий) и постоперационные (характер шунта и время искусственного кровообращения).
Таким образом, операция АКШ является эффективной альтернативой длительному медикаментозному лечению ИБС и стенокардии. Она снижает риск инфаркта миокарда и внезапной сердечной смерти, а также значительно улучшает качество жизни пациента. В большинстве случаев прогноз после шунтирования благоприятный, и пациенты живут более 10 лет после операции.
Видео: аортокоронарное шунтирование сосудов сердца – медицинская анимация
Если вам назначено аортокоронарное шунтирование, важно тщательно изучить послеоперационный период и реабилитацию, чтобы знать, как действовать при появлении определенных симптомов. В развитых странах ишемическая болезнь сердца является одной из основных причин летальных исходов.
По статистике, она уносит до 2,5 миллионов жизней в год, причем более трети пациентов находятся в трудоспособном возрасте. Прогноз после аортокоронарного шунтирования зависит от нескольких факторов:
- Уровень клиники и квалификация врачей.
- Технология проведения процедуры (аутоартериальная или аутовенозная).
- Состояние здоровья пациента, наличие хронических заболеваний (например, инфаркт миокарда, сердечная недостаточность, сахарный диабет).
- Возраст и индивидуальные особенности организма.
- Соблюдение рекомендаций после операции и следование советам лечащего врача.
- Качество восстановительного периода и комплекс реабилитационных мероприятий, включая медикаментозные и психологические методы, а также план физической активности.
Мировая практика ориентируется на активизацию пациентов, перенесших шунтирование, начиная с первых дней после операции.
Продолжительность реабилитации после операции АКШ на сердце
Восстановление пациента после операции занимает от 3 до 5 недель. Программа медикаментозного лечения разрабатывается индивидуально, учитывая состояние пациента и его восприимчивость к лекарствам. После вмешательства назначаются массаж и гимнастические упражнения. С первых дней больной начинает садиться, вставать и двигаться.
Сначала он ходит по комнате, затем выходит в коридор, постепенно увеличивая расстояние. По указанию врача, наблюдающего за состоянием пациента, разрешается прием душа, обычно через пару недель при благоприятном состоянии швов. Увеличение физической нагрузки контролируется врачом, который фиксирует пульс до, во время и после активности.
Врач регулирует нагрузки, учитывая состояние пациента и работу сердечной мышцы. Кроме ходьбы по ровной поверхности, практикуются подъемы и спуски по лестнице. Восстановление может сопровождаться периодами улучшения и ухудшения самочувствия, что является нормальным.
В израильской клинике Ассута осуществляется сестринский уход после аортокоронарного шунтирования. Подготовленный медицинский персонал следит за состоянием пациента и при необходимости корректирует программу реабилитации. Пациенты находятся под постоянным наблюдением специалистов и не испытывают неудобств при уходе за собой и выполнении программы восстановления.
Эмоциональный фон пациентов
Многие пациенты испытывают эмоциональные трудности в период реабилитации. Врачи внимательно следят за перепадами настроения, отсутствием аппетита и нежеланием прилагать усилия для возвращения к привычной жизни. Эти состояния корректируются с помощью опытных психологов, чьи занятия должны входить в комплекс реабилитационных мероприятий.
Болевые ощущения
В первые месяцы после операции могут наблюдаться болевые симптомы, отечность ног и кашель. Не стоит паниковать — врач подробно объяснит эти состояния. Пациента обучают правильному дыханию и специальным упражнениям для нормализации работы легких и уменьшения отеков. Назначаются обезболивающие препараты для снятия дискомфорта и жжения в груди. Полезны также релаксационные комплексы и массаж.
В послеоперационный период после АКШ необходимо носить эластичные гольфы, чтобы снизить риск тромбообразования. Компрессионные бинты и изделия применяются с первого дня операции в течение 2-6 недель, их надевают на ночь. Бинтуется также здоровая нога. Для заживления кости в грудине рекомендуется использовать медицинский корсет (бандаж).
Прочие составляющие успешной реабилитации
Важно соблюдать ограничения в питании, исключив вредную пищу, фаст-фуды, животные жиры, сладости, кофеин и алкоголь. При избыточном весе необходимо снизить калорийность рациона. Следует ограничить потребление соли и жареной пищи, а также придерживаться режима питания.
Пациенту нужно развивать навыки самоконтроля, чтобы после выписки измерять пульс, давление и отмечать изменения в самочувствии. Врач также рекомендует физические нагрузки. Лечебная физкультура должна стать частью жизни после операции. Возвращение к интимной жизни следует обсудить с врачом, так как сроки зависят от состояния здоровья. Обычно за руль можно садиться через 4-5 недель после операции, а ранние авиаперелеты требуют одобрения кардиолога.
Трудоспособность восстанавливается у людей с сидячей работой через 1,5-2 месяца. Тем, чья работа связана с физическими нагрузками, потребуется больше времени для восстановления. Если возвращение к работе невозможно, пациент может получить инвалидность после прохождения профильной комиссии. Продолжительность жизни после операции не ограничена. Важно следовать рекомендациям врачей и бережно относиться к здоровью, что может продлить жизнь на десятилетия.
Источник: msassuta.com
Показания к проведению
При некоторых заболеваниях сердца нарушается кровоток и происходит закупорка крупных сосудов. Это приводит к сужению просвета и ослаблению сердечных мышц, которые могут отмирать из-за недостатка кислорода. Этот процесс кардиологи называют «ишемией». Он необратим и значительно ухудшает здоровье человека. Даже при постоянном приеме препаратов сохраняется высокий риск инфаркта миокарда и летального исхода при очередном приступе.
Аортокоронарное шунтирование — это операция, в ходе которой кардиохирург создает искусственные протоки для поступления крови к сердечным мышцам. Эти обходные пути называются «шунтами». Они соединяют здоровые сосуды и восстанавливают кровообращение в обход закупоренной вены.
Показания к проведению коронарного шунтирования:
- сужение сосудов из-за врожденных пороков;
- аневризма при коронарном склерозе мелких сосудов;
- стенокардия 3 или 4 стадии;
- последствия инфаркта миокарда;
- закупорка более 2 сосудов бляшками при атеросклерозе.
Операция назначается только в сложных случаях, когда медикаментозное лечение не дало результата. Суть метода заключается в трансплантации небольшого участка здоровой артерии, взятой из бедра пациента. Пересаженный сосуд, в отличие от искусственных материалов, быстро приживается и начинает функционировать уже через несколько дней после операции.
Статистика
Проведение операции требует мастерства и опыта кардиохирурга и связано с определенными рисками для пациента. Однако медицинская статистика показывает, что процент выживаемости после шунтирования ежегодно растет. Использование биоматериала пациента позволяет обеспечить 10–15 лет комфортной жизни без признаков стенокардии.
Часто это связано с возрастом, так как большинство пациентов старше 50 лет. В этом возрасте у них могут быть сопутствующие заболевания, которые затрудняют реабилитацию: сахарный диабет, гипертония, онкология или дисфункция почек.
Среди положительных аспектов – низкий процент внезапной смерти после шунтирования. При соблюдении поддерживающей терапии процесс ишемии не затрагивает другие участки желудочков сердца. Поэтому острая сердечная недостаточность возникает лишь у 5–8% прооперированных пациентов.
Особенности подготовки к операции
Основной этап подготовки включает в себя ряд обследований, среди которых ключевым является коронография. Эта процедура позволяет осмотреть сосуды сердца с помощью рентгеновского облучения. Перед началом исследования пациенту вводят контрастное вещество, которое проникает в вены и капилляры. Снимки выявляют места закупорки и сужения, что помогает хирургу составить план операции.
Дополнительные методы диагностики:
- УЗИ сердца и органов пищеварения;
- клинический анализ крови;
- измерение уровня холестерина и гемоглобина;
- сбор анамнеза для анестезии.
За две недели до аортокоронарного шунтирования пациенту запрещается принимать препараты, разжижающие кровь, такие как Аспирин, Аспаркам и Кардиомагнил. Также исключаются витаминные комплексы и добавки с растительными экстрактами, которые могут повлиять на свертываемость крови.
В последнюю неделю перед процедурой пациент находится под постоянным наблюдением в кардиологическом отделении. Ему назначают облегченное питание и контролируют жизненно важные показатели. Непосредственно перед операцией проводится очищение кишечника, а с кожи удаляется волосяной покров.
Техника проведения коронарного шунтирования
Дальнейшее вмешательство проводится на открытом сердце. При вживлении 1–2 шунтов стараются не останавливать сердце и поддерживать правильный ритм. По оценке кардиологов, это имеет ряд преимуществ:
- процесс заживления и восстановления сокращается на 50%;
- время операции уменьшается;
- снижается риск осложнений для иммунной и кровеносной систем;
- не нарушается кровоснабжение внутренних органов.
Операция длится не менее 3–4 часов и включает рассечение грудины и вскрытие перикарда. Работа проходит в несколько этапов:
- После надреза осматриваются закупоренные участки, обсуждается возможность их обхода шунтами.
- При необходимости сердце останавливается, и пациент переводится на аппарат искусственного кровообращения.
- Один конец сосуда вшивается в аорту, а другой закрепляется ниже зауженной части, создавая обходной «мостик» для кровотока.
- После восстановления кровообращения сердце запускается, проверяется его работоспособность, рана ушивается.
Первые сутки пациент находится в реанимации под контролем врачей. Это критический момент, требующий внимательности и быстрой реакции в случае внутреннего кровотечения, остановки сердца или других осложнений.
Реабилитация в послеоперационный период
При коронарном шунтировании сердца хирург разрезает грудную кость, что затрудняет ее срастание. Резкие движения могут вызвать расхождение кости, поэтому с первых дней необходимо носить специальный бандаж не менее 4 месяцев. В течение 2–3 недель раны обрабатывают антисептиками и накладывают повязки с противовоспалительной мазью.
Наиболее опасные осложнения после операции:
- Застой жидкости в легких.
- Анемия из-за потери крови.
- Воспаление перикарда при попадании бактерий.
- Флебит сосуда, использованного для шунта.
- Нарушение сердечного ритма.
После операции многие пациенты ощущают жар и сдавливание в груди. Эти симптомы постепенно исчезают по мере заживления внутренних надрезов и нормализации работы шунтов. Для снятия тревоги врачи иногда рекомендуют успокоительные препараты и постельный режим.
Если осложнений нет, послеоперационный период длится от 2 до 3 месяцев. За это время сердце начинает нормально работать, перекачивая кровь по новым каналам. У пациента восстанавливается пищеварение и повышается иммунитет. Исчезает сердечная одышка, увеличивается энергия и желание двигаться, что было трудно до шунтирования из-за болезни.
Реабилитация включает простые рекомендации кардиологов:
- После заживления ходить пешком до 1 часа в день.
- Ежедневно выполнять дыхательную гимнастику и комплекс ЛФК.
- Следить за питанием и соблюдать питьевой режим.
- Исключить стрессовые ситуации и посещение шумных мест.
На полное восстановление уходит до полугода. Постепенно исчезают признаки стенокардии, мешавшие вести активный образ жизни. Однако вредные привычки и неправильное питание могут привести к сужению пересаженных сосудов и новым приступам уже через 10 лет.
Видео
Какие способы поддержания работы сердца и организма после сложной операции вы рекомендуете?
Источник: plannt.ru