Кто в группе риска?
Кровоизлияние в мозг новорожденных может быть связано с повреждением черепа или нехваткой кислорода.
Предпосылки к ВЖК:
- Перенашивание или недонашивание. Недоношенные дети подвержены риску из-за незрелых сосудов, которые не имеют достаточной опоры в тканях. У детей, рожденных позже срока, кости уплотняются, и головка не может адаптироваться во время родов. ВЖК возникает у каждого пятого недоношенного и у каждого десятого переношенного ребенка.
- Несоответствие размеров головки плода и родовых путей. В таких случаях естественные роды могут привести к травмам и гипоксии.
- Тяжелая беременность (гипоксия плода, внутриутробные инфекции).
- Сложные роды (затяжные или стремительные), тазовое предлежание.
- Ошибки акушеров во время родов.
Группы риска для мозгового кровоизлияния у ребенка:
- недоношенность;
- низкий вес при рождении (менее 1,5 кг);
- гипоксия;
- травма головы во время родов;
- проблемы с дыханием во время родов;
- инфекции, нарушающие свертываемость крови.
Характерная симптоматика
Далеко не всегда можно заметить признаки кровоизлияния. Если у ребенка есть один из следующих симптомов, это не обязательно связано с внутрижелудочковым кровоизлиянием (ВЖК); они могут указывать на другие заболевания.
Наиболее распространенные симптомы ВЖК у младенцев:
- снижение или исчезновение рефлекса Моро на внешние раздражители;
- пониженный мышечный тонус;
- сонливость;
- эпизоды апноэ (остановка дыхания);
- бледность кожи, цианоз;
- отказ от пищи, слабость сосательных рефлексов;
- глазодвигательные нарушения;
- слабый и пронзительный крик;
- мышечные подергивания, судороги;
- парезы;
- метаболический ацидоз (нарушение кислотно-щелочного баланса);
- снижение гематокрита или отсутствие его повышения после гемотрансфузии;
- напряженный и выбухающий родничок;
- кома (при тяжелых геморрагиях и сопутствующих кровоизлияниях в кору мозга, значительных растяжениях желудочков).
Степени тяжести
Существует несколько классификаций кровоизлияний, большинство из которых включает четыре стадии. Наиболее распространенная градация в современной медицине выглядит следующим образом:
- 1 и 2 степени. Кровоизлияние локализуется в области герминального матрикса и не проникает в просвет боковых желудочков. Во второй стадии размер кровоизлияния превышает 1 см.
- 3 степень. Кровоизлияние выходит из герминального матрикса в просвет боковых желудочков, что приводит к постгеморрагической вентрикуломегалии или гидроцефалии. На томограмме и срезе видно расширение желудочков с элементами крови.
- 4 степень. Наиболее тяжелая форма, при которой происходит прорыв в перивентрикулярную паренхиму. Кровоизлияние затрагивает не только боковые желудочки, но и вещество головного мозга.
Определить степень кровоизлияния можно только с помощью специального исследования.
Последствия зависят от степени ВЖК и адекватности действий медицинского персонала:
- 1 и 2 степени. Обычно не требуют лечения. За такими младенцами необходимо наблюдать, так как вероятность неврологических отклонений невысока. Случаи гидроцефалии и летального исхода при этих степенях крайне редки.
- 3 степень. При прорыве в желудочки вероятность гидроцефалии возрастает до 55%. Неврологические отклонения наблюдаются у 35% детей. Летальный исход встречается у каждого пятого ребенка. Пациентам показано хирургическое вмешательство, а прогноз зависит от масштаба поражения и его локализации (прогнозы лучше, если ВЖК ограничено одной долей, особенно лобной).
- 4 степень. Прогнозы при этой патологии неутешительны. Хирургическое вмешательство неизбежно, и риски летального исхода высоки — погибает примерно половина младенцев с ВЖК 4 степени. Гидроцефалия развивается в 80% случаев, неврологические отклонения — в 90%.
Возможности современной медицины
Если у ребенка обнаружено кровоизлияние в желудочки мозга, он должен находиться под внимательным наблюдением медперсонала для контроля состояния.
Терапия при ВЖК в основном направлена на устранение осложнений и последствий. Если кровоизлияние вызвало заболевания, назначается соответствующее лечение.
В случаях, когда в мозге скапливается избыточное количество жидкости, применяются следующие меры:
- Вентрикулярная (через родничок) или люмбальная (через поясницу) пункции.
- Вентрикулоперитонеальное шунтирование, при котором в желудочки вводится дренажная трубка. Она проходит под кожей к брюшной полости, где избыточный ликвор абсорбируется. Дренажная система остается в организме постоянно, а трубка заменяется при необходимости.
Для большинства пациентов с 1 и 2 степенью ВЖК терапия не требуется, и можно рассчитывать на благоприятный исход.
Превентивные меры
На сто процентов предотвратить кровоизлияние в мозг у грудничка невозможно, но можно предпринять меры для снижения риска.
Перинатальные внутричерепные кровоизлияния часто возникают из-за родовых травм, поэтому важно тщательно оценить соотношение таза роженицы и головки плода.
При несоответствии естественные роды противопоказаны, и назначается кесарево сечение. Эта операция также проводится при заболеваниях, связанных со снижением тромбоцитов в крови беременной или плода (плохая свертываемость).
В таких случаях назначается специальная терапия (кортикостероиды, иммуноглобулин, тромбоцитная масса). Во время родов важно контролировать артериальное давление ребенка и избегать его колебаний, чтобы не усиливать мозговой кровоток.
Хотя данные исследования не являются обязательными для беременной, игнорировать их не стоит.
Важно помнить, что внутричерепные кровоизлияния могут возникнуть не только у новорожденных, но и в любом возрасте вследствие травмы.
Источник: home-teplo.ru
Насколько опасно открытое овальное окно в сердце у ребенка?
Открытое овальное окно в сердце у новорожденного — это нормальное явление. Родителям не стоит паниковать, если об этом сообщит неонатолог, педиатр или кардиолог. Многие родители даже не подозревают о наличии открытого овального окна у малыша, так как это не влияет на его рост и развитие.
Причины
Закрытие овального окна до рождения малыша может быть опасным. Увеличенная нагрузка на правые отделы сердца и недоразвитие легких могут привести к перинатальной смерти плода или гибели в первые часы жизни.
Если окно после рождения долго не зарастает, риск для жизни ребенка практически нулевой. Около 20% людей имеют открытое овальное окно на протяжении всей жизни. Это состояние не является врожденным пороком, а относится к малым аномалиям развития сердца. Створки клапана неплотно прилегают к стенкам предсердия, что приводит к периодическому сбросу венозной крови.
Причины открытого овального окна точно не установлены, но существует связь с рядом факторов:
- курение матери во время беременности;
- употребление алкоголя;
- плохая экология;
- воздействие химических и токсических веществ;
- наследственные факторы;
- врожденный порок развития клапана, когда он слишком маленький и не может закрыть окно.
Признаки и симптомы
Явные клинические проявления открытого овального окна (ООО) обычно отсутствуют. Дети развиваются в соответствии с возрастными нормами, и заболевание часто выявляется случайно во время профилактического осмотра или УЗИ сердца.
Тем не менее, некоторые симптомы могут проявляться, на что обращают внимание заботливые родители. У новорожденного во время крика, плача или натуживания увеличивается давление в правом предсердии, что приводит к сбросу венозной крови в левое предсердие. Это может вызывать синюшность и цианоз носогубного треугольника, которые исчезают, когда ребенок успокаивается.
Дети старшего возраста могут жаловаться на быструю утомляемость и плохо переносить физические нагрузки. Возможны внезапные головокружения и обмороки при физическом перенапряжении, а также повышенная восприимчивость к респираторным вирусным заболеваниям и болезням бронхолегочной системы.
При наличии этих признаков необходимо провести более детальное обследование. Рекомендуется консультация кардиолога и ультразвуковое исследование сердца. Во время УЗИ можно подтвердить диагноз, уточнить наличие других аномалий развития сердца и определить размер открытого окна. Использование цветной допплеровской эхокардиографии позволяет выявить даже минимальный сброс крови.
Лечение
Как правило, делать ничего не нужно. Открытое овальное окно в сердце может закрыться даже в 5 лет, что считается нормой. Поэтому лечение не требуется, но важно не забывать об этом. Регулярные консультации у кардиолога и УЗИ-контроль сердца необходимы для мониторинга состояния открытого овального окна.
Старшим детям следует ограничить определенные виды физических нагрузок, которые могут повысить давление в правом предсердии. Это касается упражнений с задержкой дыхания и натуживанием. Запрещены такие виды спорта, как тяжелая атлетика, погружения на глубину и ныряние с аквалангом.
Медикаментозное лечение при открытом овальном окне не проводится, за исключением случаев повышенной свертываемости крови. В таких ситуациях назначаются антикоагулянты для предотвращения тромбообразования.
При значительном размере отверстия или «зияющем» овальном окне может потребоваться операция.
Родители не должны ограничивать двигательную активность ребенка. Сердце нужно тренировать. Важно организовать правильный распорядок дня и проводить много времени на свежем воздухе. Дети могут активно играть, бегать, прыгать и заниматься практически любыми видами спорта.
Питание должно быть сбалансированным и полноценным. Особое внимание следует уделить достаточному количеству белков в рационе (мясо, рыба, творог, яйца). В ежедневном меню обязательно должны присутствовать свежие фрукты и овощи.
Необходимо устранять хронические очаги инфекции, такие как кариес и фарингит. Также важно проводить мероприятия по закаливанию организма и повышению иммунитета. Нельзя оставлять без внимания даже респираторные вирусные инфекции, так как они могут привести к осложнениям.
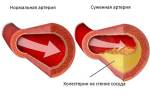
Как гипертоническая болезнь классифицируется по коду МКБ-10
Любой недуг имеет свой код в классификаторе болезней, используемом в международной практике. В этой статье рассмотрим коды гипертонической болезни по МКБ-10.
I10 – первичная (эссенциальная) гипертензия
У 9 из 10 пациентов с гипертонией диагностируется именно эта форма заболевания. К провоцирующим факторам относятся генетическая предрасположенность, ожирение и регулярные стрессы.
Симптомы:
- боли и чувство сдавливания в голове;
- бессонница;
- тахикардия;
- шум в ушах, пятна перед глазами;
- повышенное артериальное давление (АД);
- раздражительность;
- головокружение;
- носовые кровотечения.
Без адекватного лечения страдают мозг, почки, сердце и капилляры. Это может привести к серьезным осложнениям, таким как почечная недостаточность, инсульт, инфаркт и даже к смерти пациента.
Доброкачественная форма заболевания развивается медленно. На ранних стадиях давление повышается эпизодически и не вызывает беспокойства. Чаще всего доброкачественная гипертония выявляется во время диспансерных осмотров.
Злокачественная форма заболевания особенно опасна. Она трудно поддается лечению и может привести к угрозе жизни.
I11 – патологии, связанные с гипертензивной болезнью сердца
Сюда относятся:
- I11.0 – застойная сердечная недостаточность;
- I11.9 – поражение сердца без застойной сердечной недостаточности.
Рискуют заболеть люди среднего и пожилого возраста. Заболевание сопровождается признаками первичной гипертензии, в основном сердечными симптомами: болями, одышкой и стенокардией.
I12 – гипертония, поражающая преимущественно почки
МКБ выделяет два вида гипертонической болезни:
- I12.0 – в сочетании с функциональной недостаточностью почек;
- I12.9 – без функциональных почечных нарушений.
Высокое артериальное давление приводит к изменениям в мелких почечных сосудах. Это может вызвать первичный нефросклероз, который провоцирует следующие патологические процессы:
- фиброз;
- деформацию мелких артерий (утрата эластичности, утолщение стенок);
- ухудшение работы почечных клубочков и атрофию канальцев.
Яркие признаки поражения почек при гипертензии отсутствуют. Для установления дисфункции необходимы специальные обследования.
К ним относятся:
- УЗИ;
- анализ мочи (альбуминурия более 300 мг/сутки указывает на серьезные проблемы);
- анализ крови;
- изучение скорости клубочковой фильтрации (тревожный симптом – показатель > 60 мл/мин/1,73 м²).
При выявлении таких нарушений следует сократить потребление соли. Если это не помогает, назначают медикаменты, защищающие ткани почек от деформации. К ним относятся ингибиторы АПФ и антагонисты ангиотензина II.
I13 – гипертоническое заболевание, преимущественно повреждающее сердце и почки
Объединяет сбои в работе почек и сердца, включая признаки органической или функциональной недостаточности этих органов.
Включает:
- I13.0 – гипертензивный процесс с недостаточной функцией сердца;
- I13.1 – процесс с недостаточной почечной функцией;
- I13.2 – заболевание с почечной и сердечной недостаточностью;
- I13.9 – неуточненная гипертензия.
I15 – вторичная (или симптоматическая) гипертензия
Сюда относят:
- 0 – повышение АД из-за недостаточного кровоснабжения почек;
- 1 – в сравнении с другими почечными заболеваниями;
- 2 – вторичная по отношению к эндокринным недугам;
- 8 – иные причины;
- 9 – неуточненные.
Этот вид заболевания составляет около 5% всех случаев гипертонии. Его вызывают болезни органов, регулирующих артериальное давление. Изменения в этих органах приводят к фиксации на тонометре слишком высоких значений давления.
Симптомы вторичной гипертензии:
- быстрое развитие болезни;
- отсутствие эффекта от назначения двух и более препаратов;
- пациенты, как правило, молодого возраста;
- отсутствие случаев гипертонии у родственников;
- ухудшение состояния, несмотря на медикаментозную терапию.
Установлено, что около 70 различных заболеваний могут провоцировать повышение АД.
К ним относятся:
- болезни эндокринной системы (гипертиреоз или гипотиреоз, сахарный диабет);
- патологии почек (воспалительные процессы, опухоли, мочекаменная болезнь, поликистоз, трансплантация, болезни соединительной ткани и др.);
- заболевания надпочечников (феохромоцитома, синдром Кона, болезнь Иценко-Кушинга);
- сердечно-сосудистые нарушения (воспаление аорты);
- неврологические патологии (травмы головы, воспалительные процессы в мозге).
Вторичное повышенное давление, которое трудно стабилизировать, может быть вызвано приемом некоторых препаратов, например, гормональных контрацептивов, противовоспалительных средств или ингибиторов МАО в сочетании с эфедрином.
I60–I69 – недуг с вовлечением мозговых сосудов
Артериальная гипертония этого типа в МКБ-10 относится к рубрике «Повреждения головного мозга». У нее нет конкретного кода, так как она может сопровождать любое мозговое нарушение.
Без лечения повышенное артериальное давление изменяет структуру кровеносных сосудов мозга. В мелких венах и артериях развивается склероз, что приводит к сосудистым закупоркам или разрывам с мозговым кровоизлиянием. Деформации происходят как в мелких, так и в крупных сосудах, что может привести к инсульту. Длительное ухудшение кровотока также вызывает недостаток питательных веществ, что приводит к психическим нарушениям.
I27.0 – первичная легочная гипертония
Редко встречающееся заболевание с неустановленными причинами, обычно развивающееся к 30-летнему возрасту.
Признаки:
- Показатели артериального давления в легких: <25 мм рт. ст. в состоянии покоя и <30 мм рт. ст. при физической нагрузке;
- Боль в грудной области, не поддающаяся лечению антиангинальными средствами (нитратами);
- Сбои в работе сердца, обмороки;
- Сухой кашель при физической активности;
- Кровянистые выделения при кашле;
- Одышка, особенно при нагрузках.
P29.2 – неонатальная гипертония
Болезнь у новорожденного проявляется недостаточностью сердечной функции, увеличением размеров печени, синюшностью кожи и судорогами. В тяжелых случаях возможен отек мозга.
Основной причиной обычно является аортальное сужение или тромб в почечной артерии. К другим причинам относятся:
- употребление матерью наркотиков;
- поликистоз почек;
- болезнь Иценко-Кушинга;
- воспалительные или онкологические заболевания;
- прием беременной глюкокортикостероидов, теофиллина и других препаратов.
I20–I25 – гипертония, поражающая коронарные сосуды
Коронарные артерии становятся мишенью при гипертонии. Эти сосуды питают миокард. Под воздействием повышенного давления их просвет сужается, что увеличивает риск инфаркта.
О10 – имевшаяся раньше гипертония, сопровождающая беременность, роды и послеродовой период
О10.0–О10.9 по МКБ-10 включает все виды гипертонии.
О11 – возникшая ранее гипертензия, к которой присоединилась протеинурия
Относится к случаям, если диагноз был поставлен до зачатия ребенка и наблюдался в течение минимум 1,5 месяца после его рождения.
О13 – спровоцированная беременностью гипертония (без протеинурии)
В этот раздел входят:
- гипертензия, возникшая во время беременности (БДУ);
- легкая степень преэклампсии.
О14 – гипертензия у беременных, сопровождаемая выраженной протеинурией
В этой рубрике объединены:
- О14.0 – преэклампсия средней степени;
- О14.1 – тяжелая преэклампсия;
- О14.9 – преэклампсия неуточненного характера.
Преэклампсия обычно возникает после пятого месяца беременности. Характерные симптомы включают сильную отечность и высокое содержание белка в моче (0,3 г/л и выше). Это серьезное состояние требует постоянного наблюдения врача.
О15 – эклампсия
Этот вид артериальной гипертонии по МКБ-10 включает следующие состояния:
- О15.0 – наблюдаемая при беременности;
- О15.1 – возникшая в процессе родов;
- О15.2 – появившаяся сразу после родов;
- О15.9 – не уточненная по срокам патология.
О16 – эклампсия у матери неуточненная
Давление достигло критических уровней, что угрожает жизни матери и плода. Возможные причины:
- наследственная предрасположенность;
- инфекционные заболевания;
- тромбофилия.
Симптомы:
- синюшность слизистых и кожи;
- хрипы;
- судороги, начинающиеся с лицевых мышц;
- потеря сознания;
- эклампсическая кома.
Норма артериального давления у взрослых: таблица по возрастам
Артериальное давление — это изменчивый параметр, который может колебаться под воздействием различных факторов: плохой погоды, стресса, усталости, физической активности и других.
Незначительные колебания давления обычно не представляют опасности и часто проходят незаметно. Однако стойкое повышение артериального давления может значительно ухудшить самочувствие и привести к серьезным осложнениям.
Чтобы понять, что такое нормальное артериальное давление, что означают его показатели и какое давление считается повышенным, не требуется медицинское образование — достаточно интереса к теме.
Кровяное давление человека
Нормой для взрослого человека считается давление 120/80. Однако эта величина не может быть фиксированной, так как на артериальное давление влияют множество факторов, включая физическую активность.
Особенности артериального давления:
- Каждый человек уникален, и его показатели могут немного отклоняться от нормы.
- Современная медицина отказалась от устаревших формул расчета АД, учитывающих пол, вес, рост и возраст, но иногда все же ссылается на них.
Например, для худых женщин в возрасте 20-30 лет нормой считается давление 110/70. Отклонение на 20 мм рт. ст. может ухудшить их самочувствие. Для спортивных мужчин в той же возрастной группе нормой является давление 130/80.
При измерении давления фиксируются следующие показатели:
- Систолическое (верхнее) давление — регистрируется в момент максимального сокращения сердца.
- Диастолическое (нижнее) давление — фиксируется во время расслабления сердца.
- Пульсовое давление — разница между систолическим и диастолическим давлением (норма составляет 20-30 мм).
Почему важны нормальные показатели? Давление в пределах нормы обеспечивает полноценную работу организма и снижает риск сердечно-сосудистых заболеваний.
Кроме кровяного давления, существуют и другие виды давления:
- Внутрисердечное
- Венозное
- Капиллярное
Измерение этих видов давления вызывает сложности, поэтому в большинстве случаев, за исключением хирургических вмешательств, используется метод Короткова для измерения кровяного давления.
Артериальное давление, нормы по возрастам
Нормой для взрослых в возрасте 20-40 лет считается давление 120/80, согласно медицинской литературе. У молодых людей от 16 до 20 лет показатели могут быть немного ниже. Существует понятие рабочего давления:
- Обычно оно не соответствует норме, но при этом человек чувствует себя хорошо и не жалуется.
- Рабочее давление чаще наблюдается у людей старше 60 лет с диагнозом гипертоническая болезнь.
Диагноз артериальной гипертензии ставится при показателях выше 140/90 у людей в возрасте 20-40 лет. Многие пожилые люди старше 60 лет могут чувствовать себя хорошо при давлении 150/80, и в таких случаях снижать давление не следует. С возрастом развивается атеросклероз сосудов, и для полноценного кровообращения необходимо более высокое давление.
Например, молодые гипотоники в возрасте 20-30 лет могут жить с давлением 95/60. Если у них установится идеальное давление 120/80, это может вызвать симптомы гипертонического криза. Нормы артериального давления по возрастам:
- До 20 лет: мужчины 122/79, женщины 116/72.
- До 30 лет: мужчины 126/79, женщины 120/75.
- 30-40 лет: мужчины 129/81, женщины 127/80.
- 40-50 лет: мужчины 135/83, женщины 137/84.
- 50-60 лет: мужчины 142/85, женщины 144/85.
- 70 лет: мужчины 142/80, женщины 159/85.
Таблица показывает, что до 30-40 лет у женщин давление ниже, чем у мужчин, а начиная с 40 лет, показатели у женщин становятся выше.
Однако это усредненные данные, и на давление влияют множество факторов. Резким скачкам давления подвержены как молодые люди, так и пожилые.
По медицинской статистике, мужчины старше 40 лет, курящие, с избыточным весом и диабетом в анамнезе, находятся в группе риска. Для них необходим постоянный контроль давления.
При давлении 280/140 возникает гипертонический криз, который требует немедленной помощи. В этом случае следует вызвать скорую и попытаться снизить давление до ее приезда.
Измерять давление можно не только на руках, но и на ногах. Обычно разница между показателями на руках и ногах не превышает 20 мм рт. ст. Если разница больше, это повод для беспокойства.
Артериальное давление у детей и подростков
Параметры артериального давления (АД) у детей отличаются от взрослых. Кровяное давление начинает расти с рождения, затем его увеличение замедляется, с некоторыми скачками в подростковом возрасте, после чего оно стабилизируется на уровне взрослого человека.
Сосуды новорожденного эластичны, их просвет широкий, а сеть капилляров развита, поэтому нормальное давление для новорожденного составляет 60/40 мм рт. ст. По мере роста ребенка АД повышается к году и достигает 90(100)/40(60) мм рт. ст.
В последнее время артериальная гипертензия диагностируется у детей и подростков. Основные причины этого:
- Подверженность повышенному давлению в период перестройки организма.
- Пубертатный период, когда человек уже не ребенок, но еще не взрослый.
В этом возрасте резкие перепады давления могут быть связаны с неустойчивостью нервной системы. Патологические отклонения от нормы должны быть замечены и устранены вовремя — это задача родителей.
Наиболее распространенные причины повышенного АД у детей и подростков:
- Лишний вес.
- Страхи и переживания, которые ребенок не обсуждает с родителями.
- Недостаток физических нагрузок, так как многие дети увлечены компьютерными играми и двигаются только на уроках физкультуры.
- Недостаток времени на свежем воздухе, что приводит к кислородному голоданию тканей.
- Злоупотребление жирной пищей, фаст-фудом, чипсами и сладкими газировками.
- Эндокринные нарушения.
- Патологии почек.
Все эти факторы негативно влияют на организм подростка, увеличивая напряжение сосудов и нагрузку на сердце, особенно на его левый отдел.
Если не предпринять меры, подросток может встретить совершеннолетие с диагнозом артериальная гипертензия или нейроциркуляторная дистония.
Как узнать свое АД?
Каждый человек должен знать свои параметры нормального давления, чтобы избежать серьезных проблем в будущем. Но как узнать, какое артериальное давление (АД) у вас?
На первый взгляд, измерение давления кажется простым: нужно надеть манжету, накачать воздух, медленно выпустить его и зафиксировать данные. Однако большинство людей, измеряя давление самостоятельно, совершают ошибки и получают неверные результаты.
Чтобы получить точные данные, следуйте этим правилам:
- За полчаса до измерения необходимо находиться в спокойном состоянии.
- Не курите за полчаса до измерения.
- Измерения сразу после еды могут дать завышенные результаты.
- Лучше всего сидеть на стуле, опираясь спиной на спинку.
- Рука с манжетой должна находиться на уровне груди.
- Полный мочевой пузырь может увеличить АД на 7-9 мм рт. ст.
- Во время измерения нельзя двигаться, жестикулировать или разговаривать.
Измеряйте АД на обеих руках. Если разница между показателями слишком велика, это может быть признаком проблемы, и стоит обратиться к кардиологу. Подробности о правильном измерении давления можно найти на нашем сайте.
Поэтапное измерение АД механическим тонометром:
- Наденьте манжету на 3-4 см выше локтевой ямки.
- Приложите стетоскоп к внутреннему сгибу локтя и вставьте в уши. Вы должны услышать удары пульса.
- Накачайте воздух до 200-220 мм рт. ст., затем медленно спускайте его, ориентируясь на показания тонометра. Прислушивайтесь к ударам пульса.
- Когда услышите первый удар, зафиксируйте верхнее АД.
- Когда удары исчезнут, запишите нижнее АД.
Чтобы узнать пульсовое давление, вычтите нижнее значение из верхнего.
Нюансы измерения АД
Ученые установили, что при измерении давления по методу Короткова показатели могут отличаться на 10% от реального значения. Эта погрешность компенсируется простотой и доступностью процедуры. Обычно одно измерение не ограничивается, что позволяет свести ошибку к минимуму.
Показатели давления зависят от комплекции человека:
- У худых людей артериальное давление (АД) обычно ниже.
- У людей с плотным телосложением АД, как правило, выше. Разницу можно уменьшить, используя манжету шириной более 130 мм.
- Существуют также диагнозы, такие как ожирение 3-4 степени, которые затрудняют измерения на руке.
- В таких случаях рекомендуется измерять давление на ноге с помощью специальной манжеты.
Врач может получить ложные замеры из-за «синдрома белых халатов», когда пациент слишком волнуется на приеме. В результате тонометр показывает завышенные значения.
Для точной диагностики доктор может назначить суточное мониторирование. Пациенту надевают манжету на плечо, которая подключается к устройству, фиксирующему показатели АД через определенные промежутки времени.
Если давление регулярно повышается, необходимо обратиться к лечащему врачу. На ранних стадиях заболевания достаточно изменить образ жизни, чтобы нормализовать давление. О нормальных и повышенных значениях давления можно узнать из видео в этой статье.
Источник: insult.lechenie-gipertoniya.ru