Лечение повышенного холестерина лекарствами
Лечение повышенного холестерина имеет свои особенности, так как высокий уровень холестерина не проявляется симптомами. Единственный способ его выявления — анализ крови.
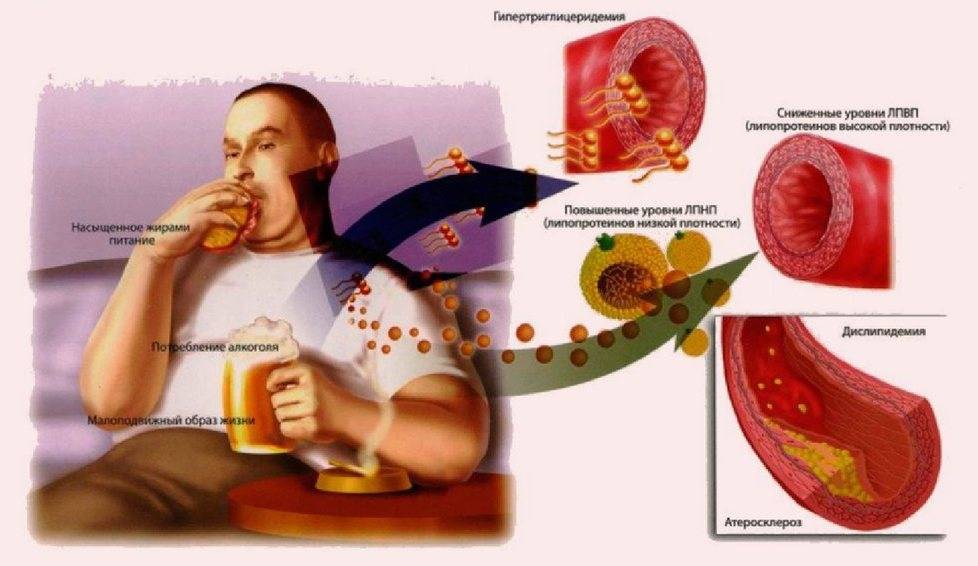
Избыточное содержание липопротеинов в плазме крови приводит к образованию жировых отложений в сосудах. Эти отложения могут снижать кровоток, что мешает сердцу и мозгу получать достаточное количество кислорода.
Гиперхолестеринемия может быть унаследована, но чаще всего возникает из-за нездорового образа жизни. Медикаментозная терапия направлена на снижение уровня холестерина ЛПНП (липопротеинов низкой плотности), которые переносят холестерин из печени в клетки. Излишки липидов, не используемые клетками, подвергаются окислению и повреждают сосуды. Также существуют липопротеины с очень низкой плотностью (ЛПОНП), содержащие триглицериды. Повышенный уровень триглицеридов приводит к гипертриглицеридемии, что также вредно для сосудов.
Лечение повышенного холестерина включает гиполипидемические препараты, снижающие его уровень в крови.
Гемфиброзил (торговые названия: Гевилон, Гиполиксан, Лопид, Нормолип) — производное фиброевой кислоты, выпускается в таблетках по 450 мг и капсулах по 300 мг. Рекомендуемая дозировка — по одной таблетке или капсуле дважды в день за полчаса до еды. Противопоказания: заболевания желчного пузыря и беременность. Возможные побочные эффекты: тошнота, диарея, боли в желудке, снижение уровня лейкоцитов. Аналоги: Клофибрат и Фенофибрат (Трайкор).
Никотиновая кислота (ниацин, витамин В3) также снижает уровень ЛПНП. Рекомендуется принимать 2-6 г в день после еды в три приема. Чтобы избежать жировой дистрофии печени, следует одновременно принимать метионин. Возможные побочные эффекты: головная боль, покраснение лица, тошнота, снижение артериального давления, повышение уровня мочевой кислоты.
Лечение повышенного холестерина ЛПНП включает препараты, связывающие желчные кислоты в кишечнике, что заставляет печень использовать накопленный холестерин. Эти средства относятся к группе секвестрантов желчных кислот. Холестирамин (торговые названия: Колестирамин, Квестран, Холестан) обычно назначается по 4 г дважды в день, максимальная суточная доза — 16 г. Прием может вызывать диспептические симптомы.
Статины (Аторвастатин, Флувастатин, Правастатин, Розувастатин, Симвастатин) снижают уровень ЛПНП, уменьшая выработку холестерина в печени. Например, Розувастатин назначают по 5-10 мг в сутки. Противопоказания: активные заболевания печени, дисфункция почек. Применение статинов требует постоянного контроля состояния печени.
Эзетимиб (Эзетрол) — средство второй линии для снижения всасывания холестерина в тонком кишечнике, назначается по 10 мг один раз в сутки. Возможные побочные эффекты: головная боль, тошнота, нарушения работы кишечника, боль в животе. Противопоказан при серьезных заболеваниях печени и во время беременности.
Лечение повышенного холестерина народными средствами
Самым простым средством для лечения повышенного холестерина является зеленый чай, богатый катехинами — эпигаллокатехингаллатом (ЭГКГ), эпикатехином (ЭК) и галлокатехином (ГК).
Эти вещества, производные галловой кислоты, обладают мощными антиоксидантными свойствами. Они снижают уровень малонового диальдегида (продукта перекисного окисления липидов), малонового-модифицированных ЛПНП, триглицеридов и общего холестерина. Кроме того, катехины сдерживают накопление жира в печени и ингибируют фермент скваленэпоксидазу, который участвует в синтезе холестерина из белка ацетат-CoA-трансферазы и сквалена. Регулярное употребление зеленого чая (не пакетированного, а заваренного из классической заварки) поможет при повышенном холестерине.
Отвары ромашки аптечной, корня лопуха большого, семян фенхеля, травы очанки лекарственной, хвоща полевого, коровяка высокого, листьев крапивы двудомной, одуванчика, малины садовой, листьев и цветков мяты перечной и клевера красного, а также плодов шиповника (богатого витамином С) могут помочь при гиперхолестеринемии благодаря высокому содержанию ниацина.
Иван-чай (кипрей узколистный) способствует снижению всасывания экзогенного холестерина в кишечнике благодаря содержанию растительного стерола бета-ситостерина. Сухую траву кипрея нужно заваривать как чай и пить не менее одного стакана ежедневно в течение трех недель. После 7-дневного перерыва курс можно повторить.
Фитостеролы, снижающие уровень ЛПНП, также содержатся в облепиховом и кукурузном масле, которые рекомендуется употреблять по одной чайной или десертной ложке в день.
Лечение повышенного холестерина диетой
Лечение повышенного холестерина с помощью диеты подразумевает здоровое питание. 70% рациона должны составлять зерновые, овощи и фрукты, а оставшаяся треть — мясные и молочные продукты.
Хотя этот путь к снижению уровня холестерина длителен, он единственно правильный: чем меньше холестерина в пище, тем ниже его содержание в крови. Необходимо полностью исключить говяжий и бараний жир, а также жирное мясо. Употребление цельного молока, сливок, сметаны и сливочного масла следует максимально ограничить. В течение недели не рекомендуется есть более трех куриных яиц.
В рацион стоит включить:
- незаменимые полиненасыщенные жирные кислоты (омега-3 и омега-6), содержащиеся в жирной и полужирной морской рыбе, рыбьем жире, семенах льна и льняном масле, подсолнечном масле, грецких орехах и миндале;
- клетчатку (хлеб с отрубями, цельные злаки, бобовые, овощи, фрукты, пряные травы);
- пектиновые вещества (в яблоках, айве, грушах, сливах, цитрусовых, тыкве, свекле, моркови, баклажанах, сладком перце);
- витамин РР (в говяжьей печени, твердых сырах, яйцах, пекарских дрожжах, брокколи, моркови, помидорах, финиках).
Рекомендуется питаться 4-5 раз в день небольшими порциями и употреблять 1,5-1,8 литра воды в сутки (не минеральной).
Сочетание всех этих методов сделает лечение повышенного холестерина более эффективным, предотвращая задержку жира в крови и его оседание в сосудах.
Холестерин: мифы и реальность
Большинство людей воспринимают холестерин как жир, но на самом деле это природный спирт. В замороженном виде он выглядит как кристаллы соли. Это жирорастворимое органическое вещество накапливается в клетках органов и систем.
Холестерин необходим организму, так как мембраны клеток состоят из него. Поэтому независимо от питания организм будет вырабатывать холестерин для создания новых клеток и восстановления мембран старых.
Основная функция холестерина — изоляция нервных тканей и защита клеточных мембран. Он также способствует выработке гормонов надпочечников и половых желез. 80% холестерина вырабатывается организмом, а оставшаяся часть поступает с пищей.
Существует два типа холестерина, известные как «хороший» и «плохой». Само вещество однородно и нейтрально, а его полезность зависит от того, на чем он транспортируется и с какими липопротеинами взаимодействует. В организме содержится около 200 г холестерина, преимущественно в нервных тканях и головном мозге.
«Хороший» холестерин представлен липопротеинами высокой плотности, которые предотвращают загрязнение сосудов. «Плохой» холестерин — это липопротеиды низкой плотности, которые могут оседать в сосудах и вызывать проблемы со здоровьем.
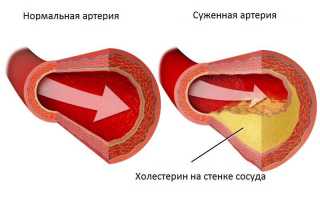
Существуют также липопротеиды очень низкой плотности. Повышенный уровень «плохого» холестерина в крови означает, что образовавшаяся бляшка не исчезает сама по себе. Она забивает артерии, препятствуя кровотоку и поступлению кислорода к внутренним органам.
Постепенно просвет сосудов сужается, и атеросклероз может диагностироваться даже у молодых людей. Наибольшую угрозу жизни представляет бляшка, превращающаяся в кальциевую массу и закупоривающая сосуды на 75%. Эти проблемы вызывает только «плохой» холестерин, хотя его негативные свойства часто приписывают холестерину в целом.
Зачем нам нужен холестерин
Если холестерин в норме, он оказывает на организм положительное влияние. Он не только образует оболочку клетки, защищая её от агрессивной среды, но и выполняет множество других функций:
- Фильтрует молекулы, позволяя проходить только необходимым.
- Контролирует уровень кристаллизации углерода.
- Стимулирует выработку желчных кислот.
- Способствует синтезу витамина D с помощью солнечной энергии, что важно для здоровья кожи.
- Оптимальный уровень холестерина улучшает метаболизм и усвоение жирорастворимых витаминов.
- Входит в состав миелиновой оболочки, покрывающей нервные окончания.
- Нормализует гормональный фон (в тестостероне содержится 50% холестерина).
- Поддерживает целостность клеточных мембран.
- Защищает эритроциты от гемолитических токсинов.
- Помогает печени синтезировать жирные кислоты для переработки жиров.
- Активирует серотониновые рецепторы, что способствует устранению депрессии.
Причины роста «плохого» холестерина – кто в группе риска?
Основной причиной накопления избыточного холестерина является несбалансированное питание, при котором в организм поступает избыток жиров. К ним относятся маргарин, майонез, сливочное масло, жирное мясо, крабы, креветки, сдобная выпечка и кисломолочные продукты с высоким содержанием жира.
Интересно, что уровень холестерина в свином сале ниже, чем в сливочном масле. По рекомендациям диетологов, на 1 кг массы тела следует употреблять 1 г жира в день.
Факторы, способствующие повышению «вредного» холестерина:
- Злоупотребление алкоголем и курением, негативно влияющими на печень, где синтезируется холестерин;
- Сердечные заболевания, такие как инфаркт и стенокардия;
- Сахарный диабет, при котором высокий уровень глюкозы в крови способствует выработке «плохого» холестерина;
- Почечная недостаточность;
- Внепеченочная желтуха;
- Гепатит и цирроз печени;
- Беременность;
- Нехватка гормона роста;
- Неконтролируемое употребление лекарств, нарушающих обмен веществ;
- Частые стрессовые ситуации, увеличивающие уровень кортизола, который разрушает белковую ткань и повышает уровень глюкозы в крови;
- Избыточная масса тела.
В группе риска находятся мужчины с избыточным весом, особенно с большим животом. Жир вокруг внутренних органов нарушает их работу, повышает внутрибрюшное давление и негативно влияет на функцию печени, синтезирующей холестерин. Также в группу риска входят женщины в период менопаузы, у которых снижается уровень половых гормонов.
Любители обезжиренных диет также подвержены риску. Холестерин необходим даже худеющим, так как при недостатке его в пище организм начинает вырабатывать его больше.
У узников концлагерей уровень холестерина в крови оставался высоким из-за постоянного стресса и недостатка жиров в рационе.
На выработку холестерина влияют и другие факторы: гормональные препараты, оральные контрацептивы, диуретики и β-блокаторы. Возраст также является фактором риска, так как с возрастом нормальное функционирование организма усложняется.
Считается, что у женщин старше 50 лет и мужчин старше 35 лет уровень холестерина часто повышен. Что делать? Смотрите видео с мнением эксперта о факторах риска повышения уровня холестерина и мерах профилактики.
Норма холестерина в крови
У здоровых людей уровень «полезного» холестерина не должен превышать 1,0 ммоль/л. Его недостаток может вызвать дополнительные проблемы для организма.
У гипертоников и диабетиков этот показатель должен быть ниже 2 ммоль/л. Превышение нормы может способствовать развитию атеросклероза. Для общего холестерина верхний предел составляет 5,2 ммоль/л.
Важно также учитывать качественный состав холестерина, включая пропорции его фракций: ЛПНП, ЛПВП и ТГ. У здоровых людей уровень атерогенного холестерина (ЛПНП) колеблется от 100 до 130 мг/л, а у гипертоников — от 70 до 90 мг/л.
Самый доступный способ определения уровня всех видов холестерина — анализ крови, известный как «липидный профиль», который можно сделать в любой поликлинике.
Здоровым людям старше 35 лет рекомендуется контролировать свои показатели не реже одного раза в 2 года. Пациенты из группы риска и те, у кого в семье есть случаи сосудистых заболеваний, должны проходить обследование ежегодно.
При показателях ниже 3,5 ммоль/л также рекомендуется обратиться к врачу. Подробности можно узнать в программе «Качество жизни: о самом главном».
Симптомы высокого холестерина
Медики называют холестерин «нежным ласковым убийцей», потому что желание полакомиться пирожным или ветчиной не вызывает болевых ощущений, как, например, больной зуб. Накопление вредного вещества часто происходит бессимптомно.
На повышенный уровень холестерина в крови могут указывать следующие неспецифичные признаки:
- Сердечные заболевания, такие как ишемическая болезнь, возникающая из-за сужения коронарных артерий;
- Образование сгустков при значительном кровотечении;
- Боли в груди и суставах;
- Жировые гранулемы — воспаление кожи;
- Желтые жировые пятна под глазами и маленькие жировички в уголках глаз;
- Боль и тяжесть в ногах даже при незначительных нагрузках.
Это лишь основные признаки, при появлении которых следует пройти обследование. Симптомы болезни часто проявляются только тогда, когда уровень холестерина уже достиг критических значений.
В чем опасность высокого холестерина
Высокая концентрация холестерина на протяжении длительного времени приводит к серьезным заболеваниям:
- Коронарные болезни сердца из-за недостатка кислорода в крови;
- Тромбоз сосудов;
- Мозговой инсульт;
- Инфаркт миокарда;
- Ишемическая болезнь сердца (ИБС);
- Почечная и печеночная недостаточность;
- Болезнь Альцгеймера.
Избыточный холестерин также способствует развитию гипертонии. Поражение стенок сосудов может привести к заболеваниям ног, таким как варикоз и тромбофлебит.
Сахарный диабет часто сопровождается дислипидемией — изменением соотношения липопротеидов. Это увеличивает риск сердечно-сосудистых заболеваний у диабетиков.
О высоком уровне холестерина пациенты обычно узнают только после возникновения осложнений, таких как ИБС, инфаркт или инсульт. У мужчин строгая диета с низким содержанием холестерина может снизить половую активность, а у женщин возможна аменорея.
Таким образом, повышенный холестерин значительно увеличивает риск серьезных сосудистых заболеваний и может угрожать жизни, поэтому важно избегать его резких колебаний.
10 простых правил для поддержания холестерина в норме
Атеросклероз на ранних стадиях можно приостановить, и правильное питание играет в этом важную роль. При повышенном уровне холестерина врач даст рекомендации по коррекции рациона, прежде чем назначить лекарства.
- Растительные масла (льняное, подсолнечное, оливковое, кукурузное) с полиненасыщенными жирными кислотами в небольших количествах (до 30 г в день) способствуют синтезу липопротеидов высокой плотности. Избыток масла может сгущать кровь.
- Нежирные сорта мяса и яйца. Ранее яйца считались вредными из-за высокого содержания холестерина, но они также содержат вещества, помогающие его растворению. Рекомендуется не более одного яйца в день, особенно в полужидком виде, так как желток является хорошим желчегонным средством.
- Мед, капуста и тертая морковь также полезны. Важно увеличить потребление клетчатки и пищевых волокон, содержащихся в овощах и фруктах, которые выводят до 15% холестерина из кишечника. Рекомендуемая норма — около 400 г овощей в день. Консервы следует избегать из-за низкого содержания клетчатки.
- Цельнозерновые крупы богаты магнием, который помогает нормализовать уровень полезного холестерина.
- Рыбий жир из северных рыб, богатый омега-3 жирными кислотами, улучшает кровоток и способствует выработке липопротеидов высокой плотности. Рыбу следует употреблять 2-3 раза в неделю. Полезны морская капуста, печень трески, окунь и креветки, содержащие йод, который снижает «плохой» холестерин.
- Фисташки (20-30 г в день) значительно снижают уровень холестерина. Миндаль и грецкие орехи также полезны благодаря содержанию полезных кислот. Их можно добавлять в салаты, творог и каши.
- Клюква, чай, перец, малина, черника и вишня содержат марганец, который помогает снизить уровень холестерина. Чернику лучше употреблять свежей, а вишню можно использовать после термической обработки.
- Грибы содержат клетчатку и статин, который блокирует выработку липопротеинов низкой плотности. Однако грибы могут быть тяжелыми для желудка, поэтому важно соблюдать умеренность.
- Фасоль эффективно абсорбирует и выводит излишки холестерина. Достаточно 200 г бобовых в день (в отварном виде). Полезны также артишоки и их экстракты.
- Цитрусовые, содержащие пектины, связывают «плохой» холестерин в ЖКТ. Грейпфрут следует есть с белой пленкой, а печеные яблоки также богаты пектином.
Особенности питания
При высоком холестерине изменение питания на всю жизнь — ключевой фактор в борьбе с этим нарушением. Основной принцип здорового питания — содержание жиров не должно превышать 30%.
Преимущественно это должны быть ненасыщенные жиры, содержащиеся в рыбе и орехах. Соблюдая эти рекомендации, можно снизить уровень «плохого» холестерина и повысить уровень «хорошего».
Здоровое питание исключает транс-жиры, из которых производят маргарин и спред. Эти молекулы также встречаются в кондитерских изделиях на их основе.
Печень является хорошим источником витамина А, но содержит много холестерина, как и рыбная икра. Ограничив эти продукты, можно сократить уровень «плохого» холестерина наполовину. Запрет также распространяется на красное мясо; вместо него рекомендуется нежирная курица.
Варка продуктов, в отличие от обжаривания, снижает уровень холестерина на 20%.
Следует отказаться и от жирных молочных продуктов, таких как сливки. Бокал сухого красного вина, содержащий мало спирта и много антиоксидантов, служит надежной профилактикой атеросклероза.
Мнение врача-терапевта о методах решения проблемы — в этом ролике.
Медикаментозное снижение холестерина
Модификации пищевых привычек недостаточны для нормализации высокого уровня холестерина, поскольку его выработка в основном происходит в печени.
При очень высоких показателях или серьезном сердечно-сосудистом риске врачи рекомендуют пожизненно принимать препараты для снижения холестерина.
Чаще всего назначают статины, которые блокируют синтез холестерина в печени. Однако у них есть множество противопоказаний. Препараты этой группы (Крестор, Липитор, Мевакор), а также средства с никотиновой кислотой (Ниацин) помогают сбалансировать уровень полезного и вредного холестерина.
Если возникают побочные эффекты, назначают Трансверол. Для предотвращения всасывания холестерина в кишечнике используются секвестранты желчных кислот: Квестран и Колестипол. При повышенном холестерине выбор препаратов и схема лечения должны определяться врачом, который также порекомендует витамины: В3, В6, В12, Е и фолиевую кислоту.
Липидный профиль при беременности меняется во 2 и 3 триместре, и содержание липопротеинов может увеличиться в полтора-два раза. Однако такие изменения не должны вызывать беспокойства, так как печень работает для нужд развивающегося плода.
Умеренная гиперхолестеринемия не вызывает сердечной недостаточности.
Если повышение холестерина обнаружено в первом триместре, а во 2-3-м превышает 12 ммоль/л, необходимо скорректировать питание. Врач назначит специальную диету, ограничивающую определенные продукты и методы их приготовления. При высоких показателях требуются повторные анализы.
Если изменения в образе жизни не дают результатов, назначают лекарства. Своевременные обследования значительно снижают риск атеросклероза.
Народные средства
В растительные сборы, замедляющие всасывание холестерина, входят калина, липа, айва, корни одуванчика, баклажаны и кровохлебка. Для замедления синтеза шлаков полезны женьшень и китайский лимонник. Шиповник и фенхель эффективно выводят излишки холестерина из организма.
Эффективен комплексный сбор из корня элеутерококка, ягод шиповника, березовых листьев, корневища лопуха, мяты и сушеницы болотной:
- Соедините компоненты в равных пропорциях (по 15 г каждого);
- Одну столовую ложку смеси залейте 1 литром кипятка;
- Настаивайте под крышкой не менее 5 часов;
- Пейте процеженный настой по 1/3 стакана 3 раза в день.
У жителей высокогорных районов уровень холестерина значительно ниже. Это связано с низким содержанием кислорода в воздухе, что заставляет организм улучшать циркуляцию крови и эластичность сосудов, снижая уровень глюкозы.
В домашних условиях уровень кислорода в крови можно уменьшить, дыша в бумажный пакетик, надувая его и обратно вдыхая тот же воздух.
И последний секрет: радуйтесь больше. Эндорфины, вырабатываемые в такие моменты, способствуют снижению уровня «плохого» холестерина и связанных с ним проблем со здоровьем.
По материалам сайта myholesterin.ru
Источник: yuzhno-sakh.ru
Как сдать анализ крови на холестерин?
Для определения показателей липидограммы используется кровь из вены, взятая утром натощак. Подготовка к анализу включает воздержание от пищи в течение 6-8 часов, избегание физических нагрузок и жирной пищи. Определение общего холестерина проводят по международным методам Абеля или Илька. Фракции определяются методами осаждения и фотометрии, которые трудоемки, но точны и чувствительны.
Автор предупреждает, что нормы могут варьироваться в разных лабораториях. Материал статьи предназначен для справочных целей, и не следует пытаться самостоятельно ставить диагноз или начинать лечение.
Липидограмма – что это? Сегодня определяют концентрацию следующих липопротеинов в крови:
- Общий холестерин
- Липопротеины высокой плотности (ЛПВП или α-холестерин)
- Липопротеины низкой плотности (ЛПНП или бета-холестерин)
- Триглицериды (ТГ)
Совокупность этих показателей (холестерин, ЛПНП, ЛПВП, ТГ) называется липидограмма. Повышение фракции ЛПНП, называемой атерогенной, является важным диагностическим критерием риска развития атеросклероза.
ЛПВП, наоборот, являются антиатерогенной фракцией, так как снижают риск атеросклероза.
Триглицериды — это транспортная форма жиров, и их высокое содержание в крови также увеличивает риск атеросклероза. Все эти показатели используются для диагностики атеросклероза и ишемической болезни сердца (ИБС), а также для определения группы риска и контроля лечения.
Подробнее об ишемической болезни сердца читайте в статье: Стенокардия
«Плохой» и «хороший» холестерин – что это?
Разберем механизм действия фракций холестерина. ЛПНП называют «вредным» холестерином, так как он способствует образованию атеросклеротических бляшек на стенках сосудов, что мешает кровотоку. Эти бляшки деформируют сосуды, сужают их просвет и затрудняют кровоснабжение органов, что может привести к сердечно-сосудистой недостаточности.
ЛПВП, наоборот, считается «хорошим» холестерином, так как он удаляет атеросклеротические бляшки со стенок сосудов. Поэтому важно оценивать фракции холестерина, а не только общий уровень. Общий холестерин складывается из всех фракций. Например, у двух людей уровень холестерина может быть одинаковым — 6 ммоль/л, но у одного из них 4 ммоль/л приходится на ЛПВП, а у другого — на ЛПНП. Человек с высоким уровнем ЛПВП может быть спокоен, в то время как тот, у кого преобладает ЛПНП, должен обратить внимание на свое здоровье. Таким образом, возможна значительная разница при одинаковом уровне общего холестерина.
Об ишемической болезни сердца, инфаркте миокарда читайте в статье: Ишемическая болезнь сердца
Нормы липидограммы — холестерина, ЛПНП, ЛПВП, триглицеридов, коэффициент атерогенности
Рассмотрим показатели липидограммы: общий холестерин, ЛПНП, ЛПВП и ТГ. Повышение уровня холестерина в крови называется гиперхолестеринемия.
Гиперхолестеринемия может возникать из-за несбалансированного питания у здоровых людей, например, при избыточном потреблении жирной пищи, такой как жирное мясо, кокосовое и пальмовое масла. Также она может быть наследственной.
Норма липидов крови
Нормы липидов крови
| Показатель | норма |
| Холестерин общий | 3,1-5,2 ммоль/л |
| ЛПВП (у женщин) | > 1,42 ммоль/л |
| ЛПВП (у мужчин) | > 1,68 ммоль/л |
| ЛПНП | < 3,9 ммоль/л |
| Триглицериды (ТГ) | 0,14-1,82 ммоль/л |
| Коэффициент атерогенности | < 3 |
Коэффициент атерогенности (КА) должен быть менее 3.
Коэффициент атерогенности (КА)
КА отражает соотношение атерогенных и антиатерогенных фракций в крови.
Как рассчитать КА?
Для этого достаточно иметь результаты липидограммы. Нужно разделить разницу между общим холестерином и ЛПВП на значение ЛПВП.
Расшифровка значений коэффициента атерогенности
- Если коэффициент атерогенности (КА) < 3, то содержание антиатерогенных фракций выше, и риск развития атеросклероза минимален.
- Если КА составляет 3-4, то содержание атерогенных фракций выше, что указывает на высокую вероятность развития атеросклероза и ишемической болезни сердца (ИБС).
- Если КА > 5, это свидетельствует о высокой вероятности атеросклероза, что значительно увеличивает риск сосудистых заболеваний сердца, головного мозга, конечностей и почек.
Подробную информацию об атеросклерозе читайте в статье: Атеросклероз
| Параметр | Норма |
|---|---|
| Холестерин | менее 5 ммоль/л |
| Коэффициент атерогенности | менее 3 |
| Холестерин ЛПНП | менее 3 ммоль/л |
| Триглицериды | менее 2 ммоль/л |
| Холестерин ЛПВП | более 1 ммоль/л |
О чем говорят нарушения показателей липидограммы?
Триглицериды
Триглицериды (ТГ) являются факторами риска атеросклероза и ишемической болезни сердца (ИБС). Если уровень ТГ в крови превышает 2,29 ммоль/л, это указывает на наличие атеросклероза или ИБС. При значениях в диапазоне 1,9-2,2 ммоль/л (пограничные значения) процесс развития этих заболеваний уже начался, но они еще не проявились полностью. Увеличение уровня ТГ также наблюдается при сахарном диабете.
ЛПНП
Концентрация ЛПНП выше 4,9 ммоль/л указывает на наличие атеросклероза и ишемической болезни сердца (ИБС). Если уровень ЛПНП находится в диапазоне 4,0-4,9 ммоль/л, это свидетельствует о развитии атеросклероза и ИБС.
ЛПВП
ЛПВП у мужчин менее 1,16 ммоль/л и у женщин менее 0,9 ммоль/л указывают на наличие атеросклероза или ИБС. Если уровень ЛПВП находится в пограничных значениях (0,9-1,40 ммоль/л у женщин и 1,16-1,68 ммоль/л у мужчин), это может свидетельствовать о развитии атеросклероза и ИБС. Повышение уровня ЛПВП указывает на минимальный риск развития ИБС.
Об осложнении атеросклероза — инсульте читайте в статье: Инсульт
Источник: www.polismed.com
Причины повышения холестерина
Вероятность повышения уровня холестерина в организме увеличивается при наличии генетической предрасположенности. У большинства пациентов отмечается, что близкие родственники страдали ишемической болезнью сердца или атеросклерозом.
Риск повышения холестерина также зависит от возраста. Основные причины включают:
- Неправильный образ жизни и вредные привычки, такие как курение и злоупотребление алкоголем. Многие пациенты часто употребляют фаст-фуд и продукты быстрого приготовления, содержащие большое количество жиров и канцерогенов.
- Системные заболевания, среди которых ключевую роль играют сахарный диабет и ожирение.
- Малоподвижный образ жизни и длительное нахождение в одном положении, что провоцирует застойные процессы в сосудах.
- Частые стрессовые ситуации и депрессивные состояния, которые также способствуют повышению уровня холестерина в крови.
Основные признаки повышенного холестерина
Превышение нормы холестерина в крови определяется при лабораторном исследовании. Отклонение от нормы можно заподозрить по следующим признакам:
- Стенокардия — возникает из-за сужения коронарных сосудов.
- Болезненные ощущения в нижних конечностях, усиливающиеся при нагрузке.
- Разрывы сосудов, проявляющиеся в виде синяков и гематом.
- Наличие тромбов в венах.
- Сердечная недостаточность, развивающаяся из-за разрыва холестериновых бляшек.
- Появление желтых пятен на коже в области глаз.
Повышенный уровень холестерина у мужчин и женщин сам по себе не вызывает симптомов; они появляются на фоне атеросклероза, который является осложнением повышенного холестерина. Поэтому врачи рекомендуют регулярно сдавать анализы для контроля уровня холестерина.
Чем опасен повышенный холестерин
Повышенный уровень холестерина в первую очередь приводит к атеросклерозу. Это заболевание вызывает образование бляшек на стенках сосудов, что нарушает кровообращение. При отрыве бляшки могут попасть в артерии, в том числе в головной мозг. Поэтому важно снизить уровень холестерина. Одним из серьезных последствий его повышения является инсульт. Также могут возникнуть инфаркт или сердечная недостаточность. Без лечения заболевание может привести к летальному исходу.
Особенности повышения холестерина
Уровень холестерина зависит не только от возраста, но и от пола. У мужчин он значительно увеличивается после 35 лет, что связано с распространённостью курения и употребления алкоголя. У женщин превышение нормы чаще наблюдается после климакса или при заболеваниях кишечника и других органов пищеварения. Также уровень холестерина повышается во время беременности.
Превышение нормы холестерина фиксируется и у детей, что может привести к серьёзным проблемам в будущем. Холестерин накапливается на стенках сосудов, и к 13-15 годам могут формироваться бляшки. Родителям с заболеваниями сердечно-сосудистой системы следует внимательно следить за питанием детей и предотвращать избыточный вес.
Профилактика холестерина
В борьбе с повышенным холестерином важна профилактика. Она помогает не только поддерживать уровень холестерина, но и восстанавливать его нормальное количество, необходимое для функционирования организма. Специалисты рекомендуют пациентам среднего возраста и людям из группы риска следовать следующим рекомендациям:
Вести здоровый образ жизни
Основу здоровья составляют правильное питание, физическая активность и отказ от вредных привычек. Пациентам важно соблюдать режим дня. Полноценный сон обеспечивает как физическое, так и моральное здоровье.
Избегать стрессовых ситуаций
Полностью исключить их из жизни невозможно, но минимизировать влияние можно. Для управления эмоциями рекомендуется принимать успокоительные средства на основе натуральных компонентов.
Правильно питаться
Необходимо ограничить потребление жирных блюд и продуктов с высоким содержанием холестерина. Полный отказ от них также может быть вреден.
Больше двигаться
Большинство людей ведет малоподвижный образ жизни, что может привести к повышению уровня вещества. Чтобы предотвратить это, необходимы регулярные и умеренные физические нагрузки.
Отказаться от вредных привычек
Употребление спиртных напитков и курение могут усугубить течение различных заболеваний и способствовать образованию холестериновых бляшек.
Следить за весом
Лишний вес и ожирение являются основными факторами, способствующими повышению уровня холестерина в крови и развитию атеросклероза.
Регулярно посещать лечащего врача
Раз в год необходимо сдавать кровь для определения уровня холестерина. Раннее выявление отклонений от нормы позволит своевременно начать лечение и избежать серьезных последствий.
Пить больше воды
Регулярное употребление воды за 30 минут до еды помогает клеткам насытиться влагой, что может снизить потребность в холестериновой защите и уменьшить выработку холестерина.
Повышенный уровень холестерина часто указывает на нарушения в работе органов. Поэтому, если пациент соблюдает правильное питание и ведет здоровый образ жизни, но уровень холестерина остается высоким, необходимо обратиться к врачу.
Специалисты отмечают, что рост холестерина в крови часто связан с невнимательным отношением к своему здоровью. Чтобы предотвратить повышение показателей и развитие атеросклероза, важно правильно питаться и заниматься физической активностью.
Диета при повышенном холестерине
Диета не является ключевым фактором в регулировании уровня холестерина, поскольку лишь 20% холестерина поступает в организм с пищей. Однако некоторые продукты способствуют его выведению. Для нормализации уровня холестерина рекомендуется исключить:
- майонез;
- маргарин;
- яичный желток;
- печень;
- жирные сорта мяса.
Также стоит избегать молочных продуктов с высоким содержанием жира. Полезны нежирный творог, свежие овощи и фрукты. В рацион следует включить больше растительной пищи, а мясо выбирать постное, например, говядину, курицу или индейку.
Повышенный уровень холестерина опасен для здоровья. При его избытке в сосудах образуются бляшки, которые сужают просвет вен. Чтобы предотвратить атеросклероз, важно следовать рекомендациям врачей и регулярно сдавать анализы крови. При выявлении превышения нормы необходимо соблюдать диету, заниматься физическими упражнениями и принимать назначенные лекарства. Игнорирование терапии может привести к атеросклерозу и стать причиной инфаркта или инсульта.
Источник: www.healthwaters.ru
Функция холестерина в организме
По химическому строению холестерин относится к классу липофильных спиртов. Он необходим организму, так как является частью клеточных мембран и участвует в синтезе:
- гормонов: тестостерона, кортизола, альдостерона, эстрогенов, прогестерона;
- витамина D3;
- желчных кислот.
Около 80% холестерина вырабатывается органами человека, преимущественно печенью, а 20% поступает с пищей.
Холестерин не растворяется в воде, поэтому не может перемещаться в крови самостоятельно. Для этого он связывается с аполипопротеинами, образуя липопротеины.
Существуют два типа липопротеинов: высокоплотные (ЛПВП), которые выводят излишки жира из организма, и низкоплотные (ЛПНП), которые оседают на стенках сосудов и способствуют образованию атеросклеротических бляшек.
Когда говорят о «хороших» липидах, имеют в виду ЛПВП, а о «плохих» — ЛПНП. Общий холестерин — это сумма всех липопротеинов.
Исследование липидного обмена позволяет оценить риск атеросклероза и сердечно-сосудистых заболеваний.
Нормы холестерина в крови различаются для мужчин и женщин (таблица ниже). В медицине существуют регламентированные показатели, рекомендованные Всемирной организацией здравоохранения:
| Значение | Холестерин общий (ммоль/л) | ЛПНП (ммоль/л) | ЛПВП (ммоль/л) | Триглицериды (ммоль/л) |
| нормальный | до 5,0 | до 3,0 | не более 1,0 | менее 1,7 |
| повышенный | 5,0-6,1 | 3,0-3,5 | 1,0-1,3 для мужчин, 1,3-1,5 для женщин | 1,8-2,0 |
| высокий | больше 6,2 | 3,5-3,9 | меньше 1,0 для мужчин, 1,3 для женщин | 2,1-2,4 |
| очень высокий | от 6,5 | выше 4,0 | меньше 0,7 для мужчин, 0,9 для женщин | 2,4 и выше |
Врач ориентируется на нужный диапазон значений, учитывая сопутствующие заболевания. Например, у людей с сахарным диабетом холестерин должен быть не более 5,0 ммоль/л, независимо от возраста, так как превышение этой цифры ухудшает прогноз.
Нормальный показатель холестерина у женщин
В таблице представлена норма холестерина в крови у женщин разного возраста.
| Возраст, лет | Холестерин общий ммоль/л | ЛПНП ммоль/л | |
| 20-25 | 3,0-5,0 | менее 3,0 | более 1,2 |
| 25-30 | 3,0-5,0 | менее 3,0 | более 1,2 |
| 30-35 | 3,0-5,0 | менее 3,0 | более 1,2 |
| 35-40 | 3,0-5,0 | менее 3,0 | более 1,2 |
| 41-45 | 3,0-5,0 | менее 3,0 | более 1,2 |
| 46-50 | 3,0-5,0 | менее 3,0 | более 1,2 |
| 51-55 | 3,0-5,0 | менее 3,0 | более 1,2 |
| 56-60 | 3,0-5,0 | менее 3,0 | более 1,2 |
| 61-65 | 3,0-5,0 | менее 3,0 | более 1,2 |
| 66-70 | 3,0-5,0 | менее 3,0 | более 1,2 |
| Старше 70 | 3,0-5,0 | менее 3,0 | более 1,2 |
Возраст 40 лет является критической точкой, после которой увеличивается риск сердечно-сосудистых заболеваний, связанных с атеросклерозом.
Как видно из таблицы, у женщин старше 50 лет уровень общего холестерина и ЛПНП значительно повышается. Это связано с гормональными изменениями во время менопаузы, которые требуют внимания врачей-эндокринологов. В этом возрасте метаболические процессы замедляются, и организму необходимо больше энергии для переработки липидов.
Норма холестерина в крови у женщин после 50 и после 60 лет
С наступлением менопаузы у женщины изменяется гормональный фон, что снижает защиту организма и увеличивает риск сердечно-сосудистых заболеваний. Поэтому после 50 лет особенно важно контролировать уровень холестерина и его фракций (ЛПНП, ЛПВП, ТГ). Кровь следует сдавать ежегодно в рамках бесплатного диспансерного наблюдения. При выявлении отклонений врач определяет частоту обследований и тактику ведения пациентки. Нормальный уровень холестерина для здорового человека после 50 лет составляет 3,0 — 5,5 ммоль/л. При наличии сопутствующих заболеваний (ИБС, артериальная гипертония, сахарный диабет) этот показатель не должен превышать 5,0 ммоль/л. Для людей, перенесших ишемический инсульт, уровень холестерина должен быть не выше 4,5 ммоль/л.
Нормальный показатель холестерина у мужчин
Норма холестерина в крови у мужчин в зависимости от возраста
| Возраст, лет | Холестерин общий | ЛПНП | ЛПВП |
|---|---|---|---|
| 20-25 | 3,0-5,0 | менее 3,0 | более 1,0 |
| 25-30 | 3,0-5,0 | менее 3,0 | более 1,0 |
| 30-35 | 3,0-5,0 | менее 3,0 | более 1,0 |
| 35-40 | 3,0-5,0 | менее 3,0 | более 1,0 |
| 41-45 | 3,0-5,0 | менее 3,0 | более 1,0 |
| 46-50 | 3,0-5,0 | менее 3,0 | более 1,0 |
| 51-55 | 3,0-5,0 | менее 3,0 | более 1,0 |
| 56-60 | 3,0-5,0 | менее 3,0 | более 1,0 |
| 61-65 | 3,0-5,0 | менее 3,0 | более 1,0 |
| 66-70 | 3,0-5,0 | менее 3,0 | более 1,0 |
| Старше 70 | 3,0-5,0 | менее 3,0 | более 1,0 |
Согласно таблице, норма холестерина у мужчин после 60 лет снижается. Это связано с замедлением метаболизма и регрессом функций организма. У мужчин риск атеросклероза и серьезных состояний, таких как инсульт и инфаркт, изначально выше. Их сердце и сосуды менее защищены половыми гормонами. Кроме того, мужчины чаще подвержены вредным привычкам по сравнению с женщинами.
Нормальный показатель холестерина у детей
| Возраст, лет | Холестерин общий, ммоль/л | ЛПНП, ммоль/л | ЛПВП, ммоль/л |
|---|---|---|---|
| 0-5 | 2,9-5,2 | 1,8-3,7 | 0,9-1,9 |
| 5-10 | 2,8-5,1 | 1,7-3,5 | 1,0-2,3 |
| 10-18 | 3,0-5,1 | 1,5-3,2 | 1,6-2,5 |
Причины повышенного, пониженного холестерина
У женщин и мужчин старше 40 лет повышенный уровень холестерина может быть связан с генетическими нарушениями обмена липидов, однако чаще причина остается неизвестной. К факторам, способствующим повышению холестерина, относятся:
- болезни печени и желчного пузыря;
- курение;
- опухоли поджелудочной железы и предстательной железы;
- подагра;
- хроническая почечная недостаточность;
- эндокринные заболевания (недостаточная выработка соматотропного гормона, сахарный диабет, гипотиреоз).
У женщин повышенный уровень холестерина может возникнуть во время беременности. Это важно учитывать тем, кто планирует забеременеть после 40 лет.
Пониженные значения липидов наблюдаются при:
- голодании и истощении;
- обширных ожогах;
- тяжелых инфекциях;
- сепсисе;
- злокачественных опухолях печени;
- некоторых видах анемий;
- хронических заболеваниях легких;
- ревматоидном артрите;
- гипертиреозе.
Низкий уровень липидов также может быть у вегетарианцев или тех, кто принимает препараты, такие как неомицин, тироксин, кетоконазол, интерферон и эстрогены.
Группы риска повышенного холестерина
Гиперхолестеринемия чаще возникает у людей, которые:
- потребляют много животных жиров;
- ведут малоподвижный образ жизни;
- имеют избыточный вес;
- злоупотребляют алкоголем;
- курят;
- длительно принимают определенные лекарства (андрогены, диуретики, глюкокортикоиды, циклоспорин, амиодарон, леводопу).
Скрининг на уровень холестерина в крови проводят у мужчин старше 40 и женщин старше 50 лет (нормы указаны в таблицах выше). Уровень холестерина — один из факторов, учитываемых при расчете абсолютного сердечно-сосудистого риска.
Высокий и очень высокий абсолютный риск указывает на возможность серьезных сердечно-сосудистых заболеваний в ближайшие годы.
Гиперхолестеринемия особенно опасна для людей с:
- ишемической болезнью сердца (консультация кардиолога);
- атеросклерозом нижних конечностей;
- ожирением;
- предрасположенностью к тромбообразованию;
- хроническими заболеваниями почек;
- гипертонией;
- сахарным диабетом (лечит эндокринолог);
- коллагенозами (например, ревматоидный артрит).
Эти состояния требуют регулярного контроля уровня липидов и медикаментозной коррекции при их повышении.
Что делать, если повышен холестерин, как привести в норму
Даже у молодых людей с 18 лет при профосмотрах и диспансеризации берут кровь на общий холестерин. Если уровень холестерина повышен, врач рекомендует изменить образ жизни. Это может отсрочить развитие атеросклероза и его осложнений.
Для этого необходимо изменить рацион питания, исключив:
- жирное мясо, колбасы, копчености, сало, субпродукты;
- майонез и жирные соусы;
- жирные молочные продукты (сливки, сыры, сметана);
- кондитерские и мучные изделия;
- газированные напитки;
- консервированные продукты и полуфабрикаты;
- алкоголь;
- маргарин.
В ежедневном меню лучше включить:
- овощные салаты с растительным маслом;
- морскую рыбу;
- постное мясо;
- свежие овощи и фрукты;
- каши на воде;
- овощные супы или супы на нежирном бульоне;
- нежирные кисломолочные продукты;
- минеральную воду, несладкие ягодные морсы, свежевыжатые соки;
- хлеб цельнозерновой, ржаной или с отрубями.
Низкая физическая активность негативно влияет на уровень «плохих» липидов. Молодым людям следует заниматься спортом, а пожилым и больным — ходить пешком в умеренном темпе и подниматься по лестнице.
У женщин старше 50 лет, получающих гормонозаместительную терапию из-за климактерического синдрома, уровень холестерина может повышаться. Перед началом приема гормонов им стоит проконсультироваться с терапевтом или кардиологом.
Люди с заболеваниями, повышающими сердечно-сосудистый риск, должны постоянно принимать гиполипидемические препараты, такие как фибраты и статины. Они помогают стабилизировать атеросклеротические бляшки, предотвращая их разрушение. Разрушение бляшки может привести к некрозу сосуда или тромбообразованию, что в свою очередь вызывает инфаркт миокарда или инсульт.
Препараты для снижение холестерина
На сегодняшний день для снижения холестерина используются следующие группы препаратов:
| Группа | Действие | Международное название | Торговое название |
| Статины | Снижают ЛПНП и триглицериды | ||
| Смолы, связывающие желчные кислоты | Уменьшают ЛПНП | ||
| Ингибиторы абсорбции холестерина | Снижают ЛПНП и триглицериды, повышают ЛПВП | «Эзетемиб» | «Зетия» |
| Фибраты | Снижают триглицериды, повышают ЛПВП | ||
| Комбинированные (статин + ингибитор абсорбции холестерина) | Снижают ЛПНП и триглицериды, повышают ЛПВП | «Эзетемиб + Симвастатин» | «Виторин» |
Препараты первой линии — статины. Наиболее известный из них — «Симвастатин». Его применение оправдано для умеренного снижения уровня холестерина. Он недорогой и не способствует образованию новых отложений холестерина, но не уменьшает существующие. Для уменьшения бляшек требуется доза, токсичная для печени.
Наиболее эффективными и безопасными считаются «Розувастатин» и «Аторвастатин». Эти препараты подтверждены практикой миллионов врачей и многочисленными клиническими исследованиями, которые доказали их способность уменьшать объем атеросклеротических бляшек.
Из новых препаратов можно отметить «Ловастатин» и «Правастатин». Они также эффективно борются с проблемой, но имеют ограниченную доказательную базу и меньший опыт использования.
Прием статинов требует регулярного контроля функции печени. Необходимо ежемесячно или раз в два месяца сдавать кровь на печеночные ферменты (АЛТ, АСТ), а также контролировать уровень холестерина и липидный спектр.
Узнайте о норме холестерина в крови из видео:
Задайте вопрос врачу и получите консультацию терапевта онлайн по интересующей вас проблеме в бесплатном или платном режиме.
На нашем сайте СпросиВрача работают более 2000 опытных врачей, готовых помочь вам решить проблемы со здоровьем. Будьте здоровы!
Источник: sprosivracha.com