Находясь в туристической поездке, люди редко думают о первой помощи. Беззаботная обстановка, море и солнце способствуют отдыху и укреплению здоровья. Однако непривычный климат и желание отдохнуть могут представлять риски для здоровья.
Ежегодно происходит множество происшествий с туристами на море, в транспорте и отелях. Несчастный случай может случиться с каждым.
В таких ситуациях важно правильно оценить обстановку, определить повреждения и последовательность действий по оказанию первой помощи.
Сначала нужно переместить пострадавшего в безопасное место, соблюдая меры предосторожности.
Ключевые действия, от которых зависит жизнь пострадавшего, включают остановку сильного кровотечения и восстановление дыхания и кровообращения. Даже небольшая задержка может привести к необратимым последствиям. Уже через 10 минут после остановки сердца восстановить функции центральной нервной системы будет сложно.
Отсутствие сознания и дыхания является основанием для проведения сердечно-легочной реанимации.
Перед началом реанимации необходимо обеспечить проходимость дыхательных путей. Для этого с помощью указательного и среднего пальца, обмотанных салфеткой, удаляются посторонние предметы из полости рта (песок, ил, сгустки крови, рвотные массы и т. д.).
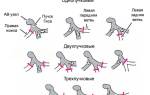
Порядок проведения сердечно-легочной реанимации
Правила определения наличия сознания и самостоятельного дыхания
Для проверки сознания аккуратно потормошите пострадавшего за плечи и спросите: «Что с вами? Нужна помощь?»
Начните с сжатия грудной клетки
- Если человек не дышит нормально, начните выполнять компрессию грудной клетки. Поместите пятку одной руки в центр груди, между сосками. Положите пяту другой руки поверх первой и заблокируйте локти, расположив плечи прямо над руками. Нажимайте на грудную клетку с силой, чтобы сдвинуть ее примерно на 5 см. Сжимайте грудь 30 раз со скоростью не менее 100 раз в минуту (чуть быстрее, чем раз в секунду). Позвольте грудной клетке полностью восстановиться после каждого сжатия.
- В рекомендациях КПП на 2015 год для наблюдателей указано, что неподготовленные свидетели должны выполнять только компрессии (Hands-Only CPR). Свидетели, обученные в CPR, могут выполнять дыхание в цикле из 30 компрессий и двух вдохов, как описано выше.
СЛР у детей
Чтобы использовать AED для детей от восьми лет, необходимо применять специальный педиатрический кабель, который снижает энергию, передаваемую при электрическом шоке.
- При сжатии грудной клетки используется пятка одной руки, а не обе руки, сжимая грудь примерно на 5 см.
- Сжатия должны выполняться со скоростью 100–120 компрессий в минуту: глубина около 4 см для младенцев, около 5 см для детей и не менее 5 см, но не более 6 см для подростков.
- Если спасатели не могут или не хотят делать искусственное дыхание, они должны выполнять только компрессии (Hands-Only CPR).
CPR у младенцев
Ребенок определяется как младенец до одного года. Метод CPR для младенцев имеет свои особенности.
- Вдохи должны быть небольшими — достаточно, чтобы поднять грудную клетку. Для сжатия грудной клетки используются только два пальца, глубина сжатия — около 4 см.
- Остальная последовательность CPR такая же, как и для детей старшего возраста.
- Ручная дефибрилляция предпочтительнее для младенцев, но если доступен только AED, рекомендуется использовать детский AED-кабель.
Источник: extremale.ru
Основные клинические симптомы
Внезапная сердечная смерть
Внезапная сердечная смерть происходит в течение часа после появления первых симптомов заболевания или значительного ухудшения состояния пациента при стабильном хроническом течении болезни. Видимых признаков насильственной смерти нет.
Остановка сердца неуточнённая
Внезапная смерть без предварительных симптомов по неизвестной причине. Видимых признаков насильственной смерти нет.
Клиническая смерть
- Отсутствие сознания (нет рефлекторных ответов на раздражители);
- Отсутствие спонтанного дыхания;
- Отсутствие пульса на сонных артериях;
- ЭКГ: фибрилляция желудочков, асистолия или ЭМД;
- Отсутствие трупных изменений.
Диагностические мероприятия
- Сбор анамнеза одновременно с диагностическими и лечебными мероприятиями.
- Определение отсутствия сознания (реакция на раздражители отсутствует).
- Определение отсутствия спонтанных дыхательных движений.
- Определение отсутствия пульса на сонных артериях.
- Определение отсутствия трупных изменений.
- Регистрация, расшифровка и интерпретация электрокардиограммы.
- Мониторинг электрокардиографических данных.
- Дальнейший осмотр врачом или фельдшером скорой помощи, а также врачом-специалистом выездной бригады, одновременно с лечебными мероприятиями.
Лечебные мероприятия
При клинической смерти на фоне прогрессирования неизлечимых заболеваний (зафиксированных в медицинской документации пациента) или неизлечимых последствий острой травмы, несовместимой с жизнью:
- Реанимационные мероприятия не проводятся.
При клинической смерти в остальных случаях:
- Проводится сердечно-легочная реанимация (СЛР).
Базовая СЛР
-
Убедитесь в безопасности для себя и пациента. При угрозе перенесите пациента в безопасное место.
-
Уложите пациента на спину на ровную, твердую поверхность.
-
Проведите непрямой массаж сердца: 30 компрессий по средней линии тела (основаниями двух ладоней на границе нижней и средней трети грудины). Глубина компрессий — 5 см, частота — 100 в минуту.
-
Восстановите проходимость дыхательных путей.
-
Проведите искусственную вентиляцию легких (ИВЛ) с помощью маски и мешка «Амбу»: 2 вдоха (оцените объем и адекватность вдоха по подъему грудной клетки; продолжительность каждого вдоха — 1 секунда, пассивного выдоха — 1 секунда).
-
Продолжайте непрямой массаж сердца (НМС) и ИВЛ в течение всей реанимации в соотношении 30 компрессий к 2 вдохам.
-
При отсутствии ЭКГ-контроля проверяйте пульс на сонных артериях каждые 2 минуты реанимации.
Если в бригаде только один сотрудник, проводите только базовую реанимацию!
Расширенная СЛР
ЭКГ: стойкая, рецидивирующая ФЖ
-
НМП, ИВЛ маской мешком «Амбу» с оксигенацией 100% О2 на постоянном потоке (при наличии оборудования).
-
Электроимпульсная терапия (ЭИТ) – 360 Дж (монофазный разряд), 200 Дж (бифазный разряд).
-
Катетеризация кубитальной или других периферических вен, установка внутрикостного доступа, или для анестезиологов-реаниматологов – катетеризация внутренней яремной вены или другой центральной вены (по показаниям).
-
ЭИТ – 360 Дж (монофазный разряд), 200 Дж (бифазный разряд).
-
Подготовка к интубации (кроме фельдшерских бригад) или введение ларинготубуса, ларингеальной маски, комбитубуса, или проведение коникотомии.
-
ЭИТ – 360 Дж (монофазный разряд), 200 Дж (бифазный разряд).
-
Адреналин – 1 мг в/в (внутрикостно) болюсом или 3 мг интратрахеально (пункция крико-тиреоидной мембраны при отсутствии венозного доступа).
-
Повторно каждые 3-5 минут СЛР:
- Адреналин – 1 мг в/в (внутрикостно) болюсом или 3 мг интратрахеально (пункция крико-тиреоидной мембраны при отсутствии венозного доступа) или 3 мг эндотрахеально (после интубации через катетер в ЭТТ при отсутствии венозного доступа).
-
Интубация трахеи (кроме фельдшерских бригад) + зонд в желудок или:
- Введение ларинготубуса, ларингеальной маски, комбитубуса или
- Коникотомия (по показаниям).
-
ИВЛ с оксигенацией 100% О2 + НМП.
-
Медикаментозная дефибрилляция + ЭИТ:
I вариант:
-
Амиодарон – 300 мг в/в (внутрикостно) болюсом + ЭИТ – 360 Дж (монофазный разряд), 200 Дж (бифазный разряд).
СЛР + ЭИТ – 360 Дж (монофазный разряд), 200 Дж (бифазный разряд) каждые 2 минуты.
Через 15 минут повторно:
-
Амиодарон – 150 мг в/в (внутрикостно) болюсом + ЭИТ – 360 Дж (монофазный разряд), 200 Дж (бифазный разряд).
При купировании ФЖ:
-
Амиодарон – 150 мг в/в (внутрикостно) капельно или инфузоматом со скоростью 1 мг/мин.
II вариант (при отсутствии амиодарона):
- Лидокаин – 1,5 мг/кг в/в (внутрикостно) болюсом + ЭИТ – 360 Дж (монофазный разряд), 200 Дж (бифазный разряд) каждые 2 минуты +
-
Лидокаин – 1,5 мг/кг в/в (внутрикостно) капельно со скоростью 2 мг/мин + ЭИТ – 360 Дж (монофазный разряд), 200 Дж (бифазный разряд) каждые 2 минуты.
При купировании ФЖ:
-
Продолжить: Лидокаин – 1,5 мг/кг в/в (внутрикостно) капельно или инфузоматом со скоростью 2 мг/мин (до общей дозы 3 мг/кг).
-
Одновременно с проведением СЛР:
- Терапия возможной причины остановки кровообращения по соответствующим протоколам.
ЭКГ: асистолия или ЭМД
-
НМП, ИВЛ маской мешком «Амбу» с оксигенацией 100% О2 на постоянном потоке (при наличии оборудования).
-
Интубация трахеи (кроме фельдшерских бригад) с зондом в желудок или:
- Введение ларинготубуса, ларингеальной маски или комбитубуса, или
- Коникотомия (по показаниям).
-
ИВЛ с оксигенацией 100% О2 и НМП.
-
Адреналин – 1 мг в/в (внутрикостно) болюсом или 3 мг эндотрахеально (через катетер в ЭТТ) при отсутствии венозного доступа, или 3 мг интратрахеально (пункция крико-тиреоидной мембраны при отсутствии венозного доступа и интубации).
Повторно, каждые 3-5 минут при СЛР:
— Адреналин – 1 мг в/в (внутрикостно) болюсом или 3 мг эндотрахеально (при отсутствии венозного доступа) или 3 мг интратрахеально (при отсутствии венозного доступа) болюсом.
-
Катетеризация кубитальной или других периферических вен, установка внутрикостного доступа или, для врачей анестезиологов-реаниматологов, катетеризация внутренней яремной вены или другой центральной вены (по показаниям).
-
При ЭМД с ЧСЖ < 60 в мин.:
- Атропин – 3 мг в/в (внутрикостно) болюсом (однократно).
-
Одновременно с проведением СЛР:
- Терапия возможной причины остановки кровообращения по соответствующим протоколам.
Источник: www.ambu03.ru