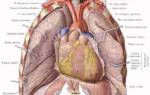
Аортокоронарное шунтирование сердца (АКШ) — это операция на коронарных сосудах, направленная на восстановление кровотока и улучшение кровоснабжения сердечной мышцы. Снижение кровотока в коронарных артериях обычно связано с атеросклерозом и образованием бляшек, которые закрывают просвет сосудов. Шунтирование решает проблему проходимости сосудов, что улучшает прогноз заболевания, качество жизни пациента и снижает риск инфаркта.
Существует два вида шунтирования сердца:
- Аортокоронарное (АКШ). При этом виде операции обходной путь формируется из сосуда, взятого у пациента. АКШ делится на два подтипа:
- Аутоартериальное аортокоронарное шунтирование. Для формирования шунта используется лучевая артерия. Этот метод применяется при варикозном расширении вен у пациента.
- Аутовенозное аортокоронарное шунтирование. В этом случае шунт формируется из подкожной вены нижней конечности.
- Маммарокоронарное шунтирование (МКШ). Для создания шунта используется грудная артерия.
Выбор материала для шунта осуществляется индивидуально, в зависимости от показателей пациента.
Преимущества и недостатки оперирования
Основным преимуществом операции является восстановление нормального кровообращения и жизнедеятельности пациента. После операции и реабилитации пациент возвращается к привычному образу жизни.
Единственным условием является регулярное обследование у кардиолога. В настоящее время стоимость операции значительно снизилась, и она стала более доступной и эффективной.
Недостатками операции могут быть возможные осложнения.
Если шунтирование сердца выполняет опытный кардиохирург и операция проходит без осложнений, а пациент соблюдает все рекомендации в период восстановления, риск осложнений минимален.
Опасно ли делать ШС?
Данное хирургическое вмешательство так же опасно, как и другие виды операций, но не более.
При высоком профессионализме врачей и соблюдении всех рекомендаций по восстановлению результат значительно превосходит медикаментозное лечение и в некоторых случаях является единственным шансом на спасение жизни.
Показания к операции
Операция по шунтированию сердца показана пациентам с сужением одного или нескольких коронарных артерий, что приводит к ишемическим заболеваниям — недостатку кровоснабжения сердечной мышцы.
Недостаток кислорода и питательных веществ вызывает отмирание тканей миокарда (инфаркт), что может привести к серьезным структурным изменениям в сердце и даже к летальному исходу.
Чаще всего недостаток кровоснабжения сердца обусловлен атеросклерозом коронарных артерий. При этом на стенках сосудов накапливаются холестериновые отложения, что нарушает нормальное кровоснабжение.
Чем больше атеросклеротическая бляшка, тем сильнее нарушается кровоток к сердцу. Увеличение отложений приводит к нарастанию симптомов, которые можно распознать заранее, чтобы избежать тяжелых последствий.
Перекрытие сосуда также может произойти из-за тромба. В этом случае требуется срочная операция, так как кровоснабжение сердца прекращается. Без своевременной помощи это может привести к летальному исходу.
Для проведения операции необходимы предварительные обследования, которые назначаются в зависимости от жалоб пациента.
Основные симптомы перекрытия коронарных артерий:
- Боль в грудной клетке. Возникает при недостаточном кровоснабжении миокарда;
- Повышенное артериальное давление. Давление на стенки сосудов увеличивается по мере сужения просвета;
- Ускорение сердечных сокращений. Миокард пытается компенсировать недостаток крови увеличением частоты сокращений;
- Тошнота;
- Изжога.
Решение о шунтировании сердца принимается индивидуально. При назначении операции учитываются степень поражения артерий, общее состояние пациента, риск осложнений и наличие сопутствующих заболеваний сердца.
Какие обследования нужно пройти перед операцией?
Для назначения шунтирования сердца врачи направляют пациента на ряд обследований для точной диагностики заболевания.
Если пациент находится в тяжелом состоянии, его могут сразу доставить в операционное отделение, проводя обследования в ускоренном режиме.
Перед шунтированием сердца назначаются следующие обследования:
- Коронография. Основной метод исследования коронарных артерий, позволяющий оценить состояние внутренних стенок сосудов, наличие препятствий для тока крови, тромбов и атеросклеротических отложений. Перед исследованием вводится рентгеноконтрастное вещество в коронарные артерии с помощью катетеров, после чего рентгеном изучают рельеф сосудов.
- Ультразвуковое исследование (УЗИ) сосудов. Позволяет визуально оценить состояние сосудов, определить их ширину и диагностировать возможные сжатия.
- Допплерография. Дополнительное исследование к УЗИ, определяющее скорость кровотока в сосудах.
- Дуплексное сканирование. Совмещает допплерографию и УЗИ, обеспечивая наиболее точные результаты.
- Рентген. Используется для выявления атеросклероза коронарных сосудов и его осложнений, показывает кальциноз и сужение просвета артерии.
Если диагностируется перекрытие сосуда более чем на 75%, назначается шунтирование сердца из-за повышенного риска отмирания тканей миокарда.
Если пациент ранее перенес инфаркт, вероятность повторного в течение следующих пяти лет высока.
Для максимально безболезненного шунтирования, помимо команды профессиональных врачей, необходимо выполнить ряд подготовительных мер.
К ним относятся:
- Отмена медикаментов для разжижения крови за две недели до операции;
- Уведомление лечащего врача о приеме любых других медикаментов, которые могут повлиять на операцию и восстановление;
- Госпитализация за семь дней до шунтирования для проведения необходимых исследований;
- Осмотр анестезиологом за сутки до операции, с обязательным сообщением о наличии аллергий и осложнений после предыдущего наркоза. На основе этих данных составляется план анестезии;
- Вечером перед операцией пациенту дают успокоительные для улучшения сна;
- Ограничение приема пищи после 18:00 накануне операции;
- Рекомендуется лечь спать после полуночи, но если не удается заснуть, не пить ничего, включая воду;
- Если назначены медикаменты, их следует принять после ужина, позже есть и пить запрещено;
- Обязательно принять душ вечером.
Все перечисленные меры направлены на безопасное проведение операции. Рекомендуется строго их соблюдать для успешного течения процедуры.
Ход операции
Суть операции заключается в создании обходного пути для кровоснабжения, минуя участок сосуда с сужением или перекрытием. Дополнительный путь формируется от аорты к коронарной артерии.
В большинстве случаев используется грудная артерия, устойчивая к атеросклерозу и обеспечивающая долговечный шунт. Также для шунта могут применяться лучевая артерия и подкожная вена бедра. Выбор материала для обходного пути делает кардиохирург. Количество шунтов зависит от числа суженных участков.
Операция обычно проводится на остановленном сердце с использованием аппарата искусственного кровообращения. В некоторых случаях шунтирование возможно и на работающем сердце, особенно если не требуется замена клапанов или удаление аневризмы.
Врачи предпочитают шунтирование на работающем сердце, так как это снижает риск осложнений, ускоряет операцию и реабилитацию.
Квалифицированный кардиохирург выполняет следующие этапы:
- Разрез кожи в области грудной клетки.
- Извлечение сосуда для шунта.
- Включение аппарата для искусственной циркуляции крови (при остановленном сердце) или установка стабилизаторов (при работающем сердце).
- Соединение аорты и коронарной артерии с помощью шунта.
- Запуск сердца и отключение аппарата.
- Скрепление грудной кости металлическими швами и зашивание кожи. После этого пациент направляется на реабилитацию.
Весь процесс операции длится около четырех часов.
Новые методы ШС
В передовых клиниках Израиля применяют современные методы шунтирования сердца. Операции проводятся под общим наркозом и являются малоинвазивными — через микроразрезы или проколы между ребрами, без вскрытия грудной клетки.
Все действия внутри грудной клетки отображаются на экране. Шунтирование выполняют высококвалифицированные специалисты.
Недавно стало возможным проводить операции на работающем сердце без использования аппарата искусственного кровообращения. Это значительно снижает риск осложнений.
Какие могут произойти отягощения?
Прогрессирование осложнений после шунтирования сердца встречается редко и чаще всего связано с воспалительными процессами и отеками. В редких случаях могут возникать кровотечения в области шва.
Воспалительные процессы могут проявляться общей слабостью, повышенной температурой, болями в грудной клетке и суставах, а также нарушениями ритма сердца.
Редко наблюдаются кровоизлияния и инфекционные осложнения, вызванные тем, что иммунная система не распознает свои ткани.
После шунтирования могут возникать следующие осложнения:
- Неполное заживление раны;
- Отмирание тканей сердечной мышцы;
- Инсульт;
- Тромбоз сосудов;
- Рубцовые образования;
- Недостаточность почек;
- Хронические боли в области операции;
- Потеря памяти.
Эти осложнения регистрируются редко и часто зависят от состояния пациента до операции. Чтобы минимизировать риски, кардиохирург должен оценить все факторы перед операцией.
Наиболее подвержены осложнениям пациенты с такими показателями до шунтирования:
- Сахарный диабет;
- Высокое артериальное давление;
- Избыточный вес;
- Курение;
- Повышенный уровень холестерина;
- Недостаточность почек;
- Слабость мышц из-за малоподвижного образа жизни.
Также в группу риска входят пациенты, которые не соблюдают профилактические меры, не принимают назначенные лекарства и не придерживаются правильного питания.
При невыполнении этих рекомендаций повторная операция может быть отказана, но возможно проведение вмешательства с установкой каркасов в суженные участки сосудов.
Результат шунтирования
Проведение шунтирования сердца значительно улучшает состояние пациента. Восстанавливается нормальное кровообращение, что обеспечивает достаточный приток крови к сердечной мышце.
Улучшаются следующие аспекты:
- Пропадают болевые ощущения в грудной клетке;
- Снижается риск инфаркта;
- Уменьшается вероятность внезапной смерти;
- Увеличивается продолжительность и качество жизни;
- Медикаменты используются только для профилактики;
- Повышается физическая выносливость;
- Общее состояние пациента значительно улучшается, он чувствует себя здоровым;
- Человек может вернуться к работе.
После шунтирования пациент постепенно возвращается к полноценной жизни.
Согласно статистике, после шунтирования у 70% пациентов полностью исчезают все нарушения, а у 30% состояние значительно улучшается. Перекрытие коронарных артерий предотвращается у 85% пациентов.
Сколько живут после операции?
Пациентов всегда интересует, как долго они будут жить после шунтирования сердца. Конкретные сроки никто не может гарантировать, так как прогноз зависит от множества факторов, включая индивидуальные показатели пациента, соблюдение профилактических мер и прием поддерживающих медикаментов.
После операции обязательно нужно бросить курить. Сигареты значительно увеличивают риск ишемических атак. Даже небольшое количество табака недопустимо; необходим полный отказ.
Делают ли повторное оперирование?
Срок годности шунта составляет около десяти лет, а у молодых людей может быть и дольше. По истечении этого срока требуется повторная операция.
После первой операции необходимо регулярно посещать кардиолога для контроля состояния шунта. Если шунт износится, врач назначит повторное вмешательство.
Повторная операция не проводится, если пациент не соблюдал назначенный режим медикаментов и вел неправильный образ жизни. В этом случае врач может предложить стентирование.
Реабилитация
Восстановление после операции — это комплекс мероприятий, направленных на возвращение к повседневной жизни, физическим нагрузкам и профессиональной деятельности.
Период восстановления делится на несколько этапов:
-
Стационарный период. Он направлен на расширение двигательного режима. Пациенту разрешают садиться, затем стоять и ходить по палате, постепенно увеличивая нагрузку на сердце под контролем медицинского персонала.
-
Длительное наблюдение. После выписки из кардиологического центра восстановление продолжается в домашних условиях. Пациент обычно находится на больничном, чтобы избежать перегрузок и простуд. Вернуться к работе можно не ранее чем через шесть недель после выписки (срок устанавливается индивидуально). Водителям и строителям его могут продлить до трех месяцев. Больной должен посещать участкового врача и кардиолога через 3, 6 и 12 месяцев после вмешательства. Во время каждого визита выполняются ЭКГ, анализы на липиды и общий анализ крови, при необходимости — рентгенография органов грудной клетки. Основной принцип реабилитации на этом этапе — модификация образа жизни. Это включает полноценный сон (не менее 7 часов), дробное питание с полиненасыщенными жирными кислотами, отказ от курения и злоупотребления алкоголем, достаточную физическую активность и поддержание нормальной массы тела (окружность талии у женщин <80 см, у мужчин <94 см). Несмотря на улучшение самочувствия и исчезновение боли в груди, пациент должен продолжать принимать некоторые медикаменты, включая препараты для разжижения крови, снижения уровня холестерина и антигипертензивные средства.
-
Санаторно-курортный этап. Рекомендуется пройти курс оздоровления в специализированном заведении. Программа обычно включает кардиотренировки, лечебную физкультуру и физпроцедуры.
Возобновление проходимости сосудов методом АКШ значительно улучшает качество жизни пациентов: исчезают приступы стенокардии, снижается вероятность инфаркта, восстанавливается трудоспособность. Необходимость в медикаментах сводится к профилактическому минимуму. Однако риск повторных тромбозов остается, и соблюдение рекомендаций по образу жизни поможет сохранить здоровье на длительный срок.
Диета
Восстановление после шунтирования сердца зависит от множества факторов, и соблюдение строгой диеты играет важную роль. Диета направлена на предотвращение атеросклеротических отложений и снижение уровня холестерина в крови.
Правильное питание в сочетании с медикаментозным лечением критически важно, так как 50% холестерина поступает из пищи.
Снижение потребления продуктов с высоким содержанием холестерина помогает предотвратить образование атеросклеротических бляшек.
Рекомендуется ограничить употребление следующих продуктов:
- Животные жиры;
- Шоколад;
- Яйца;
- Побочные продукты (внутренние органы, голова, конечности и т. п.);
- Жирные молочные продукты;
- Рыбные и мясные консервы;
- Мясо;
- Сахар;
- Кондитерские изделия;
- Соль.
Животные жиры следует заменить растительными, которые содержатся в свежих овощах, фруктах и других растительных продуктах. Рекомендуется также увеличивать потребление продуктов, богатых витамином В и йодом.
Повседневный рацион должен включать следующие продукты:
- Орехи;
- Бобы;
- Отруби (снижают холестерин на 7-14%);
- Ягоды;
- Красные овощи и фрукты (снижают холестерин до 18%);
- Цитрусовые;
- Семена льна (снижают холестерин на 8-14%);
- Оливковое и арахисовое масло (снижают холестерин до 18%);
- Баклажаны;
- Чеснок (снижает холестерин на 9-12%);
- Цветная капуста;
- Брокколи;
- Миндаль (снижает холестерин до 10%);
- Арбуз (выводит плохой холестерин);
- Зеленый чай (снижает холестерин на 2-5%);
- Морская капуста.
Сколько стоит ШС?
Операция шунтирования сердца является высокотехнологичной и имеет значительную стоимость. Расчет цены зависит от количества шунтов, сложности операции и состояния пациента, а также от уровня клиники.
Шунтирование сердца выполняется как в государственных, так и в частных клиниках.
В Москве стоимость шунтирования варьируется от 150 000 до 500 000 рублей, в специализированных клиниках Израиля и Германии — от 800 000 до 1 500 000 рублей. В Киеве цены колеблются от 70 000 до 100 000 гривен.
Дают ли инвалидность?
Присвоение инвалидности осуществляется специальной комиссией после осмотра пациента и проверки документов. Согласно статистике, инвалидность после шунтирования получают восемь пациентов.
В большинстве случаев пациентам присваивают временную инвалидность на срок до одного года.
Первая группа инвалидности присваивается при наличии:
- Постоянных болей в грудине;
- Признаков застоя крови;
- Выраженной сердечной недостаточности.
Вторая группа инвалидности назначается людям с:
- Сердечной недостаточностью первого и второго функциональных классов;
- Ежедневными болевыми приступами в области грудной клетки.
Эта группа может быть «рабочей», что позволяет пациенту трудоустраиваться при нормальном состоянии после физических нагрузок.
Третья группа инвалидности присваивается при умеренных нарушениях функции сердца, что накладывает ограничения на трудовую деятельность.
Заключение
Применение шунтирования сердца — дорогостоящий, но эффективный метод лечения атеросклероза коронарных артерий. После операции жизнь пациента возвращается к обычному ритму.
Важно соблюдать диету для контроля уровня холестерина и принимать профилактические медикаменты.
Своевременная операция поможет избежать осложнений, а в тяжелых случаях — предотвратить смертельный исход. Для быстрого восстановления необходимо следовать всем рекомендациям по реабилитации.
При появлении любых симптомов сужения коронарных артерий немедленно обращайтесь в больницу для обследования. Своевременная диагностика может спасти жизнь.
Отзывы
Валентин, 53 года. Прошло более 10 лет после шунтирования. На последнем осмотре кардиолога выяснили, что шунт износился. Готовлюсь к операции. За это время шунт ни разу не беспокоил, так что операция необходима.
Марина, 34 года. Операцию мне сделали чуть больше года назад, и я заканчиваю курс реабилитации. Я очень боялась, но врачи уверили меня в своей опытности и не подвели! Состояние восстановилось, скоро смогу вернуться к любимой работе.
Игорь, 40 лет. У меня обнаружили сужение коронарной артерии и аневризму перегородки между предсердиями. Операция длилась около пяти часов и была сложной. Сейчас восстанавливаюсь, все прошло успешно, хотя артерия была сужена на 83 процента! Главное, я жив, и это бесценно.
Источник: moyakrov.info
Для чего нужна операция
Стентирование сосудов сердца и аортокоронарное шунтирование (АКШ) — современные методы восстановления проходимости сосудов с высоким уровнем эффективности.
Недостаток кислорода при атеросклерозе может привести к омертвению тканей и инфаркту миокарда. При отсутствии эффекта от медикаментозного лечения рекомендуется установка шунтов. Показаниями к операции являются ишемическая болезнь, атеросклероз и аневризма миокарда.
АКШ не представляет опасности для жизни и значительно снижает смертность от сердечно-сосудистых заболеваний. Перед операцией пациент должен пройти подготовку и сдать необходимые анализы.
Снижение риска осложнений во время операции и в послеоперационный период возможно при исключении негативных факторов, таких как курение, сахарный диабет и высокое давление. Операция может проводиться на нескольких сосудах или только на одном, в зависимости от индивидуальной патологии. Техника специального дыхания, освоенная до операции, поможет облегчить реабилитационный период.
Шунтирование сосудов нижних конечностей восстанавливает кровообращение при неэффективности стандартного лечения. Это хирургическое вмешательство считается сложным и должно проводиться опытным хирургом с использованием современного оборудования.
Реабилитация после шунтирования сердца начинается в отделении интенсивной терапии для возможности экстренных мероприятий. Длительность стационарного лечения и восстановление зависят от наличия осложнений, возраста пациента и сопутствующих заболеваний.
Совет: курение увеличивает риск ишемической болезни сердца. Бросив курить, можно снизить вероятность осложнений после установки аортокоронарного шунта.
Сколько лет живут после АКШ
Каждый пациент хочет знать, сколько лет он сможет прожить после операции шунтирования и что нужно делать для продления жизни. После операции качество жизни улучшается:
- снижается риск ишемии;
- улучшается общее состояние;
- увеличивается продолжительность жизни;
- снижается риск смертности.
Пациенты после операции получают возможность жить полноценной жизнью. Согласно статистике, коронарное шунтирование сердца помогает практически всем избавиться от повторной закупорки сосудов и других нарушений, существовавших до операции.
Дать точный ответ на вопрос о продолжительности жизни после аортокоронарного шунтирования сложно, так как это зависит от индивидуальных факторов. Средний срок службы шунта составляет около 10 лет у пожилых пациентов и немного больше у молодых. По истечении этого срока может потребоваться новая операция для замены шунтов.
Отмечено, что пациенты, которые после операции отказываются от курения, живут значительно дольше. Для усиления эффекта операции и предотвращения осложнений пациенту необходимо приложить максимум усилий. После аортокоронарного шунтирования врач должен ознакомить пациента с правилами поведения в послеоперационный период.
Совет: продолжительность жизни после операции во многом зависит от самого пациента. Соблюдение рекомендаций поможет улучшить качество жизни и предотвратить повторные сердечные заболевания.
Рекомендации
Сокращение реабилитационного периода и продление срока службы аортокоронарного шунта возможно при строгом соблюдении предписаний врача. Больные с сердечными патологиями должны пройти специальную реабилитационную программу и лечение в санатории. Важно правильно питаться и следовать рекомендованной диете.
Исключение или ограничение животных жиров и углеводов поможет предотвратить образование атеросклеротических бляшек. Основу рациона должны составлять белковые продукты, растительные жиры, злаки, овощи и фрукты.
Несмотря на установку шунта, необходимо продолжать принимать лекарства в назначенной врачом дозировке для снижения риска осложнений. Также следует полностью исключить вредные привычки, такие как употребление алкоголя и курение.
Главная задача пациента, перенесшего операцию на сердце, — это постепенное физическое восстановление и возвращение к полноценной жизни. Специалист по ЛФК в сотрудничестве с кардиологом поможет подобрать оптимальный курс физических упражнений, учитывая возраст и общее состояние пациента.
В течение определенного времени после операции рекомендуется воздержаться от интимных отношений, обычно на срок около 3 месяцев. В первые дни следует избегать высокой сексуальной активности и позиций, создающих давление на грудную клетку.
Осложнения и их лечение
В послеоперационный период важно фиксировать все жалобы пациента и предотвращать негативные последствия, связанные с установкой шунта. Для этого ежедневно обрабатывают раны антисептическим раствором и накладывают асептическую повязку.
Иногда у пациента может развиться анемия из-за значительной кровопотери. В этом случае рекомендуется соблюдать диету, богатую железом, для восстановления уровня гемоглобина. Если диета не помогает, врач назначает железосодержащие препараты.
Недостаточная двигательная активность может привести к пневмонии. Для ее профилактики применяются дыхательная гимнастика и лечебная физкультура.
В области швов может возникнуть воспалительный процесс, связанный с аутоиммунной реакцией организма. Лечение заключается в противовоспалительной терапии.
Редко могут возникать осложнения, такие как тромбоз, почечная недостаточность и недостаточное восстановление грудины. В некоторых случаях происходит закрытие шунта, что делает операцию неэффективной. Предотвратить эти проблемы поможет комплексное обследование пациента перед хирургическим лечением. Также необходимо периодически посещать врача после выписки из стационара и следить за состоянием здоровья.
Осложнения могут развиваться, если операция проводилась при наличии противопоказаний, таких как диффузные поражения коронарных артерий, онкологические заболевания, хронические болезни легких и застойная сердечная недостаточность.
В послеоперационный период могут возникать различные осложнения, влияющие на состояние пациента. Больной должен осознавать, что его здоровье зависит от него самого и правильно вести себя после операции. Полное избавление от вредных привычек и устранение негативных факторов могут улучшить качество жизни и продлить ее.
Таким образом, после шунтирования сердца человек может прожить долго, если откажется от вредных привычек и будет соблюдать предписания врача. Избежать осложнений в послеоперационный период помогут правильное питание, физическая активность и дыхательные упражнения.
Советуем почитать: прижигание сердца
Источник: VseOperacii.com
Показания и противопоказания к проведению
В основе ишемической болезни сердца (ИБС) обычно лежит атеросклероз коронарных артерий. На стенках сосудов накапливается холестерин, образуются бляшки, которые нарушают проходимость. Сердце получает недостаточно кислорода с кровью, что вызывает боли в груди, известные как стенокардия или грудная жаба. Эти боли могут быть давящими, сжимающими или жгучими, и сначала возникают при физической нагрузке или волнении, а затем могут появляться и в покое.
Показанием к операции коронарного шунтирования стенозированных сосудов сердца является необходимость восстановления кровотока в миокарде при следующих заболеваниях:
- прогрессирующая стенокардия;
- постинфарктная стенокардия;
- инфаркт миокарда.
Перед выбором тактики лечения необходимо провести коронаровентрикулографию (КВГ).
Аортокоронарное шунтирование (АКШ) является методом выбора, если при КВГ выявлено:
- гемодинамически значимый стеноз коронарного сосуда (сужение более 75%), включая ствол левой коронарной артерии;
- одновременное поражение нескольких веток;
- дефект ближних отделов правой межжелудочковой ветви;
- диаметр артерии менее 1,5 мм.
Шунтирование требует от организма хороших восстановительных возможностей и имеет ряд противопоказаний, включая тяжелые соматические заболевания:
- заболевания печени (цирроз, хронический гепатит, дистрофические изменения) с выраженной печеночно-клеточной недостаточностью;
- заболевания почек (почечная недостаточность последних стадий);
- заболевания легких (эмфизема, тяжелая пневмония, ателектаз).
Также противопоказаниями являются:
- декомпенсированный сахарный диабет;
- неконтролируемая артериальная гипертензия.
Возраст пациента сам по себе не является противопоказанием к шунтированию, если отсутствуют тяжелые сопутствующие заболевания.
Врач рассматривает перечисленные показания и противопоказания комплексно, определяя степень операционного риска и принимая решение о дальнейших действиях.
Шунтирование после инфаркта миокарда
Данная операция при коронарном синдроме является одним из вариантов радикального лечения. Ее проводят, если состояние венечного сосуда не позволяет установить стент или при ретромбозе уже установленного устройства. В этом случае извлекают артерию вместе с пружинкой и имплантируют шунт. В остальных случаях предпочтение отдается малоинвазивным методам, таким как стентирование и баллоннирование.
Методики и техника выполнения
Шунтирование — это операция, создающая дополнительный путь кровотока к сердцу, минуя пораженные участки венечных артерий. Операции могут проводиться как планово, так и экстренно. В кардиохирургии применяют два метода создания анастомозов: маммарокоронарный (МКШ) и аортокоронарный (АКШ). При АКШ для замены используют большую подкожную вену бедра или вены голени, а при МКШ — внутреннюю грудную артерию.
Последовательность действий
- Доступ к сердцу осуществляется через разрез грудины.
- Одновременно со стернотомией выполняется забор трансплантатов (изъятие сосудов из другой части тела).
- Канюляция восходящей аорты и полых вен, подключение аппарата искусственного кровообращения (АИК), который перекачивает венозную кровь через мембранный оксигенатор, насыщая ее кислородом и минуя аорту.
- Кардиоплегия — остановка сердца путем его охлаждения.
- Наложение шунтов — сшивание сосудов.
- Профилактика воздушной эмболии.
- Восстановление сердечной деятельности.
- Ушивание разреза и дренирование перикардиальной полости.
После этого проверяют функционирование анастомоза с помощью специальных методик. Иногда проводят малоинвазивную операцию без подключения АИК. Она выполняется на работающем сердце, что снижает риск осложнений и сокращает время восстановления. Однако такой подход требует высокой квалификации хирурга.
Подробнее о технике выполнения АКШ смотрите видео в блоке ниже.
Ранний послеоперационный период
После операции пациент несколько дней находится в реанимации. В этот период контролируют жизненно важные показатели, обрабатывают швы антисептическими растворами и промывают дренажи. Каждый день проводят анализ крови, регистрируют кардиограмму и измеряют температуру тела. В начале возможны незначительная лихорадка и кашель. После отключения аппарата ИВЛ пациента обучают дыхательной гимнастике для эффективного вывода жидкости из легких и предотвращения застойной пневмонии. Для этой же цели больного часто поворачивают и несколько раз выполняют рентгенографию органов грудной клетки. Пациент получает необходимые лекарства.
Если состояние стабильно и жизни пациента ничего не угрожает, его переводят в общую палату для дальнейшего наблюдения и восстановления после шунтирования сердца. Постепенно расширяют двигательный режим, начиная с ходьбы возле кровати и по коридору. Обрабатывают участки послеоперационных ран. Больной носит эластичные чулки для уменьшения отека голени. Перед выпиской снимают швы с грудной клетки. Срок нахождения в больнице составляет от недели и более.
Сколько живут после операции?
Длительность жизни после вмешательства — индивидуальный параметр, зависящий от объема пораженного миокарда и времени ишемии сердечной мышцы. Существенное влияние оказывают сопутствующие заболевания, такие как сахарный диабет и гипертония. В среднем пациенты после АКШ живут от 5 до 25 лет, но статистика не является решающим фактором. Важнее учитывать конкретное состояние организма пациента.
Осложнения
Осложнения после шунтирования могут возникать как во время операции, так и после выписки. Риск неблагоприятных последствий оценивается перед вмешательством и зависит от состояния организма. К наиболее частым проблемам относятся:
- острая почечная недостаточность;
- тромбоз;
- остановка сердца;
- нарушения ритма;
- инфаркт миокарда;
- инфекции, включая сепсис;
- пневмония;
- кровотечение;
- перикардит и тампонада сердца;
- отек легких;
- кардиогенный шок;
- невроз.
Отдаленное осложнение – стеноз шунтов из-за несоблюдения рекомендаций врача. Это приводит к затруднению проходимости сосудов и возникновению симптомов стенокардии, что требует повторного аортокоронарного шунтирования.
Отзывы пациентов после шунтирования
Существует множество методик восстановления кровообращения в сердечной мышце, таких как стентирование и баллонирование. Шунтирование — самая радикальная техника, позволяющая восстановить кислородное питание, заменяя поврежденный сосуд. Пациенты после этой процедуры обычно отмечают улучшение состояния: исчезают симптомы, повышается переносимость физических нагрузок и улучшается качество жизни. Мы не рекомендуем отказываться от шунтирования, если есть обоснованные показания, так как это дает пациенту шанс на выздоровление.
Стоимость в России и других странах
Цена на процедуру высока: в зарубежных клиниках операция стоит от 8 до 40 тысяч долларов, а в российских кардиологических центрах — от 100 до 300 тысяч рублей. Граждане РФ могут узнать о квотах и льготах на лечение у своего кардиолога.
Выводы
Операция коронарного шунтирования сердца стала популярной в кардиохирургии. Этот метод обеспечивает адекватную перфузию миокарда, улучшая качество жизни, предотвращая инвалидность и снижая смертность от сердечно-сосудистых заболеваний.
Источник: cardiograf.com