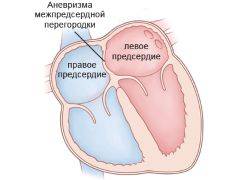
Аневризма межпредсердной перегородки (МПП)
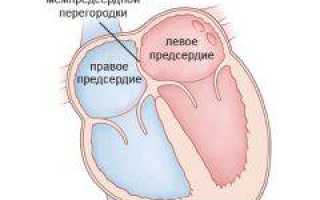
Аневризма межпредсердной перегородки (МПП) — это мешкообразное выпячивание перегородки между правым и левым предсердием. Обычно она возникает в местах, где перегородка наиболее истончена.
Во время внутриутробного развития в межпредсердной перегородке есть отверстие (овальное окно), которое должно закрыться после рождения. В большинстве случаев это происходит, но у некоторых людей в этом месте образуется «тонкое место», которое под давлением крови растягивается, формируя аневризму.
Хотя о аневризме МПП известно давно, крупных исследований, позволяющих специалистам прийти к единому мнению по важным вопросам, пока не проведено.
Аневризму диагностируют, если по данным УЗИ сердца выпячивание превышает 10 мм. Однако условная норма: выпячивания размером 9 мм, 7 мм и даже 5 мм также могут считаться аневризмой.
Специфических жалоб, позволяющих заподозрить аневризму МПП, нет.
Основной метод диагностики — УЗИ сердца с доплерографией. При необходимости могут потребоваться уточняющие обследования: чреспищеводное УЗИ, томография или катетеризация сердца. Дополнительные исследования обычно проводятся, если есть подозрения на дефект в аневризме или другие аномалии сердца и сосудов.
В большинстве случаев аневризма МПП не нарушает работу сердца и не снижает его насосную функцию.
Пациенты часто боятся разрыва аневризмы, но давление в предсердиях недостаточно высоко для этого. Даже если разрыв произойдет, последствия не будут мгновенными — образуется дефект, с которым люди могут жить десятилетиями без серьезных проблем. Однако существует риск нарушения мозгового кровообращения или инсульта.
Статистика показывает, что у пациентов с аневризмой есть риск образования тромбов, которые могут вызвать инсульт. Оторвавшиеся тромбы называются эмболами. Это утверждение основано на данных о том, что аневризма МПП часто встречается у пациентов, перенесших эмболический инсульт. Однако возможно, что причиной является не сама аневризма, а сопутствующие дефекты.
Аневризмы МПП размером менее 1 см не значительно повышают риск инсульта.
- Клиника Мейо (США): Инсульт или ТИА наблюдались у 20% пациентов с аневризмою МПП, но у 75% из них были выявлены другие аномалии.
- Статья Belkin RN и др.: Из 36 пациентов с аневризмой МПП у 28% были эпизоды нарушения мозгового кровообращения, при этом у 90% был выявлен дефект в перегородке.
- Европейские клиники: Из 78 пациентов с аневризмой МПП у 40% были эпизоды эмболии, но только у 10% аневризма была единственным источником тромбов.
Таким образом, связь инсультов с аневризмой остается предположительной, так как могут быть и другие причины эмболии. Процентные данные могут быть заниженными, и риск инсульта может быть сопоставим со средним в популяции — 0,3%. Однако эксперты считают, что риск эмболий значительно возрастает при аневризме размером более 10 мм.
Лечение аневризмы размером до 10 мм обычно не требуется. При больших размерах или перенесенных эмболиях может потребоваться назначение антикоагулянтов. Для бессимптомной аневризмы более 1 см схемы лечения пока не разработаны.
Можно предположить, что для таких пациентов может быть полезен аспирин или другой антиагрегант, но такие рекомендации отсутствуют, особенно для детей, которым аспирин противопоказан.
Хирургическое лечение показано только при больших аневризмах, нарушающих работу сердца, или при наличии значительного дефекта в перегородке.
О чем говорит давление 210 на 100, первая помощь
Повышенное давление 210 на 100 — тревожный симптом, указывающий на возможные патологические процессы и заболевания. Рассмотрим, о каких недугах может свидетельствовать такое давление и что делать при АД 210 на 100.
Симптомы повышенного давления
Гипертоники «со стажем» хорошо знакомы с неприятными симптомами высокого давления. Тем, кто только начинает сталкиваться с этой проблемой, бывает сложно распознать повышенное артериальное давление без тонометра.
На высокое АД могут указывать следующие признаки:
- Сильная головная боль, мешающая сосредоточиться;
- Давление в груди, затрудняющее дыхание или вызывающее сбивчивость дыхания;
- Нарушение координации и головокружение;
- Шум в ушах, проявляющийся как шипение или звон;
- В отдельных случаях возможны тошнота и рвота.
Ощущение страха или паники может усугубить состояние. Даже однократное повышение давления до 210 на 100 может привести к серьезным последствиям без своевременной помощи. Поэтому важно, чтобы находящийся рядом человек оказал первую помощь и успокоил больного для стабилизации его нервной системы.
Возможные диагнозы
Опасно высокий уровень артериального давления (АД) может указывать на различные расстройства и патологии, а также быть следствием неправильного лечения или нездорового образа жизни:
- Атеросклероз;
- Чрезмерное потребление соли и соленой пищи;
- Полиартрит узелкового типа;
- Значительный избыточный вес;
- Травмы спинного мозга;
- Фиброзно-мышечная дисплазия;
- Нарушения эндокринной системы;
- Эклампсия;
- Заболевания почек;
- Красная волчанка;
- Сужение аорты;
- Физические и эмоциональные перегрузки.
Повышенное давление может быть реакцией организма на изменение дозы прописанных лекарств или на резкий отказ от них.
Злоупотребление алкоголем, курением или наркотиками также может привести к гипертензии.
Последствия
Несвоевременное или неправильное лечение давления 210 на 100, а также его отсутствие могут привести к серьезным последствиям:
- Увеличение риска расслоения аорты и инфаркта;
- Резкое ухудшение зрения, вплоть до отслоения сетчатки;
- Проблемы с сосудами;
- Повышенная вероятность кровоизлияний;
- Развитие заболеваний почек, включая почечную недостаточность;
- Риск инсульта.
Первая помощь
Рассмотрим действия гипертоника при давлении 210 на 100:
- Если боль сосредоточена в области груди, под язык следует принять 1 таблетку Нитроглицерина и полежать 5-10 минут. Если состояние не улучшилось, процедуру можно повторить, но не более 3 таблеток.
- Наиболее опасным развитием событий является гипертонический криз, который может возникнуть даже при улучшении состояния. Поэтому при давлении 210 на 100 необходимо вызывать скорую помощь. Врачи оценят состояние больного и примут решение о госпитализации.
- Осложнения повышенного давления могут включать инсульт или инфаркт. При первых симптомах этих состояний нужно немедленно вызвать скорую помощь. Больной должен находиться в комфортном положении. Рекомендуется не принимать лекарства, чтобы не усугубить состояние.
Если человек страдает гипертонией длительное время, ему следует быть готовым к возможному кризу. Важно иметь дома тонометр и медикаменты, прописанные врачом.
Лекарственные методы лечения
Больным с гипертензией обычно назначают одни и те же препараты для снятия симптомов и нормализации давления.
Наиболее известные из них:
- Каптоприл. Таблетки, широко используемые для лечения сердечной недостаточности и снижения артериального давления. Также назначаются при заболеваниях сосудистой системы.
- Нифедипин. Бюджетное средство, применяемое для лечения стенокардии и артериальной гипертензии. Часто используется в рамках комплексной терапии.
- Эналаприл. Таблетки, применяемые при сердечной недостаточности и различных формах гипертензии. Рекомендуются для лечебных и профилактических целей.
Профилактика
Следующие советы помогут поддерживать нормальное артериальное давление:
- Питайтесь правильно. Диета при гипертонии должна включать все необходимые элементы (белки, жиры, углеводы). Избегайте жирной, соленой и острой пищи. Готовьте на пару или запекайте.
- Откажитесь от вредных привычек. Сведите к минимуму употребление алкоголя и курение. Ваш организм оценит это.
- Соблюдайте рекомендации врача. Если специалист назначил лекарства для лечения гипертензии, не пренебрегайте ими. Здоровье важнее всего, а отсутствие лечения может привести к серьезным последствиям.
Люди с гипертензией должны быть готовы к возможному повышению артериального давления в любой момент.
Чем опасна недостаточность аортального клапана?
В кардиологической практике часто встречается недостаточность аортального клапана. Эта патология может приводить к сердечной недостаточности и ранней смерти пациентов. Заболевание бывает как приобретенным, так и врожденным.
Нарушение работы
Сердечно-сосудистая система имеет сложное строение. В нее входят сердце с четырьмя камерами, кровеносные сосуды и клапаны. Выделяют четыре основных клапана, одним из которых является аортальный, расположенный в устье аорты — самого крупного кровеносного сосуда в организме.
Аорта начинает большой круг кровообращения, который снабжает кровью все органы, кроме легких. Клапаны, образованные из внутреннего слоя сердца, обеспечивают движение артериальной крови в одном направлении: от желудочков к аорте и более мелким артериям. Аортальный клапан имеет три створки. После систолы желудочка кровь поступает в аорту, и створки клапана закрываются, предотвращая регургитацию крови.
Аортальная недостаточность — это сердечный порок, при котором в период диастолы (расслабления) левого желудочка часть крови из аорты возвращается назад. Эта патология часто сочетается с пороками других клапанов и сужением устья аорты. Мужчины страдают от нее в 3-4 раза чаще женщин. Аортальная недостаточность составляет 4% от общего числа сердечных пороков. Заболевание может развиваться годами и проявляется не сразу. При отсутствии лечения порок сердца прогрессирует. Консервативная терапия эффективна только при незначительных нарушениях тока крови.
Стадии и степени
Выделяют две основные формы недостаточности аортального клапана: врожденную и приобретенную. Врожденная форма возникает у детей в период внутриутробного развития и может быть связана с наследственностью или тератогенным воздействием (лекарства, вирусные и бактериальные инфекции, излучение). Приобретенная форма наблюдается у взрослых, чаще всего из-за перенесенных инфекций.
Недостаточность аортального клапана делится на органическую и функциональную. Органическая форма связана с патологией самого клапана, а функциональная — с расширением сосуда или полости левого желудочка.
Существует пять стадий развития этого порока, в зависимости от степени нарушения кровообращения:
- Первая стадия — полная компенсация. Стенка левого желудочка утолщена, симптомы отсутствуют.
- Вторая стадия — скрытая декомпенсация. Утолщение стенки желудочка и увеличение его полости.
- Третья стадия — нарушение кровообращения в сердце, развивается относительная коронарная недостаточность. Наблюдается сильное утолщение стенки левого желудочка и его перегрузка.
- Четвертая стадия — недостаточность левого желудочка. Сила его сокращения снижается, что приводит к кислородному голоданию органов. Часто поражается двустворчатый клапан.
- Пятая стадия — терминальная. Операция не проводится.
В зависимости от объема возвращаемой крови выделяют четыре степени аортальной недостаточности:
- Первая степень — не более 15% от выбрасываемого объема крови.
- Вторая степень — 15-20%.
- Третья степень — 30-50%.
- Четвертая степень — более 50% крови возвращается в желудочек. Прогноз неблагоприятный, выживаемость ниже, чем при недостаточности двустворчатого клапана.
Основные этиологические факторы
Аортальная недостаточность возникает по различным причинам. Основные этиологические факторы включают:
- воздействие ионизирующего излучения на плод;
- тератогенные факторы во время беременности;
- прием токсичных лекарств;
- курение и злоупотребление алкоголем беременной;
- инфекционные заболевания матери;
- ревматизм;
- бактериальный эндокардит;
- атеросклероз аорты;
- сифилис;
- закрытая травма грудной клетки;
- длительная гипертония;
- аневризма аорты;
- увеличение объема левого желудочка;
- миокардит;
- системные заболевания (например, красная волчанка);
- наследственные болезни (синдром Марфана, синдром Элерса-Данлоса);
- врожденный остеопороз;
- болезнь Такаясу;
- муковисцидоз;
- болезнь Бехтерева.
Наиболее частыми причинами приобретенной формы порока являются ревматизм и септический эндокардит. Ревматизм — это системное заболевание, развивающееся на фоне бактериальной инфекции (например, хронического тонзиллита, ангины, кариеса, фарингита). В 80% случаев ревматическая лихорадка приводит к аортальному пороку.
Это происходит через 5-7 лет после начала болезни. В области аорты образуются сифилитические узелки, которые повреждают стенку и аортальный клапан. Врожденная недостаточность аортального клапана встречается реже и может быть связана с:
- развитием клапана с двумя створками вместо трех;
- широкой аортой;
- снижением эластичности и утолщением створок;
- дефектом перегородки между желудочками.
Относительная недостаточность клапана может возникнуть при первичной артериальной гипертензии с выраженным поражением сердца.
Как нарушается ток крови?
Схема нарушений кровотока при аортальной недостаточности сложна. Неполное смыкание створок клапанов приводит к следующим последствиям:
- обратный заброс артериальной крови из аорты в левый желудочек;
- его переполнение и растяжение;
- расширение полости желудочка;
- увеличение силы сокращения;
- увеличение систолического выброса.
Нагрузка на левый желудочек возрастает. Даже во время диастолы (расслабления) он переполнен кровью. В норме объем крови в нем не превышает 130 мл, а при регургитации может достигать 400 мл и более. Длительная работа сердца в таком режиме приводит к гипертрофии желудочка.
Со временем развивается митральный порок, связанный с расширением левого желудочка и нарушением функции мышц. На стадии компенсации работа левого предсердия остается неизменной. На поздних стадиях в этом отделе сердца повышается диастолическое давление, что приводит к гипертрофии левого предсердия.
Аортальный порок часто вызывает застой крови в малом круге. Это приводит к повышению давления в легочной артерии и поражению правого желудочка, что вызывает его недостаточность.
Клинические проявления
Признаки недостаточности аортального клапана зависят от степени нарушения кровообращения и стадии болезни. На первой стадии заболевание протекает бессимптомно, что может продолжаться 10-20 лет. Затем появляются следующие симптомы:
- тяжесть в голове;
- сердцебиение;
- пульсирующая боль в голове;
- увеличение пульсового давления;
- синусовая тахикардия;
- головокружение;
- головная боль;
- шум в ушах;
- снижение остроты зрения;
- нарушение ритма сердца;
- обмороки при смене положения тела;
- повышенная потливость;
- одышка;
- давящие или сжимающие боли в груди;
- отеки на ногах;
- боль в подреберье справа;
- кашель.
При недостаточности аортального клапана второй степени симптомы выражены слабо. Яркая симптоматика наблюдается на стадии декомпенсации, когда развивается сердечная недостаточность. Больные испытывают давящую боль в грудине, которая может отдавать в левую руку или лопатку, что указывает на стенокардию.
Это состояние особенно выражено при тяжелом атеросклерозе. На поздних стадиях заболевания могут развиваться сердечная астма и отек легких, проявляющиеся сильной одышкой, приступами удушья и кашлем. Острый отек легких требует неотложной помощи.
Иногда выделяется мокрота с примесью крови, что свидетельствует о недостаточности левого желудочка. Появление отеков на ногах, руках и других участках тела, а также увеличение живота указывает на перегрузку правых отделов сердца. При пальпации может быть обнаружено увеличение печени.
Нарушение сердечного ритма — частый симптом аортальной недостаточности, чаще всего проявляющееся экстрасистолией, то есть внеочередными сокращениями сердца. В отличие от митральной недостаточности, мерцательная аритмия развивается реже.
На терминальной стадии наблюдаются необратимые изменения в органах, что может привести к летальному исходу. Аортальная недостаточность может протекать в хронической и острой формах. В последнем случае заболевание напоминает отек легких и часто сопровождается артериальной гипотензией.
Возможные последствия и осложнения
Лечение аортальной недостаточности должно быть своевременным, иначе возможны серьезные осложнения:
- недостаточность двустворчатого клапана;
- острый инфаркт миокарда;
- отек легких;
- асцит;
- вторичный эндокардит;
- мерцательная аритмия;
- предсердная или желудочковая экстрасистолия;
- фибрилляция желудочков;
- тромбоз;
- тромбоэмболия легочной артерии;
- инсульт.
В некоторых случаях это может привести к летальному исходу. Осложнения могут возникнуть и после операции. К ним относятся: расплавление импланта, образование тромбов, тромбоэмболия, бактериальный эндокардит, фистулы в области швов и кальциноз. Наиболее благоприятный прогноз наблюдается при недостаточности аортального клапана на фоне атеросклероза.
Плохой прогноз характерен для порока, вызванного сифилисом и эндокардитом. При умеренной недостаточности без симптомов декомпенсации продолжительность жизни составляет 5-10 лет. В стадии декомпенсации с выраженной сердечной недостаточностью пациенты редко живут более 2 лет.
Обследование и лечебная тактика
Лечение начинается после проведения ряда исследований. Диагностика включает внешний осмотр, опрос пациента или его родственников, физикальное исследование, фонокардиографию, УЗИ сердца, электрокардиографию, магнитно-резонансную томографию, рентгенографию и мультиспиральную компьютерную томографию. При необходимости выполняется катетеризация.
Дополнительно проводятся общий и биохимический анализы крови и мочи, а также анализ на ревматоидный фактор. При физикальном исследовании (пальпации, перкуссии и аускультации сердца) определяются пульсация восходящей части аорты, расширение границ сердца влево и расширение аорты, а также диастолический шум. При тонометрии может быть выявлено снижение диастолического артериального давления.
Если жалоб нет, лечение не требуется. Терапевтические мероприятия включают лечение основного заболевания, ограничение нагрузок, соблюдение диеты с уменьшением жиров и соли, а также прием медикаментов.
Из медикаментов применяются сердечные гликозиды (Строфантин, Дигоксин, Коргликон), диуретики (Спиронолактон, Лазикс, Дихлотиазид), ингибиторы АПФ, блокаторы кальциевых каналов и рецепторов ангиотензина, антибиотики.
По показаниям назначаются нитраты и бета-блокаторы. При падении давления показан Допамин. Для профилактики тромбоза используются антикоагулянты и антиагреганты. В тяжелых случаях проводится пластика или протезирование аортального клапана. Если объем крови в диастолу левого желудочка превышает 300 мл, а выброс крови составляет 50% и менее, это является противопоказанием для хирургического лечения. Таким образом, недостаточность аортального клапана представляет собой серьезное заболевание и часто приводит к инвалидности.
Велик ли риск операции, проводимой при геморрагическом инсульте?
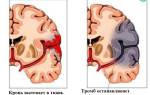
Геморрагический инсульт — это серьезное нарушение мозгового кровообращения, вызванное разрывом сосуда и последующим кровотечением. Образование гематомы может привести к тяжелым нарушениям функций головного мозга и выраженному неврологическому дефициту. Последствия кровоизлияния в ствол мозга могут быть особенно серьезными, вплоть до инвалидности или летального исхода.
ОНМК по геморрагическому типу
Это связано с резким угнетением жизненно важных центров в стволе мозга. Геморрагический инсульт всегда имеет тяжелое течение и ярко выраженные симптомы. Консервативные методы лечения не всегда эффективны, и при продолжающемся кровотечении или увеличении гематомы часто принимается решение о хирургическом вмешательстве.
Оперативное лечение – шанс выжить или тяжелые последствия
Боязнь операции у пациентов с геморрагическим инсультом часто связана с недостаточной информированностью о процессе вмешательства и его результатах. Операции выполняются только в специализированных сосудистых центрах, где есть необходимое оборудование для точной диагностики инсульта, проведения сложных вмешательств и борьбы с осложнениями.
Геморрагический инсульт является одним из немногих показаний для хирургического вмешательства на головном мозге. Это связано с высокой сложностью операции и непредсказуемостью ее последствий. Если инсульт вызван разрывом крупной артерии и консервативные методы не помогают остановить рост гематомы, операция становится единственным шансом на спасение.
Врачи не предложат операцию на головном мозге без серьезных оснований. Важно понимать, что рост гематомы и нарушение работы жизненно важных центров приводят к смерти гораздо
Возможные последствия операции
После успешной операции на головном мозге при геморрагическом инсульте могут возникать осложнения, зависящие как от работы нейрохирургов, так и от общего состояния пациента. Основные последствия операции включают:
- внутричерепное кровотечение;
- инфицирование;
- травмирование окружающих тканей;
- отек мозга.
Предсказать риски осложнений невозможно, так как они зависят от обширности инсульта и других факторов, таких как возраст пациента, наличие сопутствующих заболеваний и степень нарушений со стороны ЦНС до операции. При неблагоприятном послеоперационном течении могут развиться эпилепсия, нарушения речи, параличи и парезы.
Сетка для краниопластики
После трепанации черепа может возникнуть дефект костей черепа. Если краниопластика не проводилась, высок риск синдрома трепанированных, который проявляется генерализованной головной болью, метеозависимостью и болезненностью в области дефекта. Неприятные ощущения усиливаются при физических нагрузках, кашле и наклоне головы.
Отдаленные последствия оперативных вмешательств
Последствия операции по устранению негативных явлений, вызванных геморрагическим инсультом, могут быть как немедленными, так и отдаленными. Для их предотвращения назначается поддерживающая терапия, включая противосудорожные и гормональные препараты. Эти средства помогают справиться с нарушениями в работе ЦНС, но не заменяют реабилитационные мероприятия, обязательные в восстановительный период.
Среди отдаленных последствий геморрагического инсульта и операции пациенты часто отмечают:
- выраженное нарушение памяти;
- кратковременные помутнения сознания;
- быструю утомляемость и физическую слабость;
- изменения психики, проявляющиеся в агрессивности или депрессии;
- нарушения пищеварительной системы, приводящие к быстрой потере массы тела.
Одним из последствий геморрагического инсульта является снижение памяти.
Важно отметить, что такие последствия не всегда связаны с операцией. Геморрагический инсульт, даже после консервативной терапии, часто оставляет выраженные нарушения в работе различных систем организма. Оперативное вмешательство на головном мозге редко приводит к летальному исходу — таких случаев фиксируется не более 2%.
Как уменьшить риск осложнений?
Для минимизации риска послеоперационных осложнений и обеспечения оптимальных условий для быстрого восстановления функций показан курс реабилитации. После геморрагического инсульта он должен быть максимально полным. Перечень процедур включает:
- Дыхательную гимнастику с плавным переходом от пассивных к активным упражнениям.
- Занятия с психологом и логопедом.
- Лечебную физкультуру (ЛФК) — от пассивных движений к самостоятельным упражнениям, что способствует восстановлению нейронных связей и двигательной активности.
- Ношение специальных костюмов и использование тренажеров.
Роботизированная реабилитация с помощью Локомата.
- Массаж — расслабляющий или стимулирующий.
- Гидротерапия, цветотерапия, электронейростимуляция.
Необходимо полностью исключить любые отрицательные факторы в послеоперационный период. Курение и алкоголь недопустимы, питание должно быть сбалансированным и содержать достаточное количество клетчатки, белка и витаминов.
После операции пациенту автоматически присваивается группа инвалидности сроком до трех лет, а в некоторых случаях и дольше, в зависимости от выраженности неврологического дефекта. Это не является «приговором», и по достижении необходимого уровня восстановления группа инвалидности может быть снята, что позволяет человеку вернуться к трудовой деятельности.
Использованные источники: golovalab.ru
Виды хирургического вмешательства при возникновении инсульта
Операция при инсульте головного мозга необходима, если существует угроза распространения крови в более глубокие слои. Это может быть вызвано аневризмой или холестериновыми образованиями во внутренней сонной артерии, что требует срочного хирургического вмешательства.
Не всегда пациент осознает необходимость госпитализации. Чаще всего больные попадают на операционный стол неожиданно, после резкого удара или при выявлении патологии во время обследования.
Это может стать причиной инсульта и быстрой смерти. Уже через несколько минут мозг начинает гибнуть от недостатка кровоснабжения.
Хирургическое вмешательство
Иногда операция становится единственным способом спасти человека от серьезных последствий.
Такое решение может принять нейрохирург, если диагноз подтверждает наличие патологических процессов в головном мозге, выявленных при сканировании. Например, когда необходимо удалить гематому или провести клипирование аневризмы в сонных артериях.
Операция занимает не более 10–15 минут. Однако в некоторых случаях, например, при инсульте, операция может быть противопоказана из-за нестабильности артериального давления. В таких ситуациях хирургические вмешательства проводятся только после стабилизации состояния пациента.
Послеоперационный период
Терапия в восстановительном периоде направлена на предотвращение прогрессирования отека мозга и повторного кровоизлияния. Возможные серьезные осложнения включают:
- паралич;
- изменения речевой и двигательной активности;
- потерю зрения;
- нарушения центральной и вегетативной нервной системы (ухудшение памяти, невнятная речь и др.).
Срок проведения операции имеет большое значение: состояние пациента остается нестабильным, если хирургическое вмешательство задерживается. Это может привести к временной или постоянной потере интеллектуальных способностей, нарушению речи и помутнению сознания.
Основным осложнением после операции при инсульте является отек мозговой ткани, который может сохраняться до двух недель. Это состояние опасно для жизни, и для его устранения пациенту вводят осмотические и мочегонные средства (например, Маннит, Лазикс), барбитураты (Тиопентал натрия) и проводят гипервентиляцию.
Важно постоянно контролировать артериальное давление пациента, так как гипертензия может спровоцировать новое или усилить старое кровотечение. Уровень систолического давления не должен превышать 130 мм рт. ст. В противном случае назначаются препараты с коротким сроком действия для коррекции гемодинамики.
После операции пациент может испытывать общее недомогание, расстройства желудочно-кишечного тракта и тошноту. Возможны временное помутнение рассудка и головокружение. Послеоперационный период часто сопровождается упадком сил и резкой потерей веса. Пациенты, перенесшие инсульт, также могут страдать от стресса и нервного истощения, поэтому в этот период особенно важны забота и внимание со стороны близких.
Факторы риска
В медицинской практике есть факторы, которые ограничивают возможность проведения операций на головном мозге. Наиболее нежелательным возрастом для операций после инсульта считается 70 лет. В таких случаях врачи выбирают щадящие народные или медикаментозные средства для пожилых пациентов.
Тем не менее, в некоторых случаях операция на голове все же может быть назначена.
Риск осложнений во время операции при инсульте или после него повышается у:
- Людей с сахарным диабетом, имеющих необратимые изменения в организме.
- Пациентов с заболеваниями почек, сердечно-сосудистой и дыхательной систем.
- Из-за гнойных очагов в внутренних органах.
- При наличии раковых образований.
- Пациентов без сознательной активности головного мозга, когда жизненные функции поддерживаются только с помощью искусственного оборудования.
Методики
Кровоизлияние возникает из-за расслоения крупных артерий головного мозга и образования атеросклеротических наслоений. Это приводит к резкому наполнению аневризмы кровью и ее повреждению. Образуется сгусток гематомы, который удаляют во время операции, чтобы избежать давления на соседние участки.
Для спасения жизни пациента необходимо быстро провести операцию на головном мозге. Позднее лечение из-за аневризмы увеличивает риск повторного инсульта.
Врач нейрохирургического отделения выбирает подходящий метод операции для конкретного пациента:
-
Клипирование аневризмы. Доступ к патологическому процессу осуществляется через небольшой надрез в 2 мм в области бедренной артерии. Ангиограф с помощью тонкого катетера может достичь практически любого нарушения кровотока в мозге. Этот метод позволяет избежать дополнительных вмешательств через верхний слой головы, как при трепанации черепа. Во время операции аневризму постепенно сжимают специальными средствами, напоминающими клипсы, освобождая мешочек с кровью.
-
Трепанация черепной коробки. Это хирургическое вмешательство требует много времени и длительного восстановления. Применяется крайне редко, только в 24% случаев при инсульте.
-
Стентирование сосудов. Этот метод используется в профилактических целях. В бедренный кровеносный сосуд вводится тонкая трубка (катетер) с расширяющимся баллончиком, который создает просвет в артерии с атеросклеротическим наростом. Затем в сосуд вставляется стенд в виде сетки, который расширяет просвет и улучшает кровоток.
-
Каротидная эндартерэктомия. Применяется при тяжелом течении инсульта и заключается в полном удалении холестериновой бляшки для восстановления питания тканей головного мозга.
-
Селективный тромболизис. Этот метод включает применение средства, уменьшающего объем нароста в артериях, разжижающего кровь и предотвращающего дальнейшую закупорку.
Выбор метода лечения после инсульта зависит от возраста пациента и результатов окончательного сканирования состояния сосудов.
Восстановление кровообращения
Полностью вернуть человека к жизни после инсульта с помощью одного метода невозможно. Для предотвращения последствий и осложнений, вызванных недостатком кислорода в мозге, применяются различные подходы.
Лечение пациентов с патологиями возможно при сочетании физиотерапевтических, медикаментозных и хирургических процедур с народными средствами.
-
Можно приготовить средство из равного количества лимонов и апельсинов. Пропустите их через блендер, затем смешайте с 30 мл меда. Настаивайте 24 часа и храните в прохладном месте. Принимайте три раза в день по 15 г добавки к чаю. Это средство улучшает давление, выводит шлаки и очищает сосуды от холестерина.
-
Настои из сбора лекарственных растений: корня валерианы, ягод боярышника, пустырника и пиона уклоняющегося. Каждая трава настаивается на 100 мл этилового спирта и смешивается с 3 ст. л. эвкалиптовой настойки, Корвалола и мятной настойки в равных пропорциях. Готовое средство переливается в темную стеклянную тару с добавлением нескольких гвоздик и настаивается две недели в темном месте, периодически перемешивая. Принимайте по 1 ч. л. за 30 минут до еды, разбавляя в полстакане жидкости.
-
Народное средство можно приготовить из 10 лепестков шелковицы, настоянных на двух стаканах кипятка, выдержанных на плите 180 секунд. Рекомендуется готовить в эмалированной посуде. Принимайте в течение 90–120 дней для укрепления сосудов и нормализации артериального давления.
Врачи не рекомендуют злоупотреблять народными средствами без предварительной консультации.
Особенности ухода
Тщательный уход необходим каждому пациенту после операций на голове. Больным требуются восстановительные процедуры для возвращения движений и способности к самообслуживанию.
Родные должны помогать пациенту не только в приеме пищи, но и в поддержании гигиеничности. Это включает уход за полостью рта, кожей, предотвращение пролежней и выполнение реабилитационных упражнений в домашних условиях.
Близкие могут пригласить сиделку, чтобы она помогала ухаживать за больным, меняла постельное белье и памперсы при необходимости.
Уход за пациентами после инсульта включает лечение препаратами: нейролептиками, успокоительными, антидепрессантами, антикоагулянтами и антиагрегантами, которые помогают устранить возникшие недомогания.
Использованные источники: insultovnet.ru
Операция при инсульте — показания и виды оперативного вмешательства, послеоперационный период, осложнения
Инсульт — распространенная патология и основная причина смертности: каждые шесть секунд в мире умирает один человек от этого заболевания. Ранее инсульт чаще диагностировался у людей старше 60–65 лет, но в последние годы болезнь значительно «помолодела» и встречается даже у детей. Существует несколько методов лечения, самым радикальным из которых является операция.
Что такое инсульт
Инсульт — это острое нарушение кровообращения мозга, приводящее к повреждению нервных клеток. Патология проявляется локальной или общемозговой неврологической симптоматикой, которая продолжается более суток или приводит к летальному исходу из-за цереброваскулярных отклонений. Для определения расположения поражения используется МРТ (магнитно-резонансная томография).
Существует «терапевтическое окно» — 3–6 часов после инсульта, в течение которого можно предотвратить необратимые нарушения и гибель клеток с помощью лечебных манипуляций. Инсульт может быть геморрагическим или ишемическим. Геморрагический инсульт сопровождается кровоизлиянием в головной мозг или его оболочки, а ишемический — закупоркой или сужением кровеносных сосудов. Также выделяют спинальный инсульт, который поражает спинной мозг.
Ишемический инсульт чаще встречается у пожилых людей, особенно мужчин, и характеризуется постепенным нарастанием симптомов. Он возникает из-за спазма сосудов, что приводит к прекращению кровоснабжения мозга, кислородному голоданию и отмиранию клеток. К факторам риска относятся стресс, повышенная физическая нагрузка и употребление алкоголя.
Геморрагический инсульт проявляется кровоизлиянием в мозг, при этом гибель нервных клеток происходит из-за сдавливания гематомой. Основной причиной является истончение сосудистых стенок из-за церебральной патологии. Симптомы развиваются быстрее и сопровождаются серьезными неврологическими отклонениями.
В 5% случаев причина инсульта остается неясной. Лечение после инсульта направлено на восстановление нервных клеток (нейронов), устранение первичных факторов и предотвращение повторного удара. Знание основных признаков инсульта может спасти жизнь, так как срок оказания помощи составляет 3–6 часов.
Показания к проведению операции
Инсульт требует срочной медицинской помощи в течение нескольких часов, чтобы избежать необратимых последствий. Существует несколько методов лечения кровотечений, но наиболее эффективным часто оказывается операция, позволяющая удалить очаг кровоизлияния. Показания для хирургического вмешательства включают:
- Поражение продолговатого мозга с отеком или сдавлением, приводящее к прогрессирующему неврологическому дефекту, так называемому мозжечковому инсульту (с очагом более 3 см).
- Гематома на коре полушарий глубиной до 1 см и объемом крови не более 30 мл.
- Аномалии сосудов (например, мальформация или аневризма), сопровождающиеся кровотечением. Для подтверждения диагноза необходимо провести ангиографию.
- Коматозное состояние, продолжающееся более 6 часов. В этом случае эффективна декомпрессия путем удаления части черепа.
- Абсцессы и отеки головного мозга, травмы черепа и аномалии его развития могут также привести к инсульту.
Какую операцию делают при инсульте
Операции на открытом мозге всегда связаны с высоким риском и могут привести к серьезным осложнениям, включая смерть пациента. Хирургическое вмешательство проводится только после точной диагностики и дифференциации ишемического или геморрагического типов от других неврологических заболеваний, таких как аневризмы сосудов мозга.
В последние годы появились малоизученные методики удаления гематом, требующие специального оборудования и квалифицированного медицинского персонала. К таким методам относятся стереотаксический, при котором в черепе делают небольшой прокол, и эндоскопический, предполагающий создание небольшого отверстия. Все операции на мозге остаются рискованными.
При ишемических инсультах
Ишемический инсульт чаще всего возникает на фоне гипертонической болезни, церебрального атеросклероза и пороков сердца. Он характеризуется нарушением мозгового кровообращения, что приводит к недостатку кислорода в тканях мозга и разрушению нервных клеток. Закупорка артерий происходит из-за оторвавшихся фрагментов атеросклеротических бляшек и тромбов.
Терапия ишемического инсульта направлена на восстановление кровообращения в церебральных сосудах. Для этого используют антиагреганты, тромболитики и антикоагулянты. Если консервативное лечение неэффективно, проводят хирургическое вмешательство:
- Каротидная эндартерэктомия — удаление внутренней стенки сонной артерии, пораженной атеросклеротической бляшкой. Операция выполняется под местной анестезией, имеет короткий период реабилитации и меньше осложнений, так как общий наркоз после инсульта может ухудшить состояние.
- Каротидное стентирование — назначается пациентам, перенесшим эндартерэктомию или тем, кому она противопоказана. Проводится при сужении просвета сонной артерии до 60%.
- Стентирование сонных артерий и удаление тромбов — операция выполняется эндоваскулярным методом без разрезов. В суженное место артерии вводится стент для улучшения кровотока.
- Селективный тромболизис — введение препаратов, растворяющих тромбы.
Виды оперативного вмешательства при геморрагическом инсульте
При остром нарушении мозгового кровообращения (ОНМК) геморрагического типа применяются различные хирургические методы, эффективность которых зависит от размера и локализации гематомы. Некоторые из современных подходов еще недостаточно изучены. Рассмотрим несколько эффективных видов хирургического вмешательства:
- Трепанация черепа — классический метод, при котором в черепной коробке создается отверстие для установки дренажа. Этот метод применяется при остром отеке мозга и снижает летальность от инсульта на 30%. Однако он имеет высокий риск травматичности.
- Стереотаксический метод — введение катетера в полость гематомы для удаления содержимого с помощью аспирации. Используется при глубоких кровотечениях, иногда с добавлением тромболитиков. Недостаток метода — невозможность полностью остановить кровотечение.
- Удаление части кости черепа с последующим закрытием места кожным лоскутом применяется при угрозе комы. Если состояние пациента улучшается, требуется повторная операция.
- Клипирование аневризмы — наложение специальной клипсы на шейку аневризмы, которая остается внутри черепной коробки и предотвращает рецидив заболевания.
Противопоказания к хирургическому вмешательству
Операция на головном мозге всегда связана с риском для жизни пациента, поэтому к этому вопросу нужно подходить ответственно. При своевременной и качественной медицинской помощи, а также отсутствии деструктивных изменений, летальный исход возможен в 25–35% случаев. Существуют противопоказания для хирургического вмешательства:
- артериальная гипертензия;
- сердечная недостаточность;
- короткий промежуток между инсультом и инфарктом (менее полугода);
- сопутствующие патологии головного мозга регрессионного характера;
- возраст пациента старше 70 лет (не всегда является основанием для отказа);
- соматические заболевания (сахарный диабет, плохая свертываемость крови, печеночная и почечная недостаточность);
- злокачественные опухоли мозга;
- неврологический дефицит;
- нестабильная стенокардия;
- психические заболевания;
- острое воспаление с образованием гноя;
- коматозное состояние.
Последствия и прогнозы для больного
Кровотечения представляют серьезную опасность, особенно при наличии сопутствующих заболеваний, что может привести к декомпенсации. Лечение инсульта осложняется тяжелым начальным течением болезни и ограниченной эффективностью медикаментозной терапии. Операция по классической методике может лишь незначительно улучшить прогноз пациента.
Летальный исход чаще всего наблюдается при геморрагическом инсульте из-за повторного кровотечения или прогрессирующего отека мозга. Инвалидность фиксируется у каждого второго пациента из-за неврологических нарушений. Размер гематомы существенно влияет на конечный результат лечения. Возможные инфекционные осложнения, тромбы и сгустки крови также могут определять исход операции при инсульте.
Использованные источники: vrachmedik.ru
Риски операции после инсульта головного мозга
Инсульт вызывает серьезные осложнения и может привести к смерти. Важно своевременно оказать медицинскую помощь. Операция после инсульта головного мозга направлена на фиксацию аневризмы, иссечение гематомы, кисты или бляшки. Хирургическое лечение спасает жизни в 85% случаев. Эффективная помощь при кровоизлиянии в мозг возможна только в первые 6 часов. В городских больницах работают нейрохирургические отделения, где пациентам предоставляется экстренная помощь и проводятся неотложные операции на головном мозге.
Виды хирургического вмешательства
Оперативные методики лечения применяются как при геморрагических, так и при ишемических инсультах. Нарушение целостности крупных артерий, разрыв аневризмы и образование атеросклеротических наслоений могут привести к кровоизлиянию в мозг. Инсульт вызывает образование бляшек, гематом и кист, которые сдавливают ткани и вызывают отек. Задача нейрохирурга — удалить новообразования, предотвратить повторный инсульт и восстановить нормальную мозговую деятельность.
Существуют следующие виды операций при инсульте головного мозга:
-
Трепанация черепа (краниотомия). Открытое хирургическое вмешательство проводится в 25% случаев. Краниотомия назначается для удаления объемных новообразований, при отеках и рецидивах патологического состояния.
-
Клипирование аневризмы. Через небольшой разрез на коже в бедренную артерию вводится катетер, который движется к месту повреждения в головном мозге. Аневризма сжимается специальными инструментами, напоминающими клипсы, и кровяной мешочек вовлекается в нормальный кровоток.
-
Каротидная эндартерэктомия. Доступ к сонной артерии открывается через шею. Хирург останавливает кровоток, производит разрез в области сужения, выскабливает стенки артерии и удаляет атеросклеротические бляшки, после чего зашивает разрез. Операцию лучше проводить под местной анестезией.
-
Стентирование сосудов. Это малотравматичное вмешательство проводится для профилактики рецидива. Через бедренную артерию вводится катетер с расширителем, который достигает области сужения, после чего устанавливается сетка для расширения просвета артерии.
-
Селективный тромболизис. Лечение проводится строго в первые 6 часов после инсульта и направлено на растворение тромба внутри сосуда. Лекарство вводится в пораженную область через катетер по артериям (бедренной или сонной).
Выбор операции при инсульте принимает нейрохирург, учитывая возраст и общее состояние пациента, а также наличие сопутствующих заболеваний. В процессе лечения также участвуют невропатолог и флеболог. Важно провести тщательное сканирование сосудов, чтобы назначить соответствующий тип хирургического лечения.
Особенности проведения краниотомии
Трепанация черепа — сложная и длительная процедура, которая занимает от 5 до 15 часов. Восстановление мозгового кровообращения требует высокой точности и опыта нейрохирурга. Открытое вмешательство назначается редко из-за риска серьезных осложнений. Однако в некоторых случаях краниотомия — единственный способ помочь пациенту.
Этапы открытой операции при инсульте:
-
Подготовка пациента. Анестезиолог вводит пациента в наркоз через вену или эндотрахеально. После засыпания голова фиксируется в специальном устройстве для обеспечения неподвижности. Для снижения давления спинномозговой жидкости устанавливается люмбальный дренаж.
-
Вскрытие черепа. Нейрохирург делает разрез скальпелем по линии роста волос, отделяя кожу от черепа. Затем сверлом создается отверстие, а медицинской пилой удаляется лоскут черепа, который после операции возвращается на место.
-
Вскрытие мозговой оболочки. Нейрохирург использует специальные очки с микроскопом для наблюдения за изменениями в тканях мозга. Операция проводится тонким инструментом, чтобы не повредить здоровые участки. Вскрывается твердая мозговая оболочка, и удаляются последствия кровоизлияния.
-
Закрытие черепа. После решения основной проблемы лоскут черепа возвращается на место и фиксируется металлическими скобами. На кожу накладываются косметические швы, и шрам становится незаметным благодаря росту волос.
При ишемическом инсульте с обширным отеком может потребоваться декомпрессионная краниотомия. Удаляется участок костей черепа для уменьшения давления на мозговые ткани. Эта операция проводится редко из-за возможных непредвиденных последствий и назначается, когда другие методы лечения неэффективны.
Насколько опасно оперативное лечение инсульта
Открытое хирургическое вмешательство связано с высоким риском для жизни пациента.
Эффективность и безопасность трепанации зависят от скорости оказания первой помощи, возраста пациента и тяжести инсульта. Хирургия не всегда может предотвратить осложнения. Возможные последствия краниотомии включают:
- эпилепсию;
- внутричерепное кровотечение;
- обширный отек;
- повреждение тканей и сосудов;
- инфицирование;
- частичный или полный паралич;
- проблемы с памятью и речью;
- потерю веса;
- упадок сил;
- нарушения пищеварения;
- временное помутнение рассудка;
- тошноту и рвоту;
- головокружение и мигрени;
- трудности с восприятием окружающего мира.
В некоторых случаях после операции возможен повторный инсульт, связанный со слабостью стенок сосудов. Во время вмешательства могут быть повреждены здоровые ткани, что приводит к повторным кровоизлияниям в мозг. Постоперационный период часто бывает тяжелым. Пациенты заново учатся ходить, говорить, писать и читать. Они постепенно восстанавливают память о своей жизни и могут не сразу узнавать родных. Однако полное восстановление возможно при должном уходе и усилиях самого пациента.
Противопоказания к оперативному лечению инсульта
Кровоизлияние в мозг — серьезная патология, требующая длительной реабилитации. Физические и психические ресурсы пациента истощаются, поэтому операция должна проводиться своевременно и осторожно. В некоторых случаях нейрохирург или флеболог могут не рекомендовать хирургическое лечение из-за риска серьезных осложнений или летального исхода.
Существуют противопоказания для хирургического вмешательства при инсульте:
- онкологические заболевания;
- коматозное состояние;
- высокое артериальное давление;
- неврологический дефицит;
- сахарный диабет;
- перенесенные менее 6 месяцев назад инсульт или инфаркт;
- гнойное воспаление мозговой оболочки;
- возраст старше 70 лет;
- почечная или печеночная недостаточность;
- сердечная недостаточность.
Если есть одно или несколько противопоказаний, операцию откладывают до стабилизации состояния пациента. В редких случаях хирургическое вмешательство может быть проведено, если это единственный шанс на спасение, но в таких ситуациях выживаемость составляет лишь 50%. При отсутствии противопоказаний смертность снижается до 25%. Эффективность радикальной терапии зависит от индивидуальных физиологических характеристик пациента.
Использованные источники: krov.expert
Источник: candyland27.ru