Нижняя полая вена — один из крупнейших сосудов кровеносной системы человека. Она переносит кровь в правое предсердие от органов брюшной полости, малого таза и нижних конечностей. Несмотря на большой диаметр, в ее просвете могут образовываться тромбы. Прекращение кровообращения в этом сосуде может иметь серьезные последствия, и тромбоз нижней полой вены часто приводит к летальному исходу. Эта патология в 90% случаев становится причиной тромбоэмболии легочной артерии.
Причины развития
Система нижней и верхней полых вен, воротной вены – лекция
Верхняя полая вена
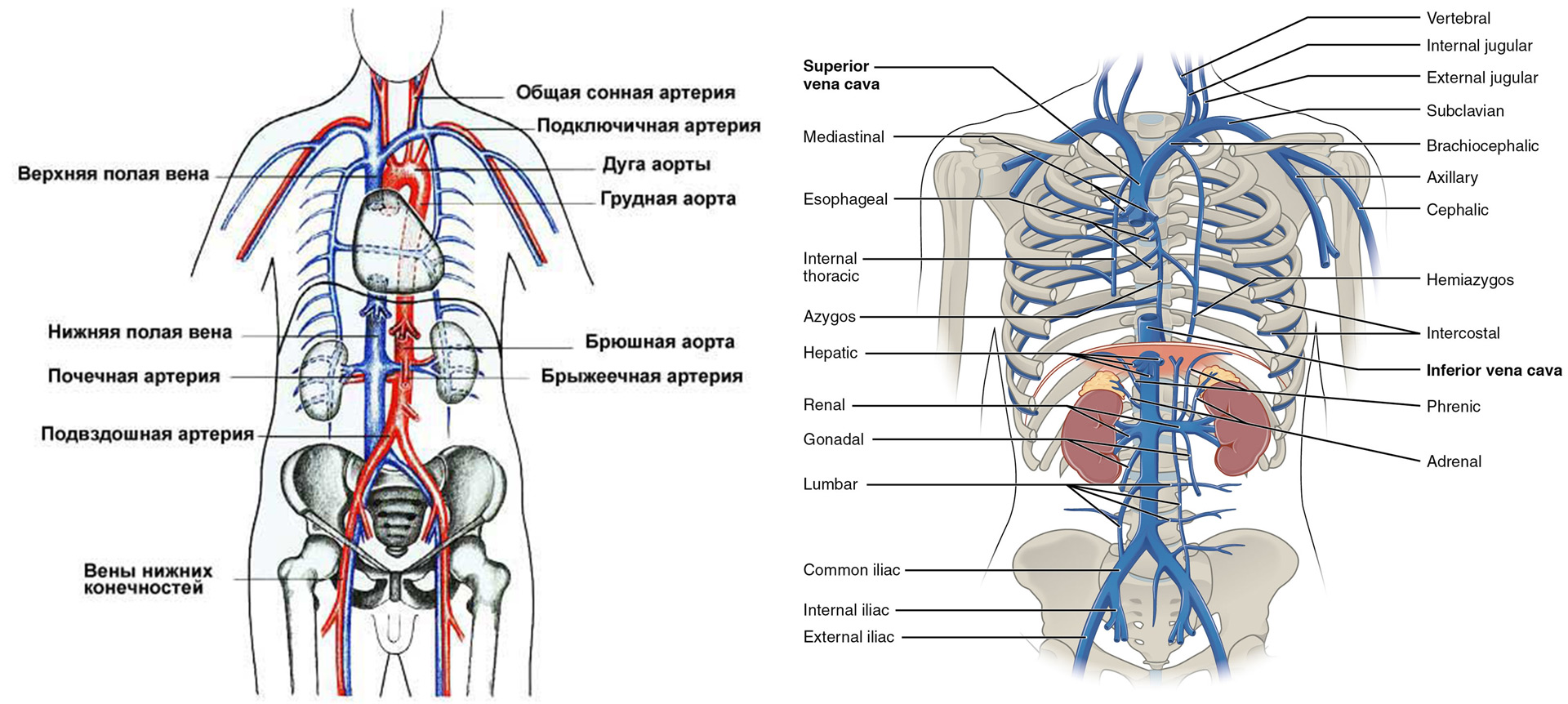
*Верхняя полая вена (ВПВ) — крупный сосуд диаметром около двух сантиметров и длиной 5-7 см, который отводит кровь от головы и верхней части туловища. Она расположена в передней части средостения и не имеет клапанов. ВПВ образуется соединением двух плечеголовных вен позади места соединения первого ребра с грудиной справа. Сосуд почти вертикально спускается вниз до хряща второго ребра, затем проходит в сердечную сумку и, в проекции третьего ребра, попадает в правое предсердие.
Спереди от ВПВ находятся тимус и участки правого легкого. Справа сосуд покрыт средостенным листком серозной оболочки, а слева примыкает к аорте. Задняя часть ВПВ расположена перед корнем легкого, сзади и немного левее находится трахея. В клетчатке позади сосуда проходит блуждающий нерв.
ВПВ собирает кровь от тканей головы, шеи, рук, груди и брюшной полости, а также от пищевода, межреберных вен и средостения. В нее впадают непарная вена и сосуды, несущие кровь от средостения и перикарда.*
Видео: верхняя полая вена – образование, топография, приток
Нижняя полая вена
Нижняя полая вена (НПВ) не имеет клапанов и является самой широкой веной в организме. Она начинается с объединения двух общих подвздошных вен, устье расположено правее ветвления аорты на подвздошные артерии. Топографически начало НПВ находится на уровне межпозвонкового диска между 4-м и 5-м поясничными позвонками.
НПВ направляется вертикально вверх, располагаясь правее брюшной аорты. Сзади она лежит на большой поясничной мышце правой половины тела, а спереди покрыта серозной оболочкой.
По пути к правому предсердию НПВ проходит за 12-перстной кишкой, корнем брыжейки и головкой поджелудочной железы, затем входит в борозду печени и соединяется с печеночными венами. Далее она проходит через диафрагму, где имеется специальное отверстие для НПВ, поднимается в заднее средостение, достигает сердечной сорочки и соединяется с сердцем.
НПВ собирает кровь из вен поясницы, нижних диафрагмальных и висцеральных ветвей, идущих от внутренних органов: яичниковых у женщин и яичковых у мужчин (правые впадают непосредственно в полую вену, левые — в почечную слева), почечных вен (идут горизонтально от ворот почек), правой надпочечниковой вены (левая соединяется с почечной) и печеночных вен.
Нижняя полая вена забирает кровь от ног, тазовых органов, живота и диафрагмы. Кровь движется по ней снизу вверх, а слева от сосуда на протяжении всей его длины располагается аорта. В месте входа в правое предсердие НПВ покрыта эпикардом.
Видео: нижняя полая вена – образование, топография, приток
Патология полых вен
Изменения в полых венах обычно вторичны и связаны с заболеваниями других органов. Поэтому их называют синдромом верхней или нижней полой вены, подчеркивая несамостоятельный характер патологии.
Синдром верхней полой вены
Синдром верхней полой вены чаще встречается у мужчин в возрасте 40-60 лет.
Причины синдрома верхней полой вены включают:
- Бронхолегочный рак;
- Лимфогранулематоз и увеличение лимфоузлов средостения из-за метастазов;
- Аневризму аорты;
- Инфекционные и воспалительные процессы (например, туберкулез, воспаление перикарда);
- Тромбоз, связанный с длительным нахождением катетера или электрода.
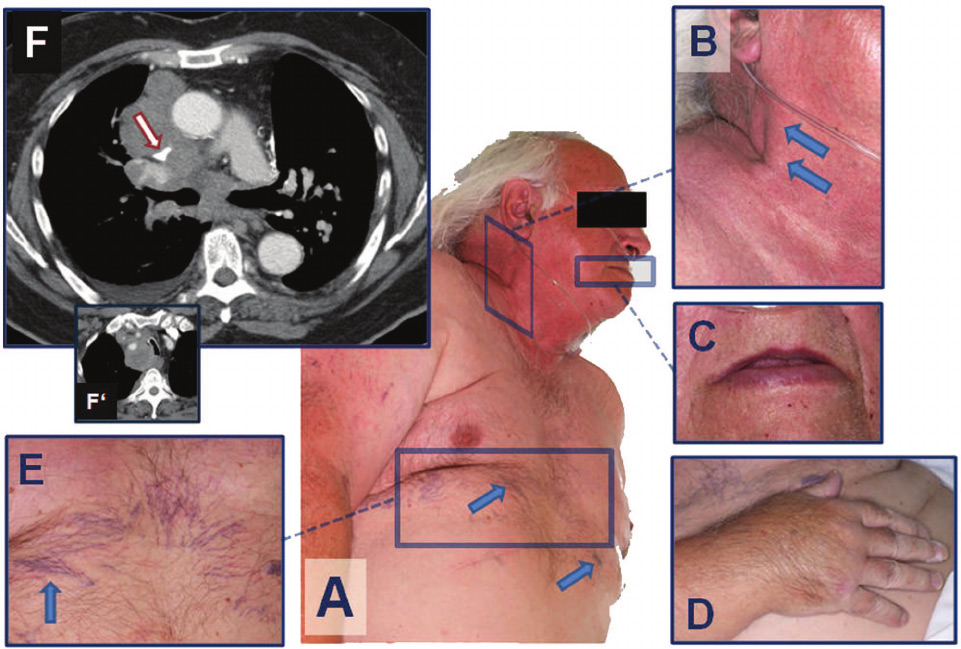
Сдавление сосуда или нарушение его проходимости затрудняет венозный отток от головы, шеи и рук к сердцу, что приводит к венозному застою и серьезным гемодинамическим расстройствам.
Симптомы синдрома зависят от скорости нарушения кровотока и состояния обходных путей. При резком перекрытии сосудистого просвета симптомы развиваются быстро, тогда как медленное нарастание патологии (например, увеличение лимфоузлов) приводит к постепенному ухудшению.
Классическая триада симптомов при расширении или тромбозе верхней полой вены:
- Отечность лица, шеи и рук.
- Синюшность кожи.
- Расширение подкожных вен верхней половины тела.
Пациенты жалуются на затрудненное дыхание, осиплость голоса, нарушения глотания, кашель и боли в груди. Резкое повышение давления в верхней полой вене может вызвать разрывы сосудов и кровотечения из носа, легких и пищевода.
Около трети пациентов сталкиваются с отеком гортани, что может привести к асфиксии. Увеличение венозной недостаточности может вызвать отек головного мозга, что представляет опасность для жизни.
Для облегчения симптомов пациенты предпочитают сидячее или полусидячее положение, что улучшает венозный отток. В лежачем положении симптомы усиливаются.
Признаки нарушения оттока крови от головного мозга:
- Головная боль;
- Судороги;
- Сонливость;
- Нарушения сознания, вплоть до обмороков;
- Снижение слуха и зрения;
- Пучеглазие из-за отека клетчатки за глазными яблоками;
- Слезотечение;
- Шум в голове или ушах.
Для диагностики синдрома применяются рентгенография легких, компьютерная и магнитно-резонансная томография, а также флебография для определения локализации и степени закупорки сосуда. Пациенты также направляются к офтальмологу для выявления застойных явлений на глазном дне и на ультразвуковое исследование сосудов головы и шеи.
До выяснения причины венозного застоя пациенту назначают диету с низким содержанием соли, мочегонные препараты и гормоны, а также ограничивают питьевой режим.
Если причиной является рак, пациенту назначают химиотерапию, облучение или операцию. При тромбозе применяются тромболитики и планируется операция для восстановления кровотока.
Абсолютные показания к хирургическому лечению — это острая обструкция сосуда тромбом или быстро увеличивающаяся опухоль при недостаточности коллатерального кровообращения.
При остром тромбозе выполняется тромбоэкстракция, а при опухоли — ее иссечение. В тяжелых случаях, когда стенка вены изменена или проросла опухолью, возможна резекция с замещением дефекта тканями пациента. Перспективным методом является стентирование вены в месте затруднения кровотока (баллонная ангиопластика), применяемое при опухолях и рубцовых деформациях. В качестве паллиативного лечения используются шунтирующие операции для обеспечения сброса крови мимо пораженного участка.
Синдром нижней полой вены
Синдром нижней полой вены — редкая патология, обычно связанная с тромбообразованием в сосуде.
Беременные женщины составляют особую группу пациентов с нарушением кровотока по полой вене. У них увеличивающаяся матка может сжимать сосуд, а также часто наблюдаются изменения свертываемости крови в сторону гиперкоагуляции.
Тромбоз нижней полой вены считается одной из самых тяжелых форм нарушения венозного кровообращения, так как затрагивает одну из крупнейших вен в организме. Диагностика и лечение осложнены не только редкостью синдрома, но и ограничениями в применении методов исследования у беременных.
Причинами синдрома могут быть тромбозы, часто сочетающиеся с закупоркой глубоких вен ног, бедренной и подвздошной вен. У почти половины пациентов наблюдается восходящее распространение тромбоза.
Нарушение тока крови по полой вене может возникнуть из-за перевязки вены для предотвращения эмболии легочных артерий при поражении вен нижних конечностей. Злокачественные новообразования в забрюшинном пространстве и органах живота вызывают закупорку нижней полой вены примерно в 40% случаев.
Во время беременности увеличивающаяся матка может сжимать нижнюю полую вену, особенно при многоплодной беременности, многоводии или крупном плоде. По данным, признаки нарушения венозного оттока могут наблюдаться у половины будущих матерей, но симптомы проявляются лишь у 10% из них, а выраженные формы — у 1% женщин. Часто беременность сочетается с нарушениями гемостаза и другими заболеваниями.
Патогенез синдрома нижней полой вены заключается в нарушении возврата крови в правую часть сердца и застое в нижней половине тела. Это приводит к переполнению вен ног и таза, недостатку крови в сердце и, как следствие, гипоксии и снижению артериального кровотока. Формирование коллатеральных путей оттока венозной крови может ослабить симптомы и тромботические поражения.
Клинические признаки тромбоза нижней полой вены зависят от степени и скорости закупорки, а также уровня окклюзии. Тромбоз может быть дистальным, когда поражается участок ниже почечных вен, или вовлекать почечный и печеночный сегменты.
Основные признаки тромбоза нижней полой вены:
- Боли в животе и пояснице, напряжение мышц стенки живота;
- Отеки ног, области паха, лобка и живота;
- Цианоз ниже зоны окклюзии (ноги, поясница, живот);
- Расширение подкожных вен, часто с уменьшением отеков благодаря коллатеральному кровообращению.
При тромбозе почечного отдела высок риск острой почечной недостаточности из-за венозного полнокровия. Быстро прогрессирует нарушение фильтрации, что может привести к анурии и повышению уровня азотистых продуктов в крови. Пациенты жалуются на боли в пояснице, их состояние ухудшается, возможны нарушения сознания.
Тромбоз в области печеночных притоков проявляется сильными болями в эпигастрии и под правой реберной дугой, желтухой, асцитом, интоксикацией, тошнотой и рвотой. При острой закупорке симптомы развиваются быстро, существует высокий риск острого поражения печени с высокой летальностью.
Нарушения кровотока на уровне печеночных и почечных притоков относятся к тяжелым патологиям с высокой смертностью, даже при современных медицинских возможностях. Окклюзия ниже почечных вен протекает более благоприятно, так как жизненно важные органы продолжают функционировать.
Закрытие просвета нижней полой вены приводит к двустороннему поражению ног. Симптомы включают болезненность в конечностях, паху, животе и ягодицах, а также отечность, распространяющуюся по всей ноге и передней стенке живота. Под кожей могут быть видны расширенные венозные стволы, выполняющие роль обходных путей.
Более 70% пациентов с тромбозами нижней полой вены страдают от нарушений трофики в мягких тканях ног. На фоне отеков могут возникать незаживающие язвы, часто множественные, и консервативное лечение оказывается неэффективным. У большинства мужчин с поражением нижней полой вены наблюдается застой крови в органах малого таза, что может приводить к импотенции и бесплодию.
У беременных женщин симптомы сдавления нижней полой вены могут быть слабо выражены или отсутствовать при хорошем коллатеральном кровообращении. Признаки патологии могут проявляться в третьем триместре и включать отеки ног, слабость, головокружение и предобморочные состояния в положении на спине, когда матка давит на вену.
В тяжелых случаях синдром может проявляться потерей сознания и гипотонией, что негативно сказывается на развитии плода, вызывая гипоксию.
Для диагностики окклюзий или сдавления нижней полой вены используют флебографию, один из наиболее информативных методов. Также применяются ультразвук, МРТ, анализы крови на свертываемость и исследование мочи для исключения почечной патологии.
Источник: sosudinfo.ru