Статистика показывает, что тромбофлебитом нижних конечностей чаще страдают женщины. Причинами могут быть высокие каблуки, короткие юбки даже в мороз и прием гормональных контрацептивов, что приводит к воспалению венозных стенок на ногах.
Тромбофлебит может иметь серьезные последствия, включая тромбоэмболию легочной артерии и сепсис. На что обратить внимание и как избежать осложнений? Рассмотрим симптомы тромбофлебита нижних конечностей, методы его диагностики, покажем фото и расскажем о способах лечения.
Причины и факторы риска
Тромбофлебит — воспаление стенок вен, вызванное образованием тромба в просвете сосуда. Чаще всего заболевание начинается на фоне варикоза. У 90% пациентов тромбофлебит затрагивает нижние конечности. Воспаление может поражать как поверхностные, так и глубокие вены. Существуют гнойная и негнойная формы тромбофлебита, а также острое, подострое и хроническое течение болезни.
Диета в борьбе с тромбофлебитом
Народные методы лечения тромбофлебита включают специальную диету, направленную на разжижение крови. Рекомендуется употреблять:
- льняное и оливковое масла;
- лук;
- чеснок;
- семечки подсолнуха;
- какао;
- яблочный уксус;
- свеклу;
- бахчевые;
- помидоры;
- геркулес;
- клюкву;
- лимон;
- черешню;
- калину.
Также полезно ежедневно принимать смесь из 1 столовой ложки меда, 2 столовых ложек растительного масла и 1 чайной ложки чеснока.
Пиявки при лечении тромбофлебита
Этот метод подходит для лечения острого тромбофлебита. Пиявки должны присасываться выше пораженной области (нельзя ставить их на вены). Они помогают нормализовать кровообращение и предотвращают застой крови в венах.
Наиболее эффективно размещать пиявок по обе стороны на расстоянии 2 см от поврежденной вены. Процедуру можно проводить в шахматном порядке на расстоянии не менее 6 см от пораженной области, используя 6–15 пиявок.
Не следует накладывать пиявок под коленом, а в паху их размещение требует осторожности. При наличии гнойного процесса лечение тромбофлебита в домашних условиях запрещено.
Обтирание при тромбофлебите
При тромбофлебите эффективно помогает растирание настойкой каланхоэ. Для ее приготовления потребуется 0,2 л водки и 2 ст. л. мелко нарезанных листьев каланхоэ. Смесь настаивается около недели. Курс лечения — 90 дней.
Ускорить выздоровление можно обтиранием пораженных участков мазью на основе свиного сала. После обтирания место нужно забинтовать на сутки. Для приготовления мази смешайте растопленное сало, мед, жидкое хозяйственное мыло, ихтиоловую и мазь Вишневского, а также сок лука и алоэ. Перед применением остудите смесь до комнатной температуры.
Лечить тромбофлебит на поверхностных венах можно спиртовой настойкой с добавлением акации. Также рекомендуется использовать ежедневные компрессы: 2 ст. л. настойки развести в 0,2 л кипятка и применять через 2 часа.
Положительный эффект при тромбофлебите можно достичь с помощью мази на основе мумие. Разведите мумие в вазелине в соотношении 1:5 и используйте для обтирания дважды в день. Для внутреннего применения смешайте 8 г мумие с 0,5 л воды и принимайте по 20 капель до еды.
Аппликации
Человеку с тромбофлебитом глубоких вен необходимо соблюдать покой минимум 3 дня, чтобы избежать отрыва тромба. При лечении острого тромбофлебита первым шагом является наложение компрессов.
Для компресса подойдет холодное мокрое полотенце, смоченное в растворе морской соли (1–1 ч. л. на 1 л воды). Полотенце следует прикладывать к пораженному месту на 30 минут, делая 30-минутные перерывы между приложениями.
Также рекомендуется использовать аппликацию из двух слоев над пораженной областью. Перед процедурой нужно протереть больное место теплой водой для открытия пор. Затем возьмите травы в равных долях: шалфей, череду, птичий горец и ромашку. Смесь (5 ст. л.) залейте 1 л воды и доведите до кипения.
Кипятите отвар несколько минут, затем уменьшите огонь до минимума и оставьте на 1,5 часа. После этого снимите отвар с огня и настаивайте около 3 часов. Сложите марлю в 4 слоя, намочите в остывшем отваре и обмотайте пораженное место.
Компрессы
Следующим этапом возьмите второй отрез марли, сложите его в 4 слоя и намочите в растворе морской соли. Обмотайте этой марлей поверх первого слоя. Для фиксации используйте эластичный бинт или элемент одежды. Держите аппликацию не менее 4 часов. Утепление не требуется.
Процедуру необходимо проводить ежедневно. Для восстановления мелких сосудов между пальцами используйте бинт вместо марли. Этот метод помогает быстро вылечить тромбофлебит.
Снижение воспаления при тромбофлебите наблюдается при наложении на пораженные участки листьев сирени, хрена, змеиного горца или отбитых листьев капусты, предварительно смазанных подсолнечным маслом. Спиртовая настойка рябины, разбавленная водой (1:3), также подходит для компресса. Смочите марлю в смеси и приложите к пораженному участку.
Это народное средство помогает избавиться от тромбофлебита нижних конечностей за несколько месяцев. Прикладывание тертого сырого картофеля также дает положительный результат. Оберните полученную кашицу бинтом или марлей и оставьте на ночь.
Каждый день делайте компрессы с томатами три раза. Для этого разрежьте помидор и положите на больную область до появления жжения, затем промойте водой.
Перетертую полынь, смешанную с простоквашей, можно использовать для борьбы с отеками при тромбофлебите. Нанесите кашицу на пораженную область и оставьте на ночь.
Компрессы на основе следующих трав помогают при тромбофлебите:
- донник, окопник (корень), лекарственная ромашка;
- календула, ромашка, татарник, корни алтея, окопник и девясил.
Чтобы приготовить отвар, возьмите 0,5 л кипящей воды и 3 ст. л. сбора. Настаивайте не менее 2 часов.
Настойки и ванны при тромбофлебите
Для достижения положительного результата при лечении тромбофлебита рекомендуется комбинировать методы народной медицины: компрессы, аппликации, обтирания, ванны и настойки для внутреннего приема. Однако следует помнить, что горячие ванны при тромбофлебите противопоказаны.
Настойки и ванны можно приготовить из:
- Крапивы. Измельчите 1 ст. л. листьев и залейте 0,2 л кипящей воды. Настаивайте 60 минут. Принимайте по 30 мл перед едой (3 раза в день).
- Мускатного ореха. Измельчите стакан орехов, залейте водкой и настаивайте 10 дней. Принимайте по 20 капель 3 раза в день.
- Сушеницы. В 10 л кипящей воды добавьте 150 г сушеницы. Настаивайте 60 минут. Держите ноги в растворе 30 минут. Процедуру выполняйте ежедневно.
- Коры ивы и дуба. В 10 л воды добавьте 1 стакан сбора. Настаивайте не менее 3 часов, затем прокипятите 30 минут. Остудите отвар, опустите в него ноги и укутайте полотенцем. Время процедуры – 30 минут.
- Конского каштана и женьшеня. Настойку можно приобрести в аптеке. Принимайте по 20 капель до еды.
- Донника. В 1 л водки добавьте 100 г донника. Настаивайте не менее 21 дня. Принимайте по 20 капель до еды.
Тромбоз глубоких вен: классификация и механизм образования
Процесс образования тромба включает три фактора, известные как триада Вирхова:
- сгущение крови;
- замедление кровотока;
- повреждение внутреннего слоя сосуда (эндотелия).
Тромб образуется только при наличии всех трех условий. Процесс начинается с повреждения сосудистой стенки, что запускает механизм коагуляции: тромбоциты прилипают к поврежденной поверхности и формируют фибриновый сгусток. Если система свертывания крови функционирует нормально, активируется фибринолиз, который предотвращает дальнейшее тромбообразование и растворяет сгусток, восстанавливая проходимость сосуда после заживления. Однако при нарушении фибринолиза из-за генетических или внешних факторов тромбоцитарная масса увеличивается, и образуется тромб.
Люди с варикозным расширением вен находятся в группе повышенного риска тромбозов. В этом случае уже выполняются два условия для формирования тромба: нарушение кровотока и гиперкоагуляция (повышенная свертываемость крови). Повреждение сосудистой ткани становится пусковым механизмом для развития тромбоза.
Факторы, предрасполагающие к образованию тромбов
Причины тромбоза можно рассматривать как совокупность факторов, способствующих тромбообразованию: гиперкоагуляция, нарушение целостности сосудистого эндотелия и замедление кровотока.
Патологии свертываемости крови бывают генетическими и приобретенными. Врожденная тромбофилия — это патологическое нарушение свертываемости, вызванное недостаточностью естественных коагулянтов. К приобретенным факторам, способствующим сгущению крови, относятся:
- травмы и хирургические операции;
- злокачественные опухоли;
- беременность и роды;
- воспалительные заболевания кишечника;
- сахарный диабет;
- тромбоцитопения — снижение уровня тромбоцитов;
- избыток животных жиров в рационе и ожирение;
- возраст старше 45 лет;
- сердечная недостаточность, инфаркт миокарда, инсульт;
- сепсис и инфекционные болезни;
- лекарственные препараты: анестетики, противозачаточные средства, химиотерапия.
Наиболее частой причиной замедления кровотока в нижних конечностях является недостаточная двигательная активность. При умеренно активном режиме отток крови обеспечивается сокращением икроножных мышц. К нарушениям кровотока также приводят:
- сердечная недостаточность;
- варикозное расширение вен;
- компрессия венозных сосудов при беременности, отеках и опухолях таза.
Повреждение венозной стенки может возникнуть как в результате прямого механического воздействия (медицинские манипуляции, катетеризация, инъекции, травмы), так и из-за воздействия вирусов или токсических веществ, выделяемых злокачественными клетками. Внутренние травмы сосудов также могут быть вызваны кислородным голоданием и курением.
Классификация тромбозов
Тромбозы глубоких вен (ТГВ) классифицируют следующим образом:
- По локализации: тромбоз глубоких вен верхней и нижней венозной системы. Тромбоз нижних конечностей делится на периферический (поражаются вены голени) и центральный (вены таза).
- По характеру течения: острый тромбоз глубоких вен и рецидивирующий.
- По распространенности: сегментарный, распространенный и обширный.
- По форме тромба: флотирующий (плавающий), пристеночный (кровоток проходит между сосудом и тромбом) и окклюзивный (тромб полностью перекрывает сосуд, препятствуя току крови).
Тромбоз в венах голени встречается более чем в 50% случаев. Он может затрагивать одну или несколько вен и распространяться вверх на подколенную и бедренную области, что называется восходящим тромбозом. Внутритазовое тромбообразование встречается реже.
Причины тромбофлебита
Тромбофлебит может поражать любые вены, но чаще всего встречается в сосудах нижних конечностей. Обычно заболевание развивается на фоне длительного варикозного расширения вен. Воспалительный процесс сначала затрагивает поверхностные вены, а при отсутствии лечения может перейти на глубокие.
Развитие тромбофлебита связано с несколькими факторами:
- повышение свертываемости крови;
- изменения в составе крови;
- замедление кровотока;
- повреждение стенок или клапанов вен по различным причинам (трофические или эндокринные расстройства, заболевания, травмы);
- присоединение инфекции.
Часто тромбофлебит поверхностных вен вызывают ятрогенные факторы, такие как венесекция или венепункция.
Предрасполагающими факторами к тромбофлебиту являются:
- варикозное расширение вен;
- травмы;
- местные и системные гнойно-воспалительные процессы;
- послеродовой период;
- посттромбофлебитический синдром;
- некоторые заболевания крови;
- состояние после абортов и хирургических вмешательств;
- хронические заболевания сердечно-сосудистой системы;
- онкологические заболевания;
- инфекционные заболевания;
- длительная катетеризация вен или частые венепункции.
Симптоматика тромбоза
Симптомы тромбоза и их выраженность зависят от локализации процесса. Часто заболевание протекает без ярких симптомов, что затрудняет диагностику.
Поражение нижних конечностей
При тромбозе глубоких вен голени симптомы обычно слабо выражены. Это могут быть легкие боли в икроножной области, которые усиливаются при ходьбе и длительном стоянии. Если вовлечены несколько вен и нарушена их проходимость, болевой синдром может сопровождаться отечностью лодыжки.
Поражение общей бедренной вены проявляется более выраженной симптоматикой:
- повышение температуры больной ноги до 38°C;
- значительный отек, распространяющийся от лодыжки до бедра;
- посинение кожи конечности;
- увеличение лимфоузлов в паху;
- видимые подкожные вены в области бедер.
Пациенты ощущают умеренную тупую боль в голени и бедре при ходьбе и надавливании на вены. При тяжелом течении боль становится постоянной и пульсирующей, охватывая всю конечность.
При обширном тромбозе конечность горячая на ощупь и отечна, иногда отек распространяется на ягодицы. Ощущается острый болевой синдром, который проходит только после приема анальгетиков. Кожа приобретает синюшный оттенок, могут образовываться кровоточивые пузыри. Это состояние требует немедленной госпитализации. У 50% пациентов развивается гангрена ноги, а летальность от интоксикации и сепсиса достигает 75%.
Диагностические признаки тромбоза глубоких вен
При диагностике тромбоза нижних конечностей врачи используют следующие методы:
- Симптом Хоманса — боль в икроножной мышце при сгибании стопы от себя.
- Симптом Мозеса — боль при сдавливании голени двумя руками.
- Симптом Ловенберга — болевой синдром при сдавливании икроножных мышц манжеткой для измерения артериального давления, если давление достигает 150 мм рт. ст.
Положительные симптомы обычно указывают на развитие тромбоза. Клинические проявления болезни могут запаздывать по сравнению с ее распространением. Часто при флеботромбозе вен голени с помощью ультразвуковой ангиографии удается выявить распространение тромбоза на вышележащие вены.
Поражение верхней полой вены
Тромбоз подключичной вены чаще всего наблюдается у молодых мужчин с развитой мускулатурой. Болезнь начинается остро с внезапного отека кисти, который в течение суток распространяется вверх по конечности. Кожа меняет цвет от голубого до фиолетового. С увеличением отека появляются онемение и тупая боль в плече, локте и кисти. Через несколько дней вены становятся более заметными и рельефными.
Тромбоз яремной вены в области шеи обычно связан с инъекциями, инфекционными заболеваниями или злокачественными образованиями. Симптомы включают болевые ощущения в шее, посинение кожи и увеличение вен в этой области.
Симптомы тромбофлебита
Клиническая картина тромбофлебита зависит от вовлеченных в воспалительный процесс вен.
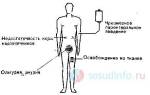
Тромбофлебит может поражать любые вены, но чаще всего затрагивает сосуды нижних конечностей. Острый поверхностный тромбофлебит обычно возникает в варикозно расширенных венах нижней трети бедра и верхней трети голени. В более чем 95% случаев воспаление локализуется в области большой подкожной вены. Основные признаки тромбофлебита включают:
- гиперемию (покраснение) кожи вдоль пораженных вен;
- повышение температуры тела до субфебрильных значений (37,5-38 °С);
- тянущую острую боль вдоль пораженной вены, усиливающуюся при физической активности.
При пальпации воспаленная вена ощущается как плотный тяж, также отмечается местное повышение температуры.
Острый тромбофлебит поверхностных вен, при своевременном лечении, обычно заканчивается выздоровлением в течение 1-3 месяцев. У большинства пациентов восстанавливается просвет пораженной вены. У небольшой части больных заболевание может привести к облитерации (закрытию) поврежденного сосуда.
При неблагоприятном течении острый тромбофлебит поверхностных вен может привести к:
- восходящему тромбофлебиту (распространение инфекции вверх);
- тромбофлебиту глубоких вен.
Вероятность тромбофлебита глубоких вен возрастает у пациентов с варикозной болезнью и выраженной недостаточностью клапанов, соединяющих поверхностные и глубокие вены (перфорантные вены).
Примерно у 50% пациентов тромбоэмболия глубоких вен протекает бессимптомно и выявляется только при осложнениях, таких как тромбоэмболия легочной артерии (ТЭЛА), что представляет опасность для жизни. У остальных пациентов могут наблюдаться:
- распирающие боли в пораженной конечности;
- стойкий отек пораженной конечности;
- повышение температуры тела выше 39 °С (при остром тромбофлебите);
- симптом Пратта (кожа становится глянцевой, отчетливо виден рисунок подкожных вен);
- пораженная конечность холоднее на ощупь, чем здоровая.
Симптомы тромбофлебита тазовых вен могут включать слабовыраженные признаки раздражения брюшины и возможное развитие динамической кишечной непроходимости.
Лечение тромбозов
При подтвержденном диагнозе флеботромбоза глубоких вен лечение должно начинаться немедленно. Все пациенты экстренно госпитализируются. Терапия проводится в хирургическом или специализированном ангиохирургическом стационаре. Транспортировка осуществляется в положении лежа, до проведения инструментальной диагностики всем пациентам показан строгий постельный режим.
На этапе госпитализации пациенты проходят полное инструментальное обследование: ультразвуковую ангиографию и флебографию для определения характера тромботического поражения. Если существует высокая угроза тромбоэмболии, выполняется хирургическая операция. Всем пациентам назначается фармакотерапия, даже если принято решение об операции. Курс медикаментов необходим и после хирургических вмешательств.
Медикаментозное лечение
Консервативная фармакотерапия тромбозов направлена на предотвращение распространения процесса и эмболии, а также восстановление кровотока. Для этого применяются следующие группы препаратов:
-
Прямые антикоагулянты (например, «Гепарин»). Эти препараты блокируют синтез тромбина и снижают свертываемость крови. Их вводят внутривенно в виде непрерывных капельниц.
-
Непрямые антикоагулянты (например, «Варфарин», «Синкумар») снижают свертываемость крови и назначаются в таблетках для профилактики рецидивов тромбоза.
-
Тромболитики (например, «Урокиназа», «Актилизе») растворяют тромбы и вводятся внутривенно в виде капельниц.
-
Нестероидные противовоспалительные средства (НПВС: «Аспирин», «Диклофенак», «Ибупрофен», «Кеторолак») уменьшают воспаление, предотвращают фиксацию лейкоцитов к поврежденному эндотелию и снижают свертываемость крови. Лечение начинается с внутримышечного введения, затем переходят на пероральный прием.
-
Тромбоцитарные дезагреганты (например, «Курантил», «Трентал», «Пентоксифиллин») улучшают циркуляцию и препятствуют объединению тромбоцитов. Их назначают внутривенно.
Важно: перечисленные препараты применяются для лечения тромбоза глубоких вен только под контролем специалиста из-за возможных побочных эффектов. Самостоятельный прием запрещен.
Всем пациентам необходимо создать компрессию на ноге для улучшения венозного тока — следует забинтовать конечность эластичным бинтом с низкой степенью растяжимости. Для устранения отеков и болей в первые дни болезни рекомендуется использовать наружные мази группы НПВС, такие как «Фастум-гель» и «Лиотон-гель».
Хирургическое лечение
Задачи оперативной хирургии включают предотвращение эмболии и восстановление венозной проходимости. Для этого применяются следующие виды вмешательств:
- Эндоваскулярные операции. Выполняются с использованием специализированного оборудования под контролем рентгеновского зрения. Включают катетерное удаление тромба и имплантацию кава-фильтра.
- Пликация нижней полой вены. С помощью степлера вену ушивают в нескольких местах, формируя фильтр из небольшого участка. Операция проводится через небольшие отверстия в брюшной полости.
- Перевязка вен. Через разрез в области поясницы перевязывают вены чуть выше тромба для предотвращения тромбоэмболии.
- Тромбэктомия. Механическое удаление тромбов с помощью специального катетера.
Несмотря на разнообразие медикаментозных и хирургических методов, полное излечение тромбоза глубоких вен встречается редко. Часто наблюдаются рецидивы даже после операций.
Диагностика
Обследование проводится срочно в стационаре под контролем флеболога или сосудистого хирурга. Однако в России и странах бывшего Союза найти таких специалистов сложно, поэтому ответственность ложится на врачей общего профиля.
Методы диагностики включают:
- Устный опрос пациента. Он должен быть кратким и содержательным, так как времени мало. Внешняя оценка пораженной области, пальпация. Место будет горячим, красным, отечным и болезненным. При глубоком исследовании можно обнаружить уплотненный сосуд.
- Допплерография. Этот метод предоставляет максимум информации и используется для оценки функциональных показателей кровотока.
- МРТ или ангиография. Предпочтительнее магниторезонансная томография, так как она быстрая и неинвазивная. Контактные методы могут спровоцировать отрыв тромба и угрожать жизни пациента.
Диагностика не вызывает больших трудностей, но необходимо уточнить происхождение патологического процесса. Это более сложная задача, но она важна для назначения эффективного лечения.
В некоторых случаях могут потребоваться анализы крови и мочи, а также осмотр отоларинголога, так как инфекционный источник часто локализуется в горле. Возможны и другие варианты.
Реабилитация после тромбозов
После перенесенного тромбоза у пациента развивается посттромбофлебическая болезнь. Без реабилитации быстро появляются признаки хронической венозной недостаточности: отеки, варикозные вены, трофические язвы. Рецидивы тромбоза возможны у 50% пациентов, поэтому важно поддерживать свое состояние. Комплекс профилактических мер при постромботической болезни включает:
- После выписки из стационара назначается длительный курс антикоагулянтов непрямого действия.
- Периодический прием флеботоников — препаратов, улучшающих микроциркуляцию и повышающих венозный тонус. Курсами по 1,5 месяца дважды в год.
- Умеренно-активный двигательный режим — ходьба не менее 1 часа в день. Длительное нахождение в вертикальном и сидячем положении противопоказано.
- Корректировка образа жизни, исключение вредных привычек, контроль веса.
- Лечебная профилактическая гимнастика.
Эти меры помогают пациенту сохранить привычное качество жизни и избежать рецидивов и осложнений.
Тромбоз глубоких вен
Тромбоз глубоких вен (ТГВ), также известный как флеботромбоз, — это образование и накопление кровяных сгустков в глубоких венах.
В отличие от варикоза и тромбофлебита, ТГВ поражает именно глубокие вены. Варикоз глубоких вен не существует, а тромбофлебит обычно затрагивает поверхностные вены, хотя может возникать и в глубоких.
Одним из серьезных последствий ТГВ является закупорка лёгочной артерии или её ветвей эмболом — оторвавшимся тромбом. Чаще всего причиной тромбоэмболии становится тромбоз глубоких вен нижних конечностей.
Классификация ТГВ
По анатомическому принципу
- Тромбоз суральных и берцовых вен обычно лечится амбулаторно.
- Тромбоз, начинающийся на уровне подколенной вены и выше, требует стационарного лечения.
По причинам возникновения
- Вторичный тромбоэмболизм вен (ТГВ) может возникнуть из-за травм, операций, длительного отсутствия движения (постельного режима), долгих перелетов, приема оральных контрацептивов, беременности и родов.
- Непровоцированный или идиопатический ТГВ может развиться на фоне тромбофилии, злокачественных опухолей или быть наследственным.
По продолжительности
- до 14 дней — острый;
- от 14 до 28 дней — подострый;
- более 28 дней — хронический;
Факторы, влияющие на развитие болезни
- нарушения гемостаза;
- травмы и операции;
- заболевания легких, такие как пневмония и другие инфекции;
- онкологические заболевания и методы их лечения (например, химиотерапия);
- гематомы и опухоли, нарушающие кровоток;
- паралич одной или обеих нижних конечностей, вызванный заболеваниями ЦНС и ПНС;
- возраст;
- длительная иммобилизация;
- ожирение;
- варикоз;
- беременность и роды.
Источник: gpk1.ru