Виды холестерина в крови и зачем это знать
Верные суждения о холестерине помогают лучше его понять. Не весь холестерин вреден; лишь некоторые его фракции могут причинять ущерб. Вред возникает не от присутствия этих фракций в организме, а от их повышенного уровня.
Общий холестерин делится на:
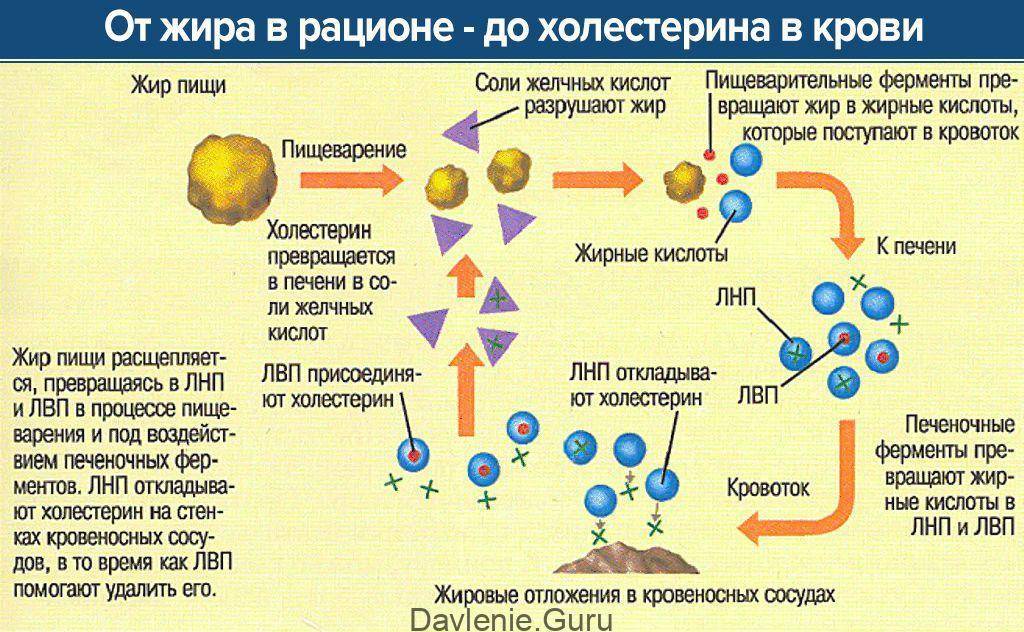
- Липопротеины высокой плотности (ЛПВП) — «хороший» холестерин. Он участвует в создании новых клеток, улучшает всасывание витаминов, играет важную роль в образовании гормонов и производстве желчи. ЛПВП повышает эластичность сосудов и уменьшает отложения избыточного холестерина.
- Липопротеины низкой плотности (ЛПНП) — «плохой» холестерин. Его избыток увеличивает риск атеросклероза.
- Липопротеины очень низкой плотности (ЛПОНП) — наиболее атерогенная фракция. Повышенный уровень указывает на наличие патологий в организме.
- Липопротеины промежуточной плотности (ЛППП) — образуются при преобразовании ЛПОНП в ЛПНП и могут способствовать заболеваниям сердца и сосудов.
Только первая фракция из этого списка считается полезной, остальные — «плохими». Важно следить за их уровнями, чтобы они не превышали норму. Общий уровень холестерина определяется по суммарному значению всех фракций.
Функциональное состояние организма зависит от анализа всех фракций холестерина отдельно и их суммарного значения.
Кому необходимо сдать тест на холестерин
Ранее считалось, что исследование уровня холестерина необходимо проходить всем людям раз в пять лет. Позже рекомендация изменилась на раз в три года.
Сейчас, в условиях ускоренного темпа жизни и неправильного питания, наблюдается рост ожирения и других заболеваний. Поэтому тест на холестерин следует проходить всем раз в год. Здоровые люди сдают этот анализ для профилактики.
Тест также рекомендуется:
- Беременным женщинам, так как у них могут наблюдаться высокие показатели холестерина из-за нарушений в питании, и врач может корректировать диету;
- Людям старше сорока лет с высоким риском ишемической болезни сердца, которым показан развернутый анализ всех фракций;
- Пациентам с заболеваниями печени, почек и поджелудочной железы;
- Людям с ожирением;
- При терапии статинами.
Качество жизни зависит от здоровья, поэтому важно уделять время своему организму.
Важно вовремя обследовать здоровье.
Чтобы узнать уровень холестерина, врач направляет пациента на липидограмму — развернутый анализ, который позволяет выявить показатели всех фракций и их соотношение.
Перед тестом пациенту дают следующие рекомендации:
- В день анализа нельзя есть, пить можно только воду. Тест проводится натощак, поэтому его делают утром.
- Накануне нельзя употреблять жирную, острую и жареную пищу.
- Ужин накануне исследования должен быть не позднее 18:00.
- Запрещено употребление алкоголя перед анализом.
- Если пациент принимает определенные лекарства, врач может рекомендовать их отмену до анализа.
- Курильщикам следует отказаться от сигарет накануне теста.
- Для предотвращения повышения уровня ЛПВП необходимо исключить физические нагрузки.
Тестирование крови на холестерин
Век назад земские доктора оценивали состояние пациента по цвету мочи и мазков. Сегодня медицинские технологии значительно продвинулись, и анализы проводятся в лабораториях с высокой точностью — погрешность составляет менее одного процента.
Врачи-лаборанты с высшим медицинским или биологическим образованием выполняют свою работу эффективно и точно. Однако трактовка анализов и их связь с патологическими изменениями продолжают изучаться.
Для анализа берется кровь из вены, что обеспечивает более точные результаты. Забор крови осуществляется с помощью одноразового стерильного шприца, после чего образец отправляется в лабораторию для исследования на специальном анализаторе. Результаты можно получить через сутки.
Для быстрого получения результатов можно использовать экспресс-тесты. Портативные анализаторы удобны для пациентов, которым необходимо регулярно контролировать уровень холестерина.
Однако погрешность экспресс-тестов выше, чем у лабораторных анализов, поскольку они более чувствительны к воздействию окружающей среды. Людям из группы риска следует периодически сверять показатели портативного анализатора с лабораторными значениями.
Как определяется и меряется холестерин в крови
Холестерол является частью липопротеидов — белково-жировых соединений. Он присутствует в каждой клетке в чистом виде, а в сыворотке крови находится в эфирном состоянии. Для анализа кровь помещают в центрифугу, чтобы эритроциты осели.
Светлая жидкость, образующаяся над осадком, называется сывороткой. Уровень холестерина выявляют именно из нее. Затем происходит химическая реакция холестерола с кислотами, в результате которой образуется субстанция бурого или голубоватого цвета.
В лабораториях обычно используют ферментативный метод. Он заключается в воздействии определенного фермента на эфирное соединение холестерола, после чего добавляют специальный краситель.
Существуют и другие методики, например, метод осаждения и фотометрирование.
Фотометрирование — это процесс сравнения цвета. Существует заданная норма, соответствующая нужному количеству холестерина. Нормированное соединение имеет определенный оттенок.
Оттенок, полученный в результате тестирования, сравнивают с нормой с помощью фотоэлектрокалориметра.
Другой метод — нефелометрия. Он сравнивает не цвет, а степень мутности. При этом также используются нормированные показатели, которые сопоставляют с данными исследования. Для этого применяется нефелометр.
Количество холестерина в образце определяется автоматически анализаторами, после чего выдается результат.
Результаты обозначаются в миллиграммах или миллилитрах. В распечатке анализов пациент видит уровень холестерина в миллимолях на литр, что указывает на молекулярный вес холестерола, растворенного в литре крови. Этот стандарт является общепринятым во всем мире.
Правила проведения исследования
Холестерол вырабатывается печенью ночью. Утром он с желчью попадает в кишечник, обеспечивая нормальное пищеварение. Поэтому максимальная концентрация холестерола наблюдается утром, и анализ следует проводить натощак.
Пациент должен соблюдать все рекомендации врача перед тестированием.
Результаты анализа зависят от ответственности пациента. Они будут точными при правильной подготовке. Несоблюдение правил может привести к ошибочным результатам и некорректному лечению.
Результат исследования: норма и патология
Уровень холестерина зависит от:
- Половой принадлежности;
- Возраста;
- Метода тестирования.
С учетом этих факторов можно определить нормальные показатели, представленные в таблице. Во второй таблице указаны нормы развернутого анализа, который дает более полную картину, включая уровень общего холестерина и его фракций. Третья таблица показывает нормы холестерина с учетом возрастных изменений, так как с возрастом уровень холестерина повышается.
У мужчин уровень холестерина повышается на протяжении всей жизни, а у женщин — после наступления менопаузы.
Отклонениями от нормы считаются как повышенные, так и пониженные показатели.
Факторы, способствующие повышению уровня холестерина, делятся на:
-
Физиологические:
- Беременность;
- Избыточная масса тела;
- Пожилой возраст;
- Генетическая предрасположенность;
- Низкая физическая активность;
- Переедание жирной и жареной пищи;
- Частое употребление фастфуда;
- Прием некоторых медикаментов.
-
Патологические:
- Сахарный диабет;
- Панкреатит;
- Алкоголизм;
- Нарушения функции гипофиза;
- Заболевания эндокринной системы;
- Ожирение.
Низкие показатели также являются отклонением. Причинами заниженных значений могут быть:
- Туберкулез;
- Инфекционные заболевания;
- Витаминная недостаточность;
- Онкологические заболевания;
- Частые диеты с голоданием;
- Центральная кахексия.
При явных отклонениях от нормы врач корректирует питание. Медикаменты назначаются не сразу, так как часто достаточно изменить образ жизни для нормализации показателей.
Повторное определение уровня холестерола
Если у пациента выявлены отклонения от нормы, врач назначает специальную диету, исключающую продукты, которые могут повышать или понижать уровень холестерина.
Затем врач рекомендует изменить образ жизни. Назначается лечебная физкультура, а также рекомендуются длительные пешие прогулки на свежем воздухе или занятия в бассейне.
Спустя два месяца проводится повторный анализ. Если показатели улучшаются и приближаются к норме, пациенту советуют продолжать диету и физические упражнения. В противном случае назначается дополнительная медикаментозная терапия. Через 6-8 недель снова проводится анализ.
Где можно сделать анализ
Методика проведения теста на холестерин проста, поэтому его можно сделать в лаборатории при поликлинике, где прикреплен пациент. Врач выписывает направление на анализ и предупреждает, что его нужно сдавать натощак.
Доктор также дает рекомендации, которые необходимо соблюдать перед забором крови. Пациент сдает кровь из вены и может получить результаты на следующий день.
Некоторые пациенты предпочитают обращаться в частные лаборатории или диагностические центры. Этот вариант также возможен.
Важно помнить, что цифровые значения могут не совпадать. Это связано не с точностью аппаратов, а с различиями в методах. Частные лаборатории часто указывают свои нормативы в скобках для удобства врача, чтобы легче было сверять и анализировать результаты.
Результаты анализов зависят от:
- Анализатора данных;
- Опыта лаборанта;
- Соблюдения правил подготовки к анализу;
- Срока годности химических реактивов;
- Правильности технологии проведения теста.
Наиболее важен третий пункт — соблюдение правил подготовки к анализу.
Функции холестерина в организме
Холестерин — это жирный спирт, предшественник стероидных гормонов, и его функции в организме важны. Он необходим для нормального функционирования. В последнее время врачи уделяют внимание проблеме атеросклероза, в развитии которого холестерин играет ключевую роль. Поддержание его нормального уровня помогает предотвратить это опасное заболевание.
Несмотря на негативные аспекты, холестерин выполняет множество важных функций:
- Участвует в создании клеток, регулирует их проницаемость и поддерживает нормальную форму и работу мембран. Стабилизируя их функционирование, холестерин защищает от разрушительного воздействия свободных радикалов.
- Служит транспортом для полезных элементов, например, доставляет кислород в мозг. Также он переносит вредные вещества, собирая их по организму и транспортируя в печень для переработки и утилизации.
- Поддерживает нормальный гормональный фон, участвуя в выработке половых гормонов, таких как эстроген, тестостерон и кортизол.
- Способствует нормальной работе органов желудочно-кишечного тракта, участвуя в синтезе желчи.
- Необходим в период беременности, так как участвует в создании новых клеток плода и поддерживает их функционирование. Молоко матери, богатое холестерином, способствует здоровому росту ребенка.
- Влияет на умственные способности, обеспечивая мозг кислородом и питательными веществами.
- Доказано, что холестерин может препятствовать возникновению болезни Альцгеймера.
Таким образом, холестерин не может считаться «абсолютным злом», как полагают многие.
Структура холестерина
Организм человека содержит от 140 до 350 граммов холестерина. Десять процентов этого вещества циркулирует в крови, остальные восемьдесят находятся в тканях. Холестерин не растворяется в воде, но растворим в жирах. Липопротеины переносят холестерин по всему организму.
Структура холестерина в организме определяется его плотностью. Холестерин делится на следующие фракции:
- ЛПВП (липопротеины высокой плотности) — «хороший» холестерин, выполняющий множество положительных функций, составляет 20-24% от общего количества.
- ЛПОНП (липопротеины очень низкой плотности) — «плохой» холестерин, повышающий риск склеротических бляшек, составляет 9-10%.
- ЛПНП (липопротеины низкой плотности) — также «вредный» холестерин, составляет 70%.
Источником ЛПНП являются животные жиры. Эта фракция имеет негативные характеристики, такие как «плохой» или «вредный», но необходима организму. Она обеспечивает клетки питательными веществами и помогает усваивать витамины, а также нейтрализует токсины. Однако избыточная концентрация этой фракции может привести к образованию атеросклеротических бляшек.
Последствия этого процесса могут включать:
- Ишемические атаки;
- Инфаркт;
- Инсульт;
- Заболевания артерий.
Строение ЛПВП отличается от ЛПНП, и они выполняют противоположные функции. ЛПВП собирают остаточный холестерин и транспортируют его в печень для переработки и выведения из организма, что снижает риск развития атеросклероза.
Как и зачем вырабатывается холестерин в печени
Организм человека стремится к быстрому восстановлению и сохранению здоровья. Тело функционирует как сложная машина, в которой ежедневно происходят миллионы процессов. Из статьи следует, что 80% холестерина вырабатывается печенью, а оставшиеся 20% поступают с пищей.
Если можно получить холестерин из продуктов, зачем печени дополнительная нагрузка?
Дело в том, что основные продукты питания содержат холестерин низкой плотности (ЛПНП), и его избыток приводит к образованию склеротических бляшек. Печень защищает организм.
Чтобы предотвратить развитие атеросклероза, печень синтезирует липопротеины высокой плотности (ЛПВП). Эти вещества необходимы для предотвращения атеросклеротических бляшек.
ЛПВП помогают печени отфильтровывать «плохой» холестерин и выводить его из организма в виде желчи. Биосинтез холестерина в организме сложен и проходит несколько этапов.
Как организм использует вещество
Синтезированный холестерин выполняет множество положительных функций в организме: он вырабатывает стероидные гормоны, участвует в производстве витамина D и транспортирует вещества, циркулируя в кровеносной системе.
Холестерин содержится в коже, где под воздействием ультрафиолета образуется витамин D. Этот витамин отвечает за усвоение кальция, что важно для здоровья костей.
Молекулярные функции холестерина связаны с транспортировкой. Питательные вещества, кислород и определенные коферменты не могут самостоятельно проникать в ткани. Холестерин помогает им достичь «пункта назначения».
Выработка холестерина — сложный и энергозатратный процесс, который печень человека выполняет ежедневно.
Нарушение обмена
Если синтез холестерина нарушается, это приводит к негативным последствиям. Как избыток, так и недостаток холестерина могут вызывать различные заболевания.
Недостаток холестерина может быть вызван следующими заболеваниями:
- Сахарный диабет;
- Нарушения эндокринной системы;
- Сердечная недостаточность.
Также наследственность может играть роль в этом процессе.
При недостатке холестерина организм вырабатывает недостаточное количество ЛПНП, что может привести к:
- Рахиту;
- Недостатку веса или дистрофии;
- Преждевременному старению клеток;
- Болям в мышцах и сердце.
Недостаток холестерина подавляет иммунитет и ухудшает общее состояние здоровья.
Если анализы показывают недостаток холестерина, врач назначает диету с продуктами, содержащими полезный холестерин, такими как:
- Рыба;
- Растительные масла;
- Яйца;
- Молочная продукция;
- Нежирное мясо.
Кроме того, врач проводит дополнительные обследования для выявления заболеваний печени, которые могут влиять на синтез холестерина.
Избыток холестерина также опасен для здоровья. Он связан с нарушениями в работе печени, такими как гепатит и цирроз, что приводит к образованию камней в желчном пузыре.
Причины повышенного уровня холестерина могут включать:
- Лишний вес;
- Хронические воспаления;
- Нарушения жирового обмена.
Повышенный уровень холестерина опасен, так как может привести к атеросклерозу. Склеротические бляшки сужают сосуды, что увеличивает риск инфаркта или инсульта.
Для снижения уровня холестерина врач назначает диету, исключающую жирные и жареные продукты, а также мучное и сладкое. Рекомендуется обогатить рацион фруктами, овощами и зеленью.
Также следует изменить образ жизни:
- Отказаться от курения;
- Ограничить или исключить алкоголь;
- Больше гулять на свежем воздухе;
- Совершать не менее 10 000 шагов в день;
- Заниматься физическими упражнениями.
Через месяц терапии врач оценивает результаты повторным тестом. Если уровень липопротеинов не изменился, назначается медикаментозная терапия.
Кафедра медицинской химии
Реферат (обзор литературы)
Выполнила:
студентка 2 курса
медико-профилактического факультета
специальности «Медицинская биохимия», 1 группы
Бабаха Вероника Александровна
Научный руководитель:
канд. хим. наук, доцент, Терах Е.И.
Новосибирск – 2015
Содержание
Введение………………………………………………………………………………………………….3
Строение холестерина…………………………………………………………4
Биологическая роль……………………………………………………………5
Гиперхолестеринемия…………………………………………………………6
Лечение гиперхолестеринемии……………………………………………….7
Профилактика гиперхолестеринемии……………………………………….8
Атеросклероз……………………………………………………………………8
Клиническая картина………………………………………………………….9
Последствия атеросклероза…………………………………………………..10
Основные принципы лечения…………………………………………………12
Заключение…………………………………………………………………….13
Список литературы……………………………………………………………14
Введение
Холестерин – загадка современной науки. О нем написано множество научных работ. Загадочность уменьшилась, но проблемы, связанные с холестерином, остались.
В 1769 году Пулетье де ла Саль выделил из желчных камней плотное белое вещество с жировыми свойствами. В чистом виде холестерин был выделен Антуаном Фуркруа в 1789 году. В 1815 году Мишель Шеврёль назвал это соединение холестерином. В 1859 году Марселен Бертло доказал, что холестерин относится к классу спиртов, после чего французы переименовали его в «холестерол». В некоторых языках сохранилось старое название – холестерин.
Особое внимание к холестерину привлекло открытие, что большая часть населения страдает атеросклерозом – заболеванием, связанным с отложением холестерина в сосудах.
Так для чего нужен холестерин и какова его биологическая роль? Этот вопрос интересует не только ученых, но и людей, которым врачи советуют следить за его уровнем.
Строение холестерина
Холестерин (холестерол) – органическое соединение, жирорастворимый спирт, относящийся к классу стероидов. Его молекулярная формула – С27Н46О.
Углеродный скелет холестерина состоит из четырех колец: три кольца содержат по 6 атомов углерода, одно – 5. От него отходит длинная боковая цепь. Холестерин не растворим в воде, но может образовывать коллоидные растворы с ней, растворим в жирах и органических растворителях.
В чистом виде это мягкое белое вещество (жемчужные кристаллы в виде игл) без запаха и вкуса.
Холестерин присутствует в организме как в свободной форме, так и в форме сложного эфира с длинноцепочечными жирными кислотами. Свободный холестерин – компонент всех клеточных мембран и основная форма, в которой он содержится в большинстве тканей. Исключение составляют кора надпочечников, плазма и атероматозные бляшки, где преобладают эфиры холестерина.
Холестерин не растворим в воде, поэтому он передвигается с помощью различных белков. Комплексы, образующиеся в результате такого соединения, называются липопротеинами. Они имеют сферическую форму: внутри находятся холестериновый эфир и триглицериды, а оболочка состоит из белка.
Биологическая роль холестерина
Около 80% холестерина вырабатывается организмом (печенью, кишечником, почками, надпочечниками, половыми железами), 20% поступает с пищей. В организме человека холестерин бывает в свободной форме (80%) и в связанной форме (20%).
Холестерин необходим для выработки витамина D, который участвует в регуляции обмена кальция и фосфора. Он используется надпочечниками для синтеза адренокортикотропных гормонов, яичниками для образования эстрогенов и прогестерона, семенниками для синтеза тестостерона. Холестерин играет важную роль в деятельности синапсов головного мозга и иммунной системы, включая защиту от раковых заболеваний.
Холестерин используется для синтеза холевой кислоты в печени, причем в большем количестве, чем для образования клеточных мембран. Более 80% холестерина превращается в холевую кислоту, что приводит к образованию солей желчных кислот, необходимых для переваривания и всасывания жиров.
Холестерин также служит строительным материалом для клеточных оболочек, делая их прочными и эластичными.
Гиперхолестеринемия
Гиперхолестеринемия – это повышение уровня холестерина в крови и основной фактор риска развития атеросклероза. Она также может привести к ишемической болезни сердца, диабету, желчнокаменной болезни и ожирению.
Распространенность гиперхолестеринемии в разных странах: Япония – 7%, Италия – 13%, Греция – 14%, США – 39%, Украина – 25%.
Выделяют первичную и вторичную формы гиперхолестеринемии. Первичная форма возникает из-за наследственных аномалий, вторичная – вследствие заболеваний, таких как гипотиреоз, сахарный диабет и обструктивные заболевания печени.
Факторы риска гиперхолестеринемии включают малоподвижный образ жизни, злоупотребление жирной пищей, алкоголем и курением. В группу риска входят мужчины старше 45 лет и люди с ожирением.
Гиперхолестеринемия чаще всего выявляется случайно при лабораторных обследованиях. Нормальные показатели холестерина в крови: у женщин 1,92-4,51 ммоль/л, у мужчин 2,25-4,82 ммоль/л. Рекомендации ВОЗ по жировым фракциям:
- Общий холестерин – меньше 5,2 ммоль/л;
- Холестерин ЛПНП – меньше 3-3,5 ммоль/л;
- Холестерин ЛПВП – больше 1,0 ммоль/л;
- Триглицериды – меньше 2,0 ммоль/л.
Внешние проявления гиперхолестеринемии включают ксантомы, ксантелазмы и липоидную дугу роговицы. Появление липоидной дуги в возрасте до 50 лет может свидетельствовать о наследственной гиперхолестеринемии.
Принцип
Разделение α- и β-липопротеинов происходит благодаря способности липопротеинов очень низкой и низкой плотности образовывать нерастворимые комплексы с гепарином в присутствии двухвалентных катионов Mn²+. Липопротеины высокой плотности остаются в надосадке, что позволяет определить содержание α-холестерина любым методом.
Определение α-холестерина необходимо для расчета индекса атерогенности:
Нормальные величины
| α‑Холестерин | ||
| — | — | |
| Сыворотка | 0,9‑1,9 ммоль/л | |
| Индекс атерогенности | ||
| Сыворотка | новорожденные | < 1.0 |
| 20-30 лет | 2.0‑2.8 | |
| старше 30 лет | 3.0‑3.5 |
Влияющие факторы
Завышение результатов колориметрических методов исследования наблюдается при высоком содержании билирубина, гемоглобина и витамина A в пробе. При ферментативном методе это происходит из-за оксикортикостероидов и применения антикоагулянтов, таких как фториды и оксалаты.
Клинико‑диагностическое значение
Повышение концентрации α-холестерина не имеет клинического значения и наблюдается при доброкачественных состояниях. Снижение α-холестерина указывает на риск атеросклероза.
Индекс атерогенности, превышающий 4, встречается при ишемической болезни сердца и атеросклерозе.
Источник: biokhimija.ru
Сыворотка
Существенное повышение уровня холестерина наблюдается при гиперлипопротеинемии IIa типа (семейная гиперхолестеринемия), IIb и III типа (полигенная гиперхолестеринемия, семейная комбинированная гиперлипидемия). Умеренное повышение фиксируется при гиперлипопротеинемии I, IV и V типов, а также при заболеваниях печени (внутри- и внепеченочный холестаз), почек, злокачественных опухолях поджелудочной железы, гипотиреозе, сердечно-сосудистых заболеваниях, беременности и сахарном диабете.
Снижение уровня холестерина наблюдается при гипертиреозе, циррозе печени, злокачественных опухолях печени, гипопротеинемии и аb-липопротеинемии.
Спинномозговая жидкость
Накопление холестерина наблюдается при менингите, опухолях или абсцессах мозга, а также при кровоизлияниях и рассеянном склерозе.
Снижение уровня холестерина фиксируется при церебральной и кортикальной атрофии.
Свободный холестерин может образовывать труднорастворимые соединения с дигитонином, томатином и пиридинсульфатом. Наиболее часто используют водно-спиртовый или изопропаноловый раствор дигитонина.