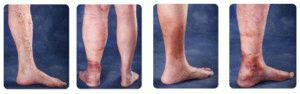
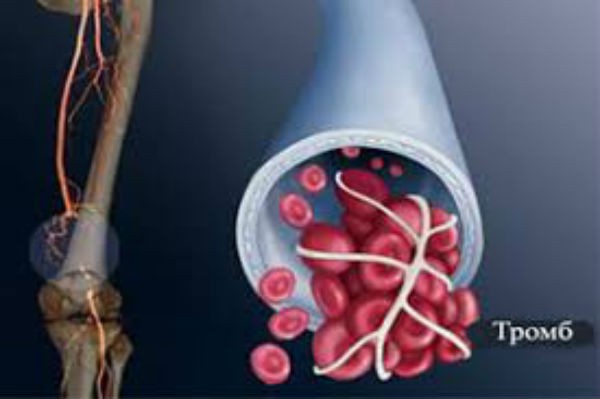
Воспаление стенок сосудов и образование сгустка крови в их просвете называется тромбофлебитом. Тромб, оторвавшийся от стенки сосуда и движущийся с током крови, называется эмболом. Его попадание в легочную артерию может привести к тромбоэмболии — закупорке сосуда сгустком крови, что является опасным послеоперационным осложнением.
Для предотвращения возможных последствий необходимо строго соблюдать профилактические меры.
Предрасполагающие факторы
Процесс образования тромбов — это защитная реакция организма. Во время хирургического вмешательства нарушается целостность тканей и кровеносных сосудов (капилляров, вен). Включаются защитные механизмы, и образуются небольшие сгустки крови, которые закрывают повреждения.
Длительная неподвижность пациента — важный фактор, способствующий образованию тромбов. Это приводит к нарушению кровообращения и замедлению венозного кровотока. Чаще всего такая ситуация возникает при операциях на нижних конечностях с последующим наложением гипса.
Факторы, повышающие риск развития тромбов:
- Высокая свертываемость крови.
- Возраст старше 40 лет.
- Длительная неподвижность из-за паралича, сложного перелома или других причин.
- Ожирение.
- Сахарный диабет.
- Варикозное заболевание вен.
- Злокачественные новообразования.
- Патологии сердечно-сосудистой системы (инфаркты, ишемия, венозная недостаточность и др.).
- Воспалительные заболевания кишечника.
- Длительный прием эстрогенов.
- Объемные хирургические операции и продолжительное время вмешательства.
- Переломы костей таза и нижних конечностей.
При наличии этих факторов естественный процесс образования тромба может нарушиться. В результате сгусток крови не только закрывает поврежденное место в сосуде, но и может полностью перекрыть просвет вены или артерии.
Какие операции увеличивают риск образования тромбов?
Пациентов делят на три основные группы риска:
-
Группа минимального риска. В эту группу входят пациенты без анамнеза параличей, приема гормональных препаратов или других провоцирующих факторов. Планируемое оперативное вмешательство не занимает много времени. Вероятность тромбозов после операции в этой группе не превышает 10%.
-
Группа среднего риска. Сюда относятся пациенты старше 40 лет, которым предстоит объемное или длительное хирургическое вмешательство, при условии отсутствия факторов риска. Вероятность тромбоза сосудов составляет 20-40%.
-
Группа высокого риска. В эту группу попадают пациенты с несколькими провоцирующими факторами. Риск тромбоэмболии и тромбозов в этой группе самый высокий — до 80%.
Тип операции также влияет на риск образования тромбов. Наибольшую опасность представляют хирургические вмешательства при варикозном расширении вен, ампутациях, злокачественных новообразованиях, а также при лечении травм и переломов нижних конечностей.
Например, после операций на органах брюшной полости, когда пациенты могут двигаться, риск тромбов не превышает 35%. Однако после протезирования тазобедренных или коленных суставов риск возрастает до 70%, так как пациент практически не может двигаться, что замедляет венозный кровоток и увеличивает вероятность тромбов.
Симптомы
Группы риска
Пациенты делятся на три группы по степени риска развития тромбоза.
Высокий риск: включает людей с множественными факторами, пожилых пациентов, особенно после переломов или инсультов. Без профилактики летальность достигает 1%, а тромбоз глубоких вен голени развивается в 40% случаев.
Средний риск: это больные старше 40 лет с нормальной массой тела, перенесшие обширные операции без длительного обездвиживания, паралича нижних конечностей, злокачественных новообразований или варикозной болезни, и не принимающие эстрогенные препараты. Без адекватной профилактики тромбоз глубоких вен нижних конечностей возникает в 10–20% случаев, а летальность составляет 0,4%.
Низкий риск: наблюдается у пациентов с сохраненными двигательными функциями, нормальной массой тела, не получающих гормональную терапию, перенесших небольшие операции без осложнений. Вероятность тромбоза глубоких вен голени составляет 2%, а риск тромбоэмболии с летальным исходом — до 0,002%.
Предрасположенность к тромбозу связана с нарушениями свертывающих факторов крови. Увеличивается устойчивость к активированному белку С, снижается количество антитромбиновых фракций, нарушается активация плазмина. Тромбообразованию способствуют специфические антитела при системных коллагенозах и тромбоцитопатиях.
Клинические проявления
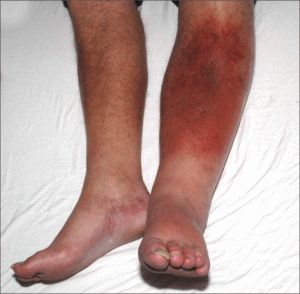
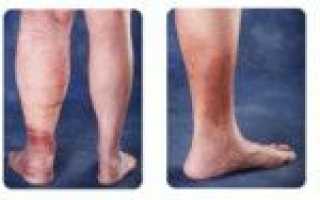
На начальных стадиях тромбофлебита нижних конечностей после операции наблюдаются острая боль вдоль вен и небольшая отечность ноги. Сопутствуют слабость и общее недомогание. Возможны резкий подъем температуры и озноб. При осмотре видны красные линии в области пораженной вены, кожа нижней конечности становится сине-багровой и отечной.
При поражении глубоких вен через 2-3 дня на ноге появляется сосудистая сетка из-за коллатерального кровотока. Больной предпочитает держать ногу в приподнятом положении для облегчения состояния. Глубокий вдох и кашель усиливают боль.
При восходящем тромбозе тромб перемещается по бедренной вене, что приводит к отеку бедра и боли в ноге вдоль сосуда.
Тромбоэмболия легочной артерии вызывает острую сердечно-сосудистую недостаточность. Снижается артериальное давление, учащается пульс, нарушается сердечный ритм. Больные жалуются на острую боль в грудной клетке и нехватку воздуха.
Восходящий тромбоз глубоких сосудов приводит к острой сосудистой недостаточности, что может вызвать инсульты, параличи, парезы и острые психотические расстройства.
Характерным признаком тромбоза сосудов брыжейки является выраженная острая боль в животе, сопровождающаяся тошнотой, рвотой и жидким стулом, с примесью крови.
Лечение
Консервативная терапия послеоперационного тромбофлебита:
Лечение осложнений, таких как ТЭЛА и тромбоз мезентериальных сосудов, осуществляется в условиях реанимации и интенсивной терапии.
При закупорке магистральных сосудов проводится оперативное вмешательство для восстановления проходимости сосудов.
После операции необходимо эластичное бинтование поражённой конечности.
Предупреждение развития тромбозов
Профилактика тромбофлебита после операции осуществляется с помощью низких доз гепарина.
Схема введения гепарина следующая: за 2 часа до операции пациенту вводят 5000 ЕД гепарина под кожу. Инъекции продолжаются каждые 12 часов после операции до перевода пациента на амбулаторный режим или полной выписки. Небольшие дозы гепарина снижают частоту осложнений после операций в три раза. Риск тромбоэмболии легочной артерии с летальным исходом уменьшается на 50% при профилактике малыми дозами гепарина.
Применение декстрана, полисахарида с высокой молекулярной массой, менее эффективно для профилактики тромбоза глубоких вен нижних конечностей. Хотя декстран эффективен для профилактики ТЭЛА, его высокая стоимость и частые побочные эффекты, такие как анафилаксия, ограничивают его использование в профилактике послеоперационных осложнений. Кроме того, декстран противопоказан при ряде послеоперативных вмешательств.
Препараты на основе салициловой кислоты неэффективны для профилактики.
Механическая профилактика
Немедикаментозным методом профилактики является периодическая компрессия, которая не увеличивает риск кровотечений.
Существуют специальные пневматические компрессионные устройства для дозированной компрессии. Они сжимают конечности извне, уменьшая застойные явления и стимулируя естественный фибринолиз. Прерывистая компрессия показана пациентам хирургического профиля, находящимся в группе риска тромбоза вен нижних конечностей. Эффективность малых доз гепарина и дозированной компрессии примерно равна.
Для снижения риска тромбоза глубоких вен нижних конечностей используют компрессионное белье — чулки, гольфы и колготы.
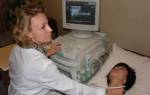
Послеоперационные тромбозы глубоких вен нижних конечностей. Диагностическое значение ультразвукового сканирования
Импакт фактор за 2018 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.
Читайте в новом номере
РГМУ, клинические больницы № 1 им. Н.И. Пирогова и № 57, Москва
О острых тромбозах системы нижней полой вены – это опасное заболевание, угрожающее тромбоэмболией легочной артерии (ТЭЛА), летальность при которой достигает 30% [1]. Послеоперационные венозные тромбозы занимают важное место среди этиологических факторов этого осложнения. Их предотвращение снижает риск ТЭЛА и хронической венозной недостаточности в будущем. Какова частота тромбозов в послеоперационный период? Насколько это опасно? Ответы на эти вопросы определяют отношение хирургов к профилактике венозных тромбоэмболических осложнений.
Данные о частоте послеоперационных тромбозов противоречивы [3, 4]. На основе клинических данных она может показаться незначительной. Однако тромбоз глубоких вен нижних конечностей часто протекает бессимптомно, и первым проявлением может стать смертельная ТЭЛА. Это объясняет высокий процент недиагностируемых массивных эмболий (до 50% и более).
Согласно тесту с меченым фибриногеном, венозный тромбоз в группах высокого риска выявляется в 66% случаев после онкологических операций и до 90% после ортопедических вмешательств [2]. Большинство послеоперационных тромбозов локализуется в глубоких венах голени. Наиболее информативен тест с меченым I 125 фибриногеном [5], который позволяет обнаруживать даже небольшие тромбы в клапанных синусах. Однако такой тромбоз не представляет серьезной угрозы, пока не распространится, что можно выявить с помощью флебографии и ультразвукового дуплексного сканирования.
Рентгеноконтрастное исследование в ближайший послеоперационный период у бессимптомных пациентов не оправдано из-за инвазивности и возможных осложнений. Клинически значимые венозные тромбозы успешно выявляются с помощью ультразвукового дуплексного ангиосканирования [2]. Возможность раннего обнаружения эмболоопасных тромбозов с использованием неинвазивного метода побудила нас провести данное исследование для оценки их частоты в ближайшем послеоперационном периоде.
Цель исследования: изучение частоты бессимптомных клинически значимых острых тромбозов в системе нижней полой вены у больных с умеренной и высокой степенями риска тромбообразования, перенесших операции на органах брюшной полости и малого таза.
Материалы и методы. В хирургических стационарах ГКБ № 1 им. Н.И. Пирогова и ГКБ № 57 г. Москвы обследовали 45 больных, перенесших плановые (21) и экстренные (24) операции на органах брюшной полости и малого таза. Средний возраст составил 54 года (от 23 до 74 лет).
Критериями отбора пациентов были умеренная и высокая степень риска венозных тромбоэмболических осложнений по схеме, рекомендованной российскими экспертами (табл. 1).
Из 45 больных 24 имели умеренную степень риска, 20 – высокую: 24 пациента отнесены ко IIВ группе, 15 – IIIВ, по 2 пациента – к IIIА и IIIС и 1 – IIС.
Характер и объем оперативных вмешательств представлены в таблице 2.
Всем больным до операции и на 8–10 дни после нее выполнено ультразвуковое ангиосканирование с цветовым допплеровским картированием. Исследования проводили на аппаратах «ACUSON 128/XP10» и «LOGIQ 500», оснащенных мультичастотными датчиками. Эти датчики позволяют подробно исследовать как глубокие, так и поверхностные венозные системы нижних конечностей.
Пациенты получали неспецифические меры профилактики венозного тромбоза (эластическая компрессия, адекватная гидратация, ранняя активизация). Профилактическое введение гепарина не проводилось.
Результаты. Исследования выявили 5 (11,1%) случаев острого тромбоза глубоких вен нижних конечностей у больных, перенесших холецистэктомию (4) и резекцию тонкого кишечника при ущемленной грыже (1). Из них 3 – тромбоз вен голени, 1 – подколенной и 1 – поверхностной бедренной вен. Только у одного пациента были жалобы на боли в пораженной конечности. Все они были в преклонном возрасте (от 65 до 70 лет) и имели сопутствующую патологию (ишемическая болезнь сердца, гипертоническая болезнь, язвенная болезнь). Трое из них относились к группе умеренного риска, двое – высокого. Четыре пациента были прооперированы экстренно, один – планово. Средняя продолжительность операции составила 125 мин.
Наши данные показывают, что у 11% оперированных с умеренным и высоким риском возникают клинически значимые тромбозы глубоких вен, которые чаще всего протекают бессимптомно.
Таким образом, ультразвуковое ангиосканирование является наиболее точным методом диагностики острых венозных тромбозов, успешно конкурируя с другими методами. Простота, неинвазивность и возможность многократного применения делают его подходящим для выявления острых флеботромбозов у послеоперационных больных.
Результаты исследования подтверждают необходимость динамического дуплексного сканирования в раннем послеоперационном периоде для выявления бессимптомных острых венозных тромбозов у больных с умеренной и высокой степенями риска.
Факт обнаружения тромбозов у каждого десятого пациента в общехирургическом стационаре указывает на реальную опасность. Неспецифические меры профилактики оказываются неэффективными. Полученные данные свидетельствуют о необходимости применения антикоагулянтных средств. Наш опыт подтверждает целесообразность назначения низкомолекулярного гепарина. Профилактическое применение эноксапарина снижает частоту послеоперационного венозного тромбоза в 4 раза по сравнению с группой без антикоагулянтной профилактики и в 2 раза по сравнению с больными, получавшими нефракционированный гепарин.
-
Савельев В.С. Послеоперационные венозные тромбоэмболические осложнения: фатальная неизбежность или контролируемая опасность? Хирургия 1999, № 6, с. 60–63.
-
Савельев В.С. Флебология. Руководство для врачей. М., «Медицина», 2001, 660 стр.
Связь с администрацией
Запишитесь к специалисту на сайте. Мы перезвоним вам в течение 2 минут.
Перезвоним вам за 1 минуту.
Адрес: Москва, Балаклавский проспект, дом 5.
Сегодня вы можете получить полную консультацию только у опытного сосудистого хирурга, профессора, доктора медицинских наук.
Эндовазальная лазерная коагуляция вен — 1-я категория сложности, включая местную анестезию.
Курс лимфопрессотерапии — 10 процедур. Принимает врач-флеболог, кандидат медицинских наук.
Прием проводит врач-хирург высшей категории, д.м.н., профессор Комраков В.Е.
Однократный сеанс склеротерапии на всю нижнюю конечность (пенная и микросклеротерапия).
Варикоз, тромбы, клапанная недостаточность и отеки на ногах — все это повод для УЗИ вен нижних конечностей и консультации у флеболога.
Лимфопрессотерапия показана при отеках нижних конечностей и лимфостазе, а также используется в косметических целях.
Послеоперационный тромбоз
Свертываемость крови — один из основных механизмов защиты сердечно-сосудистой системы от травм, выработанный миллионами лет эволюции. Этот процесс включает все компоненты организма и управляется центральной нервной системой. Однако бывают случаи, когда система свертываемости начинает работать против человека. Например, слишком быстрое свертывание крови может привести к флеботромбозу, то есть образованию тромбов в венах.
Что такое тромбоз сосудов?
Тромбоз возникает при повышении свертываемости крови в ослабленных сосудах, преимущественно нижних конечностей и таза. Причины его разнообразны, но наиболее опасен послеоперационный тромбоз, который развивается в глубоких и поверхностных венах ног в течение или в первые часы после операции. В сосудах голеней действует мышечно-венозная помпа, способствующая обратному кровотоку к сердцу.
Во время операции и сразу после нее действуют факторы, такие как общий наркоз, который расслабляет мышцы, и выделение организмом коагулянтов для остановки кровотечения. Кроме того, горизонтальное положение пациента способствует образованию зон сгущения крови в венах, особенно в местах ослабления или повреждения. Это приводит к образованию тромба и риску его отрыва, что может вызвать тромбоэмболию легочной артерии или других важных сосудов.
Тромбоз глубоких вен нижних конечностей возникает у 25–30% оперированных, особенно у пожилых людей с сопутствующими заболеваниями. Он является одной из основных причин послеоперационной смертности, даже при успешном исходе операции. По статистике, смерть от тромбоэмболии легких (ТЭЛА) происходит примерно у 60 человек на 100 000 пациентов. Для предотвращения послеоперационного тромбоза в медицине разработаны специальные методы комплексного лечения в послеоперационный период.
Симптоматика и лечение послеоперационного тромбоза
К сожалению, венозный тромбоз глубоких сосудов часто протекает малосимптомно, и острая фаза тромбоэмболии может стать первым и последним признаком заболевания. Поэтому в медицине разработан комплекс мер для обязательной предоперационной и послеоперационной профилактики и лечения флеботромбоза.
Эти меры направлены на увеличение кровотока в глубоких сосудах нижних конечностей и снижение свертываемости крови. В комплекс входят:
- предоперационная подготовка (введение антикоагулянтов);
- бережное операционное вмешательство (например, введение капельниц только в верхние конечности, чтобы избежать повреждения вен нижних);
- строгий асептический контроль;
- послеоперационное лечение и профилактика: продолжение применения прямых (в первые дни после операции) и непрямых антикоагулянтов, раннее вставание и физические упражнения для ног, ношение эластичного компрессионного белья или забинтовывание нижних конечностей, поднятие дальнего от головы конца кровати.
При низком риске тромбоза акцент делается на раннее начало активных движений и ношение компрессионного белья; прием антикоагулянтов не предусмотрен. При повышенном риске в послеоперационный период необходимы длительные профилактические меры. Например, пациенты с осложнениями, особенно пожилого возраста, должны носить компрессионное белье не менее шести месяцев, а иногда и год.
При средней степени риска назначается терапия гепарином и применение антиагрегантов, таких как ацетилсалициловая кислота. В тяжелых случаях, например, при наличии тромбоза, может рассматриваться вопрос о дополнительном вмешательстве для удаления пораженной вены или установки кава-фильтров.
Недавние исследования показывают, что сочетание внешней компрессионной терапии и внутренней лекарственной значительно снижает риск послеоперационного тромбоза, даже у пациентов с варикозным расширением вен.
Послеоперационное лечение и профилактика венозного тромбоза должны проводиться под контролем специалистов-флебологов. В нашем медицинском центре работают опытные врачи, готовые помочь вам и вашим родственникам в лечении и профилактике послеоперационного флеботромбоза. Обращайтесь, мы всегда готовы помочь!
Как предотвратить тромбоз после операции.
Предотвращение тромбоза после операции
Есть несколько важных моментов, которые помогут предотвратить тромбоз после операции. Прежде всего, обсудите свою историю болезни с врачом. Если у вас были случаи тромбообразования или вы принимаете лекарства, обязательно сообщите об этом.
Некоторые заболевания крови могут повлиять на свертываемость и вызвать осложнения после операции. Прием аспирина может помочь в профилактике сгустков крови, поэтому его использование может быть полезным.
Ваш врач может назначить варфарин (Кумадин) или гепарин — антикоагулянты, которые помогают предотвратить чрезмерное свертывание крови.
Перед операцией врач примет необходимые меры предосторожности для снижения риска тромбообразования. После операции медперсонал будет следить за тем, чтобы ваши конечности находились выше уровня тела, что улучшает кровообращение.
Если у вас высокий риск тромбообразования, врач может проводить мониторинг с помощью дуплексного ультразвукового сканирования. Тромболитики могут быть использованы, если существует риск тромбоэмболии легочной артерии (ТЭЛА) или тромбоза глубоких вен (ТГВ). Эти препараты вводятся в кровоток.
Изменения образа жизни до операции также могут помочь предотвратить тромбоз. Это может включать отказ от курения и физическую активность.
Движение снижает вероятность образования сгустков. Врач может рекомендовать компрессионные чулки, которые помогают предотвратить отек ног и тромбообразование после операции.
Хирургия всегда связана с рисками. ТГВ и ТЭЛА являются потенциальными осложнениями, на которые следует обратить внимание.
По данным Американского общества гематологии, ежегодно в США диагностируют ДВТ у 900 000 человек, и до 100 000 из них умирают от этого заболевания.
Многие не осознают симптомы и факторы риска тромбообразования. Общие симптомы сгустков крови включают:
| Расположение сгустка | Симптомы |
| Сердце | Тяжесть или боль в груди, онемение рук, дискомфорт в верхней части тела, одышка, потливость, тошнота, головокружение |
| Мозг | Слабость в руках или ногах, затруднение речи, проблемы со зрением, резкая головная боль, головокружение |
| Рука или нога | Внезапная или постепенная боль, отек, вялость и тепло в конечности |
| Легкие | Острая боль в груди, учащенное дыхание, затрудненное дыхание, пот, лихорадка, кашель с кровью |
| Живот | Сильная боль, рвота, диарея |
Если вы подозреваете тромбоз, немедленно обратитесь к врачу. Перед операцией врач обсудит все факторы риска и порекомендует, как лучше подготовиться.
После операции риск тромбообразования возрастает. Одним из типов риска является тромбоз глубоких вен (ТГВ), который означает образование сгустков в глубоких венах.
Сгустки могут отделиться от ТГВ и попасть в сердце, легкие или мозг, что может нарушить кровообращение в этих органах.
Основная причина повышенного риска тромбоза после операции — это недостаток активности во время и после операции. Движение мышц необходимо для поддержания нормального кровообращения.
Появилась седина?
Эта неактивность приводит к накоплению крови в нижней части тела, особенно в ногах и области тазобедренного сустава, что может вызвать тромбы. Если кровь не циркулирует свободно, риск тромбоза возрастает.
Кроме бездействия, хирургические вмешательства также увеличивают риск тромбоза из-за веществ, попадающих в кровоток, таких как твердые частицы ткани, коллаген и жир. При контакте крови с инородными материалами она реагирует утолщением, что может привести к свертыванию. Также, в ответ на удаление или движение мягких тканей во время операции, организм может выделять вещества, способствующие свертыванию крови.
Образование тромбов после операции — это риск. Врач оценит ваши факторы риска перед хирургическим вмешательством и даст рекомендации по предотвращению тромбообразования. Важно знать общие симптомы тромбоза после операции.
Образование тромбов — это распространенное осложнение после операции. Хотя сгустки крови формируются естественным образом, их избыток может привести к серьезным проблемам со здоровьем. В этой статье мы рассмотрим признаки тромбов после операции, чтобы вы могли вовремя обратиться за помощью.
Сгущение крови — это состояние, при котором кровь образует комки из-за увеличения определенных компонентов. Кровь состоит из красных и белых кровяных телец, тромбоцитов и плазмы. При травме тромбоциты активируются и формируют пробку для восстановления повреждений.
Однако иногда тромбоциты начинают образовываться без видимой причины, что может привести к образованию тромбов, которые могут перемещаться по кровотоку и блокировать кровоснабжение органов, включая сердце. Это может вызвать инсульт или сердечный приступ. Мы сосредоточимся на том, как тромбы могут образовываться после операции.
Симптомы образования тромбов после операции
Клинический термин для сгустков крови — тромб. Люди старше 40 лет более подвержены образованию тромбов после операции. Во время хирургического вмешательства могут повреждаться кровеносные сосуды, что приводит к образованию тромбов в нижней части тела, включая таз, бедра и голени. Это может угрожать жизни, так как тромбы могут препятствовать возвращению крови к сердцу. Признаки и симптомы включают отек, покраснение и боль в нижних конечностях.
Головные боли
Постоянная боль и тяжесть в голове также могут быть симптомами тромбообразования. Этот признак можно спутать с обычными последствиями операции, но он может указывать на наличие тромбов в головном мозге. Обязательно сообщайте врачу о всех симптомах, даже если это просто головная боль.
Боль в груди и затрудненное дыхание
Симптомы тромбообразования зависят от места его возникновения. Если сгусток крови попадает в легкие, вы можете испытывать боль в груди, одышку, лихорадку, головокружение и беспокойство. Важно внимательно отслеживать все симптомы после операции и обсуждать их с врачом.
Изменение цвета кожи, боль и отек
Вы можете заметить эти симптомы в любой части тела, чаще всего в ногах. При образовании тромба в определенной области вы будете испытывать боль, затруднения в движении, покраснение или синеватое обесцвечивание кожи и отек. Область может быть теплой на ощупь.
Сообщайте врачу обо всех симптомах, даже если они кажутся незначительными. Важно, чтобы врач знал всю информацию о вашем состоянии. Обычно назначают разжижители крови для предотвращения тромбообразования, если у пациента нет заболеваний, связанных с кровью.
Надеюсь, эта статья помогла вам понять, чего ожидать при выявлении тромбов в организме.
ВНИМАНИЕ! Данная статья носит исключительно информационный характер. Рекомендации, упомянутые здесь, не являются лечением. Диагностику и назначение лечения может проводить только квалифицированный врач. Эта информация не заменяет диагноз и рекомендации врача.
Всем добра!))
P.S. Читайте и другие мои статьи, подписывайтесь, ставьте лайк)) я стараюсь!
Тромбофлебит вен нижних конечностей: причины, лечение, симптомы, народные средства
Если вы испытываете дискомфорт от тянущих болей в икроножных мышцах, боль при надавливании и отеки, стоит обратить на это внимание. Эти симптомы могут указывать на тромбофлебит вен нижних конечностей.
Это заболевание опасно образованием тромбов в воспаленных венах, которые могут закупоривать их просвет. Оторвавшийся тромб, попадая в сосуды сердца, мозга или легких, может вызвать тромбоэмболию, что приводит к инфарктам, инсультам и даже летальному исходу.
При остром тромбофлебите пациенту может потребоваться срочная госпитализация.
Причины возникновения тромбофлебита.
Причинами тромбофлебита ног могут быть травмы сосудистой стенки, сердечно-сосудистые заболевания, изменения в составе крови, осложнения после операций и инфекций, а также варикозное расширение вен, особенно у женщин во время беременности.
Это одно из самых опасных осложнений варикозной болезни — образование тромба в венах. Наихудший сценарий — отрыв тромба, который может привести к летальному исходу, если он попадет в легочную артерию. При варикозной болезни часто наблюдается повышенная свертываемость крови, что увеличивает риск тромбообразования.
Классические причины тромбофлебита включают:
- Постоперационное состояние, когда человек не двигается.
- Ношение гипса.
- Длительные поездки и перелеты.
- Инсульты, травмы и аварии.
Все ситуации, когда человек долгое время находится в неподвижном состоянии, способствуют возникновению тромбофлебита, включая тромбы в глубоких венах нижних конечностей.
Еще одной причиной могут быть врожденные недостатки в системе кровообращения и повышенная антикоагуляция. В таких случаях тромбы могут образовываться как в венах, так и в артериях.
Важно знать, что делать, если тромбофлебит возник без видимых причин. Если человек проснулся с тромбофлебитом вен конечностей, необходимо искать опухоль. Она может быть видна на УЗИ. Рекомендуется тем, кто старше 50 лет и у кого возник тромбофлебит глубоких вен без явной причины, пройти следующие обследования:
- Снимок легких.
- Компьютерная томография (КТ) живота.
- Анализ крови на наличие тромбообразования.
- Женщинам — маммография.
Эти процедуры важны для выявления причины не спровоцированного тромбофлебита вен.
А если не лечить тромбофлебит ног?
Что произойдет, если не лечить тромбофлебит нижних конечностей?
Иногда тромбы в венах могут рассасываться самостоятельно. Однако в других случаях они могут прорасти соединительной тканью и полностью закупорить сосуд, что приведет к восстановлению кровообращения через другие вены.
К сожалению, в худших случаях может произойти нагноение, при котором гной попадает в окружающие ткани, образуя абсцессы или флегмоны. Также возможны воспалительные изменения в окружающих тканях — перифлебиты.
На расширенных венах возникают две проблемы: воспаление стенки вены, называемое флебитом, и образование тромба на воспаленной вене — тромбофлебит. Кроме того, на коже могут появляться язвы, которые могут привести к отслоению тканей и ампутации.
Чем выше стадия болезни, тем ниже эффект от лечения.
Операция не делает человека здоровым.
Многие считают, что после операции наступает оздоровление, но на самом деле устраняются лишь осложнения, и состояние здоровья не улучшается. После операции нагрузка на ноги должна быть значительно снижена.
При флебите к лечению добавляют антибиотики и противовоспалительные препараты, такие как Диклофенак и Аспирин. Оба типа препаратов могут негативно влиять на печень, желудок, почки и кишечник. Мы лечим ноги, но вредим другим органам. На этой стадии болезнь становится практически необратимой, и симптомы флебита могут сохраняться даже после лечения.
При тромбофлебите к терапии острого тромбофлебита добавляют дорогие препараты для растворения тромба. Во время обострения назначают мощные разжижающие средства, такие как Гепарин.
Обратитесь к врачу!
При проявлении заболевания необходимо обратиться к врачу-флебологу. Лечение тромбофлебита включает назначение лекарств для устранения воспалительных процессов и тромбоза.
Рекомендуется использовать нестероидные противовоспалительные средства (НПВС), такие как кетопрофен и диклофенак, для уменьшения воспаления и боли. Также применяются производные рутина, например, троксерутин и троксевазин, для защиты стенок сосудов и снятия воспаления.
Врач-флеболог может назначить энзимы, такие как вобэнзим и флогэнзим, которые способствуют уменьшению воспаления и отеков. В сочетании с гепарином они помогают растворению тромбов. Дезагреганты, такие как трентал, разжижают кровь.
Также доступны четыре видео с народными советами по лечению нижних конечностей при тромбофлебите.
Мудрость народная.
Профилактика тромбофлебита и предотвращение осложнений возможны с помощью народной медицины.
Пьем настои трав и цветов.
Рецепт №1. Улучшает состояние китайский чай ЖеньШень Улун, состоящий из слабоферментированного улуна, порошка корня женьшеня и экстракта солодки. Заваривать не дольше 10 секунд.
Рецепт №2. Цветки и листья донника жёлтого (лекарственного) содержат кумарин и дикумарин, которые снижают свёртываемость крови и препятствуют образованию тромбов. Для приготовления настоя: 1 столовая ложка цветков донника на 2 стакана остуженной кипячёной воды. Настаивать в плотно закрытой посуде 4 часа. Принимать перед едой дважды в день по 100 мл.
Рецепт №3. Настойка из каштана конского используется для лечения тромбофлебита. Размельченные плоды без кожуры (10 г) залить 100 мл водки и настаивать в темном месте 7 дней. После процеживания принимать по 25 капель трижды в день перед едой.
Рецепт №4. Настойка адамова корня (тамуса обыкновенного) также эффективна. 10 г адамова корня залить 50 мл кипятка, настоять 30 минут, процедить и принимать по 1 столовой ложке трижды в день за 15 минут до еды. Лучшие результаты достигаются в сочетании с софорой японской и каштаном.
Рецепт №5. Измельченные плоды софоры японской заливают 750 мл водки на 100 г плодов. После 10 дней настаивания принимать по 1 чайной ложке трижды в день за полчаса до еды.
Рецепт №6. Для уменьшения отечности и снятия болей помогает мумие, разведенное в кипяченой воде (0,15 г мумие на столовую ложку воды). Принимать в течение 10 дней за два часа до еды.
Ванночки, компрессы, присыпки.
Народные целители рекомендуют для облегчения болей и снятия воспаления при тромбофлебите делать получасовые ванны для ног из настоя сушеницы топяной.
Особенности тромбофлебитов, возникающих после медицинских манипуляций
Тромбофлебит после операции — это состояние, связанное с венозным тромбозом, воспалением и бактериемией. Механизм развития и степень тяжести болезни, возникающей из-за неправильно проведенной процедуры, могут значительно варьироваться. В большинстве случаев тромбофлебит после катетера проявляется как доброкачественные, локализованные венозные воспаления, которые можно полностью вылечить с минимальным вмешательством. Однако в некоторых случаях тромбофлебит после инъекции может привести к тяжелым системным инфекциям и глубокому шоку, требующим оперативного вмешательства и интенсивной терапии.
Какие вены чаще всего поражает тромбофлебит после капельницы?
Инфекция в вене может распространиться по всему организму, поражая как поверхностные, так и глубокие сосуды. Неправильная установка капельницы или укола может затронуть:
- периферические вены;
- тазовые вены;
- систему воротной вены;
- полую вену или нижнюю полую вену;
- внутреннюю яремную вену.
Лечение тромбофлебита после внутривенной инъекции зависит от площади поражения, наличия болезнетворных микроорганизмов и противопоказаний у пациента.
Тромбофлебит после химиотерапии и прочих вмешательств: виды и описание
Периферийный септический тромбофлебит — распространенная проблема, которая может возникнуть спонтанно, но чаще связана с медицинскими процедурами. Он развивается после установки катетеров, а также может быть вызван простыми манипуляциями, такими как кровопускание и инъекции. Воспаление не всегда сопровождается инфекцией; иногда оно является реакцией на химические раздражители, например, при химиотерапии, проведенной стерильными иглами. Воспаление поверхностной вены без нагноения (например, тромбофлебит после удара) считается доброкачественным и быстро излечимым. Однако игнорирование симптомов может привести к прогрессированию воспаления и серьезным осложнениям, вплоть до летального исхода.
Гнойный поверхностный тромбофлебит после склеротерапии — наиболее серьезное заболевание, способное привести к сепсису и смерти, даже при агрессивном лечении. Практически всегда возникает эмболизация инфицированного тромба в отдаленные участки, чаще всего в легкие, что приводит к септической эмболии легочной артерии, гипоксии и сепсису. Риск развития септического воспаления и его осложнений значительно увеличивается при больших ожогах, использовании стероидов и внутривенном введении наркотиков.
Облитерирующий тромбофлебит после эвлк глубоко поражает венозную систему и является редким, но опасным для жизни состоянием. Он классифицируется как критическое состояние, на которое может не подействовать даже агрессивная терапия. Чаще всего такой тромбофлебит возникает после флебэктомии, но также может быть вызван другими факторами. В большинстве случаев он развивается у пациентов с ожогами или получающих длительное парентеральное питание. Симптомы включают высокую температуру и признаки венозной окклюзии, что объясняет отеки и опухание рук после капельницы. Ткани вокруг тромба могут отмирать, что приводит к потемнению вены. Уровень смертности от этого типа инфекций высок, но есть случаи успешного лечения.
Синдром Лемьера — особая форма гнойного воспаления внутренней яремной вены, вызванная инфекцией из ротоглотки, обычно после стоматологических процедур. Распространение инфекции приводит к локальному воспалению и тромбозу яремной вены. Диагноз часто ставится слишком поздно, что приводит к эмболии легких, эмпиеме, кавитации и гипоксии. Реже септические эмболии могут вызывать отдаленные метастазы, септический артрит, остеомиелит и печеночные абсцессы. Септический тазовый тромбофлебит после кесарева сечения развивается как осложнение послеродовых маточных инфекций, таких как эндометрит. Обычно роженицы проходят полное обследование при выписке из роддома, что помогает избежать тяжелых воспалительных заболеваний органов таза и прогрессирующих инфекций мочевыводящих путей.
Как вовремя выявить мезентериальный тромбоз кишечника: причины, симптомы и последствия
Люди среднего и пожилого возраста могут столкнуться с серьезным заболеванием — тромбозом кишечника. Их состояние зависит от того, как быстро они попадут в больницу и получат правильный диагноз и лечение.
Чтобы не упустить драгоценное время, важно знать симптомы этой болезни и вовремя принимать меры.
Что стоит знать о болезни
Кровь человека свертывается, что в медицине называется коагуляцией. Эта функция жизненно важна: без нее даже незначительное ранение могло бы привести к потере крови и смерти.
Однако с возрастом коагуляция может приводить к образованию тромбов в сосудах. Они могут возникать в любой части организма. Например, если тромб попадает в артерию кишечника, он закупоривает ее просвет, что препятствует кровоснабжению этого участка. В результате ткани кишечника могут омертветь.
Причины развития
Основные причины тромбоза кишечника:
- Атеросклероз — заболевание сосудов, при котором образуются бляшки, разрывы которых приводят к тромбообразованию.
- Гипертония — повышенное давление, способствующее разрыву атеросклеротических бляшек.
- Инфаркт миокарда — вызывает образование тромбов в сердце.
- Эндокардит — воспаление внутренней оболочки сердца, способствующее образованию сгустков крови.
- Тромбофлебит — воспаление вен на ногах, приводящее к застою крови и тромбообразованию.
- Ревматизм — заболевание соединительной ткани, которое может привести к пороку сердца и образованию тромбов.
- Послеоперационный период — защитная реакция организма, в результате которой образуются тромбы для остановки кровотечения.
- Послеродовой тромбоз — при значительной потере крови во время родов в сосудах образуются тромбы.
- Сепсис — заражение крови, способствующее тромбообразованию.
Первые симптомы болезни
Тромбоз кишечника трудно диагностировать, поэтому важно обратить внимание на следующие симптомы:
- Внезапная острая боль в животе после еды;
- Тошнота, рвота, нарушения стула (диарея или запор);
- Метеоризм и напряжение мышц живота;
- Побледнение кожи, потливость, сухость во рту;
- Тестообразная опухоль между пупком и лобком из-за скопления крови;
- Пониженное давление;
- Яркая кровь в кале.
Стадии болезни
Тромбоз кишечника проходит через несколько стадий:
-
Инфаркт кишечника – в органе происходят изменения, вызывающие интоксикацию. Вместо жидкого стула возникает запор, стенки кишечника начинают разрушаться. В кале может появиться кровь, а между пупком и лобком образуется тестообразная припухлость — симптом Мондора. Боль становится невыносимой, кожа бледнеет, затем приобретает синюшный оттенок.
-
Перитонит – наблюдается выраженное отравление токсинами и нарушение кровообращения. Боль может утихнуть, но усиливается рвота, стул становится непредсказуемым. Живот слегка вздутый, мягкий и немного болезненный. Воспаление усиливается, в пораженной области кишечника возникает боль. Вскоре развивается паралич кишечника, что приводит к задержке стула и газов. Отмечаются гипотония, повышение температуры и землистый цвет кожи.
Разновидности болезни
В зависимости от восстановления кровотока после закупорки, течение болезни делится на три вида:
- Компенсированный — кровообращение в кишечнике полностью восстанавливается.
- Субкомпенсированный — восстановление кровотока происходит частично.
- Декомпенсированный — кровообращение невозможно восстановить, что приводит к инфаркту кишечника.
Диагностические методики
От того, как быстро будет диагностирован мезентериальный тромбоз и начато лечение, зависит состояние здоровья пациента. Существует два вида диагностики: в домашних условиях и в больнице.
Рассмотрим оба варианта подробнее.
Как самостоятельно можно диагностировать тромбоз дома
При появлении симптомов, таких как боль в животе, рвота с примесью крови, жидкий стул, побледнение кожи и слизистых оболочек, твердый живот, заострение черт лица, повышение температуры до 38°C и выше, гипертония, а затем понижение артериального давления, необходимо немедленно вызвать скорую помощь.
Важно помнить, что при промедлении болезнь может стать неизлечимой.
Следует также учитывать, что ни лекарства, ни наркотические препараты не способны устранить боль в области живота.
Методы диагностики в лечебном учреждении
При поступлении в больницу с подозрением на тромбоз кишечника пациента обследуют с помощью различных методов для постановки точного диагноза:
- Сбор анамнеза и осмотр пациента.
- Анализ крови на уровень СОЭ (скорость оседания эритроцитов) и лейкоцитов. При тромбозе эти показатели повышаются.
- Рентгенография для выявления острой кишечной непроходимости.
- Диагностическая лапароскопия, при которой через разрез в брюшной полости вводится оптическая трубка с камерой, выводящей изображение внутренних органов на экран.
- Диагностическая лапаротомия, если лапароскопию провести невозможно. При обнаружении признаков инфаркта кишечника удаляется пораженный участок.
- Компьютерная томография для детального исследования внутренних органов.
- Ангиография сосудов кишечника, при которой в сосуды вводится контрастное вещество (йодсодержащий препарат) и проводится рентген брюшной полости. Это позволяет увидеть место и степень закупорки брыжеечных сосудов.
- Колоноскопия, при которой через прямую кишку вводится колоноскоп с камерой для изучения состояния кишечника.
- Эндоскопия, аналогичный метод, но трубка-эндоскоп вводится через рот.
Важность первой помощи
В случае тревожных симптомов у пациента необходимо срочно госпитализировать его.
Перевозите пациента в лежачем положении. При необходимости вводите сердечное средство: кофеин, камфорное масло или кардиамин. Дальнейшую помощь окажут в клинике.
Процесс лечения
В зависимости от стадии болезни, на которой пациент поступил в клинику, врач выбирает метод лечения тромбоза сосудов кишечника: консервативный или хирургический.
Консервативная терапия
Этот метод лечения возможен только на ранних стадиях болезни. Существует два метода терапии:
- парентеральный метод введения антикоагулянтов (ингаляции или инъекции), таких как гепарин и его аналоги;
- инъекции дезагрегантов и тромболитиков.
Несмотря на высокую смертность при тромбозе, своевременное и адекватное лечение значительно увеличивает шансы на выздоровление.
Хирургия
Если болезнь находится на серьезной стадии или медикаментозное лечение неэффективно, применяется хирургическое вмешательство, а консервативные методы служат вспомогательной терапией.
При ишемии кишечника заболевание может пройти самостоятельно. Однако для профилактики может быть назначен курс антибиотиков для выведения токсинов из организма.
При необходимости удаляют поврежденную ткань кишечника и сшивают здоровые участки или проводят шунтирование — создают обход вокруг закупоренного сосуда, позволяя крови двигаться дальше.
При острой мезентериальной ишемии требуется операция. Врач решает, что необходимо сделать: шунтирование, удаление тромба или поврежденного участка, ангиопластику — введение катетера в сосуд для расширения суженного участка артерии.
Это помогает остановить прогрессирование болезни и предотвратить некроз кишечника.
Мезентериальный венозный тромбоз лечится антикоагулянтами в течение полугода. Эти препараты предотвращают сгущение крови и образование тромбов.
При некрозе участка кишечника требуется хирургическое вмешательство.
После операции
После операции по тромбозу кишечника могут возникнуть осложнения, и необходима реабилитация.
Осложнения и последствия
Если в послеоперационный период не следовать указаниям врача, могут возникнуть осложнения:
- образование гноя на рубце после операции;
- боль из-за спаек кишечника, когда петли кишечника соединяются после хирургического вмешательства.
Реабилитация
После операции пациент должен провести некоторое время в больнице. В течение двух недель после выписки противопоказаны любые нагрузки, даже легкие.
Рекомендуется больше времени проводить в постели. Можно делать легкий массаж живота, поглаживая его по часовой стрелке.
Максимальный вес, который можно поднимать в этот период, составляет 2–5 кг в зависимости от сложности операции. Превышение нагрузки может привести к появлению грыжи.
В течение нескольких недель после операции запрещено принимать ванну. Лучше мыться под теплым душем, избегая контакта с швами, чтобы предотвратить их воспаление.
Послеоперационная диета должна включать рисовую и манную кашу, сливочное масло, фрукты, кисломолочные продукты, белый хлеб, нежирное отварное мясо и рыбу, яйца.
Запрещены копченые и консервированные продукты, горчица, лук, чеснок и алкоголь. В первые месяцы не рекомендуется пить цельное молоко, чтобы избежать расстройства кишечника.
Необходимо проводить много времени на свежем воздухе, заниматься лечебной гимнастикой, соблюдать гигиену и регулярно посещать врача.
Продолжительность сна должна составлять не менее 8 часов в день.
Прогноз
Правильное лечение на начальной стадии болезни, как правило, приводит к положительному результату.
При инфаркте кишечника может потребоваться операция, но важно действовать быстро.
Профилактические меры
Чтобы избежать мезентериального тромбоза, следует принять следующие меры:
- Соблюдайте здоровое питание, включающее овощи, фрукты и цельные злаки. Ограничьте потребление животных жиров, сладких и копченых блюд.
- Бросьте курить, так как это увеличивает риск сужения и воспаления сосудов, а также может привести к атеросклерозу.
- Увеличьте физическую активность и выполняйте упражнения.
- Регулярно посещайте врача и следите за своим здоровьем.
Таким образом, тромбоз кишечника — опасное заболевание, которое легче предотвратить, чем вылечить.
Если вы столкнулись с этой проблемой, важно своевременно диагностировать заболевание и обратиться в больницу. Это увеличивает вероятность успешного лечения.
Игнорирование болезни может привести к серьезным последствиям, вплоть до смерти от некроза кишечника.
Поэтому внимательно относитесь к своему здоровью, регулярно посещайте врачей и ведите здоровый образ жизни, особенно в пожилом возрасте. Это поможет избежать многих проблем.
Видео: Мезентериальная ишемия кишечника
Мезентериальная ишемия возникает из-за недостаточного кровоснабжения кишечника. Основные причины включают:
- Тромбоз или эмболия — закупорка сосудов, питающих кишечник.
- Сужение артерий — атеросклероз или другие заболевания, приводящие к сужению сосудов.
- Системные заболевания — такие как сердечная недостаточность, которые могут снижать общий кровоток.
Симптомы мезентериальной ишемии могут включать:
- Острую боль в животе, особенно после еды.
- Тошноту и рвоту.
- Диарею или запор.
- Общее ухудшение состояния, включая слабость и потемнение в глазах.
Резекция кишечника — это хирургическая процедура, при которой удаляется пораженная часть кишечника. Она проводится в случаях, когда ишемия приводит к некрозу тканей или другим серьезным осложнениям. Эффективность резекции зависит от степени повреждения кишечника и быстроты оказания медицинской помощи. В большинстве случаев операция позволяет восстановить нормальное функционирование кишечника и улучшить качество жизни пациента.