Желудочно-кишечные кровотечения (ЖКК, кровотечения желудочно-кишечного тракта, кровотечения ЖКТ) — это кровотечения, происходящие в просвете желудочно-кишечного тракта. Важно не путать их с кровотечениями, источником которых являются органы ЖКТ, но кровь изливается в брюшную полость. Такие кровотечения называются полостными, например, при тупой травме живота, разрыве кишечника или проникающих ранениях в брюшную полость.
Желудочно-кишечные кровотечения[править | править код]
Причины[править | править код]
Синдром желудочно-кишечных кровотечений различной тяжести возникает как осложнение более двухсот заболеваний (Bracys W., Peterson W.L., 1997; Aabakken S., 2001; Karanicolas P.J. и др., 2008; Neu B. и др., 2005). Он характеризуется наличием крови в пищеварительном тракте, поступающей из поврежденных сосудов, обеспечивающих кровоснабжение органов пищеварения. Симптомы включают кровь и продукты её распада в кале, а также, у некоторых пациентов, кровавую рвоту.
Синдром желудочно-кишечного кровотечения может привести к летальному исходу. Кровотечения делятся на те, что происходят из верхних и нижних отделов желудочно-кишечного тракта (ЖКТ), а также на кровотечения невыясненной этиологии. Наиболее часто данный синдром осложняет заболевания верхнего отдела ЖКТ (выше связки Трейтца).
История[править | править код]
История изучения желудочно-кишечных кровотечений сложна, так как этот синдром проявляется при различных заболеваниях. На сегодняшний день описаны кровотечения при дивертикуле Меккеля, полипозе, сыпном и брюшном тифе, холере, инвагинации и других болезнях.
К первым случаям описания кровотечений из ЖКТ относятся два аутопсийных случая поверхностных и мелких язв желудка, описанные T. Gallard в 1884 году. Спустя 14 лет Dieulafoy (Делафуа) в 1897-1898 годах повторно описал эту патологию и верифицировал её как самостоятельное заболевание, получившее название язвы Делафуа.
Также стоит отметить работы Carman и Fineman (1924) и Hedbloom (1925), в которых впервые описаны кровотечения и анемия как осложнения грыж пищеводного отверстия диафрагмы.
В 1929 году Mallory и Weiss описали разрывы слизистой кардиоэзофагальной зоны, получившие название синдрома Маллори—Вейсса.
В 30-е годы XX века было опубликовано множество работ о развитии острых желудочно-кишечных кровотечений как осложнений злокачественных и доброкачественных опухолей органов пищеварения. В частности, А. А. Дикштейн (1939) на основании секционных данных установил, что рак желудка, осложненный профузным кровотечением, является причиной смерти в 4,6–15,9% случаев среди всех летальных исходов от острых желудочно-кишечных кровотечений.
Каждое десятилетие XX и XXI веков приносило новые данные о причинах кровотечений ЖКТ и расширяло перечень заболеваний, которые могут сопровождаться этим осложнением.
Таким образом, история изучения желудочно-кишечных кровотечений продолжается и по сей день.
Классификация и виды кровотечения ЖКТ[править | править код]
Кровотечения делятся на верхние (пищевод, желудок, 12-перстная кишка) и нижние (тонкий и толстый кишечник, прямая кишка). Эти кровотечения проявляются различными признаками, что помогает установить их причины и выбрать соответствующее лечение.
Граница между верхним и нижним отделами проходит на уровне связки Трейца. Некоторые авторы (Р.Р. МсNaLly, 1998; B.S. Lewis, 1995; May A. et al., 2005; Karanicolas P.J. et al., 2008) выделяют кровотечения из тонкой кишки в отдельную группу из-за особенностей их проявлений и диагностики. В таких случаях источник кровотечения расположен между связкой Трейца и илеоцекальным клапаном.
Кровотечения из верхних отделов ЖКТ[править | править код]
Основные причины кровотечений из верхних отделов желудочно-кишечного тракта представлены в таблице 1[3].
| Причина кровотечения (диагноз) | Процент |
| Дуоденальная язва | 22,3% |
| Эрозивный дуоденит | 5,0% |
| Эзофагит | 5,3% |
| Гастрит (включая геморрагический и эрозивный) | 20,4% |
| Желудочная язва | 21,3% |
| Варикозное расширение вен (пищевода и желудка) при портальной гипертензии | 10,3% |
| Синдром Мэллори-Вейса | 5,2% |
| Злокачественные опухоли пищевода и желудка | 2,9% |
| Редкие причины (всего 7,3%): · мальформация сосудов (телеангиэктазии и др.); · Меккелев дивертикул (чаще до 25 лет); · опухоли ДПК и поджелудочной железы; · болезнь Крона; · нарушение коагуляционного гемостаза (ДВС-синдром), в том числе лекарственного генеза; · язва полости рта; · эзофагеальная язва. |
Кровотечения из нижних отделов ЖКТ[править | править код]
Наиболее частыми причинами кровотечений из нижнего отдела ЖКТ по А. А. Шептулину (2000) являются:
- ангиодисплазии тонкой и толстой кишки;
- дивертикулез кишечника (включая Меккелев дивертикул);
- опухоли и полипы толстой кишки;
- опухоли тонкой кишки;
- хронические воспалительные заболевания кишечника;
- инфекционные колиты;
- туберкулез кишечника;
- геморрой и анальные трещины;
- инородные тела и травмы кишечника;
- аортокишечные свищи;
- гельминтозы.
Признаки желудочно-кишечных кровотечений[править | править код]
Симптоматика кровотечений разнообразна. Основные признаки желудочных кровотечений включают кровавую рвоту и стул угольно-чёрного цвета (мелену). Перед этим наблюдается синдром нарастающей слабости. У пациента отмечается побледнение склер и кожи, а также холодный пот. При массивной кровопотере могут развиваться малокровие, обморочное состояние, коллапс и шок.
Однако кровавая рвота и дегтеобразный стул не являются первичными признаками. Чёрный стул может появиться как через несколько часов, так и на вторые сутки после начала кровотечения. Алая кровь при дефекации и дегтеобразный стул указывают на локализацию кровотечения в верхней части пищеварительного тракта.
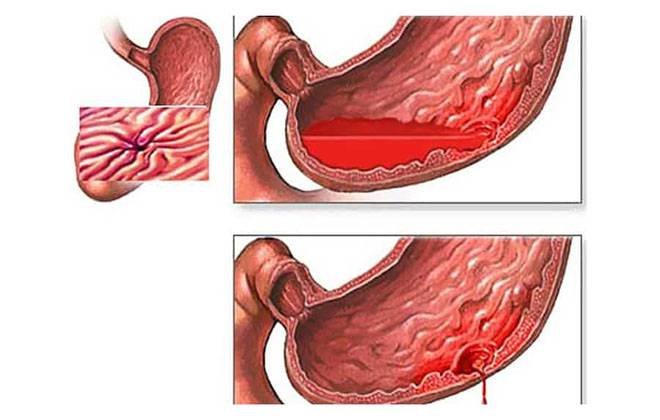
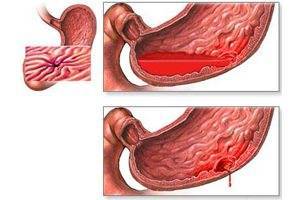
Для появления этих классических признаков требуется значительная потеря крови. Рвота с кровью обычно наблюдается при кровопотере более 500 мл и всегда сопровождается меленой. Врач может провести дифференциальную диагностику: при кровотечении из артерии пищевода в рвоте будет неизменённая кровь, при варикозных венах — темно-вишневая кровь, а при желудочном кровотечении — бурый цвет (цвет «кофейной гущи»). В последнем случае рвота может содержать и неизменённую кровь, что указывает на низкий уровень кислотности в желудке. Бурый цвет крови возникает при взаимодействии гемоглобина с соляной кислотой, поэтому при массивном кровотечении на фоне низкой кислотности кровь не успевает полностью окислиться.
Мелена (обильный дегтеобразный стул) может дополнять рвоту кровью или быть самостоятельным симптомом желудочно-кишечного кровотечения. Она возникает при кровотечениях из двенадцатиперстной кишки или при медленном развитии желудочного кровотечения. Мелена указывает на то, что кровотечение продолжается более 8 часов, и объем кровопотери составляет не менее 500 мл. При меньшей кровопотере стул потемнеет, но останется оформленным, что также может происходить при замедлении кишечного пассажа.
При осмотре пациенты с кровотечениями ЖКТ могут быть беспокойными или заторможенными. У них может наблюдаться снижение артериального давления, тахикардия или брадикардия, слабость и бледность кожи и слизистых оболочек.
При подозрении на желудочно-кишечное кровотечение целесообразно назначить общий анализ крови с определением уровня гемоглобина, клеток крови, лейкоцитарной формулы и СОЭ. Изначально состав крови может не меняться, но со временем проявляется умеренный лейкоцитоз, возможно небольшое повышение тромбоцитов и СОЭ. На второй день может произойти снижение гемоглобина и эритроцитов, даже если кровотечение остановилось.
Коагулограмма может предоставить дополнительные данные, так как после острых кровотечений активность свёртываемости крови значительно возрастает. В биохимическом анализе рост мочевины на фоне нормального креатинина может указывать на кровотечение.
Тест на скрытую кровь также важен для диагностики. Несмотря на простоту, он не часто применяется в России. Всемирная организация здравоохранения рекомендует проводить этот анализ ежегодно для мужчин и женщин в возрасте от 50 до 74 лет.
Оптимален иммунохимический тест на скрытую кровь, так как он снижает вероятность ложных результатов и упрощает сбор материала.
Для выявления источника желудочно-кишечных кровотечений обычно назначается эндоскопическое обследование пищевода, желудка и двенадцатиперстной кишки. Эндоскопия часто подтверждает диагноз и указывает на локализацию кровотечения.
Для диагностики хронического желудочно-кишечного кровотечения проводят контрастную рентгенографию, которая показывает состояние стенок пищеварительного тракта и выявляет язвы, грыжи и другие патологии.
При сосудистых нарушениях в обследование включают ангиографию. Для более полной клинической картины могут проводиться радиоизотопное сканирование и магнитно-резонансная томография, если в учреждении есть соответствующее оборудование.
Первая помощь при кровотечениях ЖКТ[править | править код]
Основа доврачебной помощи — лед, покой и вызов скорой помощи. Пока «скорая» в пути, создайте вокруг пациента атмосферу спокойствия. Уложите человека горизонтально и приподнимите его ноги. Желательно положить лед на живот. Бесконтрольный прием препаратов может привести к осложнениям, особенно при желудочно-кишечных кровотечениях. В экстренных случаях, когда симптомы выражены, внутримышечно вводят 10% глюконат кальция и два кубика викасола.
В аптечке потенциального больного должны быть следующие препараты:
- аминокапроновая кислота в форме льда;
- 10% кальций хлор в ампулах;
- шприцы на 5 и 10 кубиков;
- таблетки Дицинона;
- 5% викасол в инъекциях.
Таблетированные препараты следует принимать только в крайних случаях. Лучше измельчить таблетку и запить порошок кусочками льда. Пить воду при желудочно-кишечных кровотечениях категорически запрещается.
ЖКТ кровотечения у разных групп пациентов[править | править код]
Кровотечения у детей и пожилых людей требуют отдельного внимания.
Желудочно-кишечные кровотечения у детей[править | править код]
Основной особенностью желудочно-кишечных кровотечений у детей является их этиология. В отличие от взрослых, где основными причинами являются язвы, у детей кровотечения чаще связаны с патологиями развития органов и систем.
К основным причинам ЖКТ-кровотечений у детей относятся:
- Геморрагическая болезнь новорожденного
- Эзофагит и рефлюкс-эзофагит у новорожденных и грудных детей
- Гастрит и язвенная болезнь желудка и двенадцатиперстной кишки
- Удвоение желудка
- Незавершенный поворот кишечника с непроходимостью
- Язвенно-некротический энтероколит новорожденных
- Удвоение тонкой кишки
- Синдром Маллори-Вейсса
- Грыжи пищеводного отверстия диафрагмы
- Полипы кишечника, в частности ювенильные (гамартомные) полипы
- Дивертикул Меккеля
- Болезнь Дьелафуа
У детей старше 3 лет наиболее вероятной причиной желудочно-кишечного кровотечения из верхних отделов ЖКТ являются варикозные вены пищевода. У 85% детей кровотечения из вен пищевода возникают в возрасте 5-10 лет и являются частым проявлением портальной гипертензии.
Желудочно-кишечные кровотечения у лиц пожилого возраста[править | править код]
Пожилой возраст пациента является одним из основных факторов риска желудочно-кишечных кровотечений и увеличивает вероятность смертельного исхода при остром массивном кровотечении.
В пожилом возрасте наблюдается рост доли дивертикулеза толстой кишки среди причин кровотечений. Частота этой патологии увеличивается с возрастом: после 70 лет дивертикулы обнаруживаются у каждого десятого пациента при колоноскопии. К образованию дивертикулов способствуют малоподвижный образ жизни, нарушения функции толстой кишки (например, запоры) и дисбактериоз. Кровотечения, часто массивные, возникают у 10-30% пациентов с дивертикулезом. Дивертикулы чаще локализуются в нисходящей и сигмовидной кишке, но могут встречаться и в поперечной ободочной кишке, и в правой половине толстой кишки. Кровотечению могут предшествовать боли в животе, однако оно часто начинается внезапно и без болевого синдрома. Кровотечение может остановиться самостоятельно и рецидивировать через несколько часов или суток. В почти половине случаев оно бывает однократным.
Осложнения и последствия ЖКТ кровотечений[править | править код]
Желудочно-кишечное кровотечение может привести к серьезным осложнениям, таким как:
- геморрагический шок — состояние, вызванное массивной кровопотерей;
- анемия — малокровие;
- острая почечная недостаточность — нарушение функции почек;
- полиорганная недостаточность — тяжелая реакция организма на стресс, возникающая на поздних стадиях острых заболеваний и травм.
При отсутствии своевременной медицинской помощи кровотечения ЖКТ могут привести не только к осложнениям, но и к смерти пациента.
Лечение[править | править код]
После подтверждения желудочно-кишечного кровотечения и определения его источника начинается лечение, которое может быть как консервативным, так и хирургическим. Оперативное вмешательство обычно планируется после курса консервативной терапии, но в случае жизнеугрожающих состояний может потребоваться экстренная операция. Тактика лечения зависит от основного заболевания, вызвавшего кровотечение.
Общие принципы лечения больных с желудочно-кишечными кровотечениями определяются степенью тяжести состояния.
При низкой степени тяжести:
- Рекомендуется измельченная пища, не травмирующая слизистую.
- Назначаются инъекции викасола.
- Выписываются кальцийсодержащие препараты и витамины.
При средней степени тяжести:
- Проводится лечебная эндоскопия с химическим или механическим воздействием на кровоточащий участок.
- В некоторых случаях может потребоваться переливание крови.
При высокой степени тяжести:
- Выполняются срочные реанимационные мероприятия и хирургическое вмешательство.
- Рекомендуется реабилитация в стационаре.
Профилактика кровотечений ЖКТ[править | править код]
Кровотечения ЖКТ являются следствием различных заболеваний. Основой профилактики желудочно-кишечных кровотечений являются регулярные осмотры у специалистов и своевременное лечение выявленных заболеваний. Пожилым людям рекомендуется ежегодно сдавать анализ на скрытую кровь.
Диета при ЖКТ кровотечениях[править | править код]
Диета при кровотечениях из желудочно-кишечного тракта (ЖКТ) должна зависеть от основного заболевания. Например, при язвенной болезни желудка или двенадцатиперстной кишки могут назначаться следующие диеты:
- Диета № 1 — в стадии затихания обострения и при рубцевании язвы, а также в период ремиссии.
- Диета № 1а — при обострении язвенной болезни в первые 8-10 дней лечения при кровотечении.
- Диета № 1б — после диеты № 1а.
- Диеты № 2, 3, 4, 5, 5п — в зависимости от состояния пациента.
Специфика диетического питания также будет различаться при других заболеваниях, осложненных кровотечениями ЖКТ. Поэтому выбор конкретной диеты должен осуществляться лечащим врачом с учетом основных и сопутствующих заболеваний пациента.
Почему идет кровь из желудка
Кровотечение в кишечнике, желудке или других органах пищеварения может возникнуть по следующим причинам:
- механическое повреждение желудка из-за инородного тела;
- травмы живота;
- ожог слизистой ЖКТ;
- воспаление слизистой оболочки и рефлюксная болезнь пищевода;
- эрозивный гастрит;
- язвенная болезнь желудка и 12-перстной кишки;
- неспецифическое язвенное и бактериальное воспаление толстого кишечника;
- болезнь Крона;
- эндокринные и ферментативные нарушения (дисфункция паращитовидных желез, гастринома);
- длительный прием НПВС (особенно салицилатов), глюкокортикоидов, Бутадиона и других препаратов;
- осложнения операций на желудочно-кишечном тракте;
- повреждение слизистой в месте стыка пищевода и желудка при частой рвоте (синдром Маллори-Вейса);
- доброкачественные и злокачественные опухоли пищеварительного тракта;
- дивертикулез;
- туберкулез и другие хронические воспалительные заболевания кишечника;
- кишечные инфекции (дизентерия, гельминтоз и др.);
- заворот кишок;
- повреждение геморроидальных узлов и полипов при прохождении кала;
- анальная трещина;
- аортокишечный свищ;
- болезнь Гиршпрунга и другие патологии, приводящие к острой непроходимости;
- тромбоз воротной и печеночных вен;
- сдавливание воротной вены новообразованиями или рубцами;
- тяжелые заболевания печени (цирроз, хронический гепатит);
- варикоз вен пищевода и желудка;
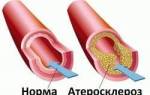
- атеросклероз сосудов ЖКТ;
- аутоиммунные и воспалительные заболевания, поражающие сосуды (системная красная волчанка, склеродермия и др.);
- врожденные сосудистые аномалии (болезнь Рандю-Ослера-Вебера);
- атеросклероз и аневризмы артерий пищеварительного тракта;
- закупорка сосудов кишечной брыжейки;
- врожденные (гемофилия) и приобретенные нарушения свертываемости крови (дефицит витаминов С и К, гипопротромбинемия и др.);
- геморрагические диатезы (тромбоцитопеническая пурпура, лейкозы);
- ДВС-синдром;
- апластическая анемия и другие заболевания кроветворной системы;
- сердечно-сосудистые заболевания (воспаление клапанов сердца, недостаточность функции сердца, артериальная гипертензия и др.).
Наиболее распространенными причинами желудочно-кишечного кровотечения являются дуоденальные и желудочные язвы, составляющие до 35% всех случаев. Факторы риска язвенных болезней включают частые стрессы, употребление алкоголя и курение.
У детей основными причинами кровотечения являются заворот кишок (у грудничков) и полипоз кишечника (у дошкольников).
Некоторые причины кишечного кровотечения, такие как геморрой, анальные трещины или полипы, могут вызывать лишь небольшие кровянистые выделения или примеси крови в кале. В то время как при язвах, сосудистых патологиях, опухолях и разрывах стенок ЖКТ кровь выделяется обильно, смешиваясь с рвотой или калом.
Классификация
Кровотечения из пищеварительного тракта классифицируются по этиологии, источнику и степени тяжести. По этиологии выделяют:
- Кровотечения, вызванные заболеваниями ЖКТ (язвенного и неязвенного генеза);
- Кровотечения, спровоцированные нарушениями кровообращения в воротной вене (портальной гипертензией);
- Кровотечения при сосудистых заболеваниях;
- Кровотечения, вызванные патологиями системы кроветворения, включая геморрагические диатезы.
По локализации кровотечения делятся на:
- Из верхних отделов пищеварительного тракта (желудка, пищевода, 12-перстной кишки);
- Из нижних отделов (тонкого и толстого кишечника, прямой кишки, геморроидальных узлов).
Наиболее часто наблюдаются кровотечения из верхних отделов ЖКТ. Пищеводные, дуоденальные и желудочные кровотечения встречаются у 8-9 из 10 пациентов с кровоизлияниями в пищеварительном тракте.
Классификация кровотечений по степени тяжести:
| Степень тяжести | Снижение объема циркулирующей крови | Внешние проявления | АД и ЧСС | Показатели крови |
|---|---|---|---|---|
| Легкая | Менее 20% | Удовлетворительное состояние, нормальное выделение мочи, возможна легкая слабость и головокружение. | АД — 110 мм рт. ст., ЧСС — до 80 уд./мин | Эритроциты — выше 3,5*10^12, гемоглобин — более 100 г/л, гематокрит — не менее 30%. |
| Средняя | 20-30% | Бледность кожи, сильная потливость, умеренно пониженное выделение мочи. | АД — 100-110 мм рт. ст., ЧСС — 80-100 уд./мин | Эритроциты — выше 2,5*10^12, гемоглобин — 80-100 г/л, гематокрит — 25-30%. |
| Тяжелая | Более 30% | Тяжелое состояние, упадок сил, головокружение, выраженная бледность, снижение объема мочи (до анурии). | АД — ниже 100 мм рт. ст., ЧСС — более 100 уд./мин | Эритроциты — ниже 2,5*10^12, гемоглобин — менее 80 г/л, гематокрит — меньше 25%. |
Некоторые специалисты выделяют четвертую, наиболее тяжелую стадию, характеризующуюся полной потерей сознания и развитием комы.
Массивное внутреннее кровотечение с сильной потерей крови называется профузным.
Дополнительно кровотечения в ЖКТ могут классифицироваться по следующим критериям:
- Длительности (острые или хронические);
- Наличию внешних проявлений (скрытые или явные);
- Частоте и количеству случаев (однократные или повторные, рецидивирующие).
Какие признаки и симптомы
К ранним симптомам кровотечения в ЖКТ относятся:
- общая слабость, адинамия;
- головокружение, обморочное состояние, спутанность сознания;
- шум в ушах, мелькание мушек в глазах;
- тошнота, рвота;
- изменение цвета желудочных и кишечных выделений (рвоты и кала);
- потливость;
- сильная жажда;
- учащение пульса;
- бледность кожи, цианоз губ, посинение и снижение температуры кончиков пальцев.
Выраженность симптомов зависит от интенсивности кровотечения, объема циркулирующей крови и количества потерянной крови. У взрослых признаки могут проявляться позже и менее ярко, чем у детей, из-за большего объема циркулирующей крови. Даже небольшая потеря крови у ребенка может потребовать немедленной реанимации.
Симптомы внутреннего кровотечения в желудке часто сопровождаются признаками массивной кровопотери и снижения объема циркулирующей крови. На фоне потери крови могут возникать болевой синдром в пораженном отделе ЖКТ, увеличение объема живота из-за асцита, лихорадка, снижение массы тела, резкое изменение или потеря вкусовых ощущений и другие патологические явления.
Основным симптомом желудочного кровотечения является кровавая рвота, характер которой может указать на причину и длительность кровотечения.
Рвота при различных патологиях верхних отделов ЖКТ:
| Причина кровотечения | Цвет и консистенция рвоты |
|---|---|
| Варикозное расширение вен, эрозии пищевода, разрыв слизистой | Алая примесь крови |
| Язвы 12-перстной кишки и желудка, заворот кишок, рак, разрыв слизистой желудка | «Кофейная гуща» (темная рвота с зернистой структурой) |
«Кофейная гуща» — это продукт обработки крови в желудке соляной кислотой.
При язвенных поражениях во время рвоты уменьшаются желудочные боли. Кровотечение не сопровождается раздражением брюшины и напряжением мышц передней стенки живота. При массивной кровопотере и раке желудка также изменяется цвет стула.
Повторная рвота с кровью через 1-2 часа после первого эпизода указывает на продолжение кровотечения, а рвота через 4-6 часов — на его рецидив.
При желудочном кровотечении симптомы кровопотери проявляются ярче, чем при кишечных кровотечениях. Это связано с тем, что повреждения стенок тонкой и толстой кишки часто вызываются травмами геморроидальных узлов, полипами и трещинами в слизистой, что приводит к длительной, но незначительной кровопотере.
Симптомы кишечного кровотечения с массивной кровопотерей могут включать:
- черный кал;
- выделение мелены (неоформленный дегтеобразный стул с сильным неприятным запахом);
- слабость, потеря сознания, бледность кожи и другие проявления острой кровопотери.
Визуальные изменения цвета и структуры кала заметны только при кровопотере более 100 мл/сутки и повреждениях прямой и ободочной кишок. При разовом истечении крови (например, при язве желудка) кровь может выделяться со стулом в неизмененном виде. При длительном массивном кровотечении через несколько часов выделяется дегтеобразный стул.
Характер изменений стула при различных патологиях кишечника:
| Заболевание | Вид и консистенция выделений | Характер кровотечения |
|---|---|---|
| Анальные трещины, геморрой | Кал с алыми прожилками крови | Хронические потери крови во время и после дефекации, при физической нагрузке. |
| Неспецифический язвенный колит, болезнь Крона | Водянистые слизистые выделения с гнойными и кровянистыми примесями | Слабые кровотечения на протяжении длительного времени, возможны и массивные кровопотери. |
| Онкологические заболевания кишечника | Темный кал с примесью слизи | Длительные, малоинтенсивные выделения, кровь окрашивает кал в темный оттенок. |
При хроническом течении патологии могут возникать симптомы анемии:
- слабость, быстрая утомляемость;
- снижение работоспособности;
- частые головокружения;
- воспаление ротовой полости и языка;
- бледность слизистых оболочек и кожи.
Диагностика
Выяснение причины синдрома желудочно-кишечного кровотечения требует тщательного клинического обследования, лабораторных анализов и применения инструментальных методов диагностики.
Клиническое обследование
Клиническое обследование включает осмотр кожных покровов (цвет, наличие гематом и телеангиэктазий), пальцевое исследование прямой кишки и оценку рвотных и каловых масс. Анализируется состояние лимфоузлов, размеры печени и селезенки, наличие асцита, опухолей и послеоперационных рубцов на брюшной стенке. Пальпация живота проводится осторожно, чтобы не усугубить кровотечение. При кровотечениях неязвенного происхождения болевая реакция при пальпации отсутствует. Увеличение лимфоузлов может указывать на злокачественную опухоль или системное заболевание крови.
Желтизна кожи в сочетании с асцитом может свидетельствовать о патологии билиарной системы и указывать на варикозные вены пищевода как возможный источник кровотечения. Гематомы, сосудистые звездочки и другие кожные кровоизлияния могут указывать на геморрагический диатез.
Хотя при осмотре невозможно точно установить причину кровотечения, можно оценить степень кровопотери и тяжесть состояния. Заторможенность, головокружение, «мушки перед глазами» и острая сосудистая недостаточность свидетельствуют о гипоксии мозга.
Исследование пальцем прямой кишки важно для анализа состояния как самой кишки, так и соседних органов. Болевые ощущения, наличие полипов или кровоточащих геморроидальных узлов могут указывать на эти образования как вероятные источники кровотечения. В таких случаях после ручного исследования проводится инструментальное (ректоскопия).
Лабораторные исследования
При кровотечении в желудке, пищеводе и нижних отделах ЖКТ проводят следующие лабораторные анализы:
- общий анализ крови;
- биохимический анализ крови (печеночные и почечные пробы, маркеры воспалительных процессов и др.);
- коагулограмма;
- копрограмма;
- анализ антител к двухцепочечной ДНК и др.
Инструментальные методы
Наиболее информативные аппаратные методы диагностики при подозрении на внутрижелудочное и внутрикишечное кровоизлияние включают:
- рентгенографию пищевода и желудка;
- целиакографию;
- МР-ангиографию сосудов ЖКТ;
- статическую и динамическую сцинтиграфию пищеварительного тракта;
- КТ органов брюшной полости;
- рентгенографию носоглотки, бронхов и легких.
Быструю диагностику кровотечения в желудке обеспечивает эндоскопия верхних отделов ЖКТ. Для патологии нижних отделов применяются ирригоскопия, ректороманоскопия и колоноскопия.
Если источник кровоизлияния не удается установить с помощью эндоскопии и аппаратных методов, проводят диагностическую лапаротомию.
Как остановить кровотечение
Остановка кровотечения должна проводиться врачами или бригадой скорой помощи. Перед оказанием помощи необходимо вызвать «скорую», описав состояние пациента и характер выделений.
Алгоритм экстренной доврачебной помощи при подозрении на кровотечение включает следующие действия:
- Уложить пациента на спину, приподняв ноги с помощью свернутой одежды или подушки.
- Не давать пострадавшему пить и есть.
- Положить на болезненную область компресс из завернутого в ткань льда.
- Следить за дыханием и частотой сердцебиения.
- При потере сознания привести пациента в чувство с помощью ватки, смоченной в нашатыре.
- Если «скорая» задерживается, нести пациента на носилках навстречу медицинской бригаде.
При желудочном кровотечении запрещено промывать желудок. При подозрении на кишечную патологию нельзя делать клизму.
Попытка остановить кровотечение без врачебной помощи может привести к смерти пациента.
Как лечить
При желудочно-кишечном кровотечении лечение направлено на его остановку, устранение первопричины, восстановление гемостаза и нормализацию объема крови.
Опасность для пациента заключается не только в потере эритроцитов, переносящих кислород, но и в резком снижении объема циркулирующей крови (ОЦК). Это может привести к тромбозу мелких сосудов и развитию ДВС-синдрома.
Консервативное лечение
Консервативное лечение показано при:
- геморрагических диатезах, васкулитах и других заболеваниях, связанных с нарушениями гемостаза, так как в этих случаях кровотечение может усилиться при операции;
- тяжелых сердечно-сосудистых патологиях (пороки сердца, сердечная недостаточность);
- тяжелых основных заболеваниях (лейкозы, неоперабельные опухоли и т. д.).
Консервативная терапия включает три группы мероприятий, направленных на:
- Систему гемостаза;
- Источник кровотечения;
- Восстановление нормального объема циркулирующей крови (инфузионная терапия).
Для воздействия на систему гемостаза применяются Этамзилат, Тромбин, Аминокапроновая кислота, Викасол. Базовым препаратом является Октреотид, который снижает давление в воротной вене, уменьшает секрецию соляной кислоты и повышает активность тромбоцитов. При возможности орального приема назначаются Омепразол, Гастроцепин, а также препараты, уменьшающие кровоснабжение слизистых оболочек, такие как Вазопрессин и Соматостатин.
При язвенных кровотечениях внутривенно вводятся Фамотидин и Пантопразол. Остановить кровотечение можно введением жидкого Фибриногена или Дицинона во время эндоскопической процедуры вблизи язвы.
Инфузионная терапия начинается с вливания растворов реологического действия, которые стимулируют микроциркуляцию. При кровопотере 1 степени внутривенно вводятся Реополиглюкин, Альбумин и Гемодез с добавлением растворов глюкозы и солей. При кровопотере 2 степени применяются плазмозамещающие растворы и донорская кровь той же группы и резус-фактора в расчете 35-40 мл на 1 кг веса тела. Соотношение плазменных растворов и крови составляет 2:1.
При кровопотере 3 степени соотношение вливаемых растворов и крови должно быть 1:1 или 1:2. Объем инфузий необходимо точно рассчитывать, так как избыточное введение препаратов может вызвать рецидив кровотечения. Общая доза инфузионных растворов должна превышать количество потерянной крови примерно на 200-250%.
При кровотечениях 1 степени тяжести хирургическое вмешательство не требуется.
При кровотечении 2 степени тяжести проводится консервативное лечение, и если кровотечение удается остановить, необходимость операции отпадает.
Хирургия
При подозрении на кровотечение в ЖКТ пациента направляют в хирургическое отделение для диагностики и определения тактики лечения.
В зависимости от диагноза могут быть выполнены следующие операции:
- эндоскопическое склерозирование, электрокоагуляция и лигирование расширенных сосудов кишечника и пищевода;
- ушивание язвенного дефекта и частичная резекция желудка;
- прошивание язвы 12-перстной кишки;
- субтотальная резекция толстого кишечника с наложением стомы.
Диета
Тактика диетотерапии зависит от основного заболевания. При патологиях желудка назначаются столы №1, №1а (после купирования кровотечения), №1б или №2. При заболеваниях кишечника рекомендуется диета №3 или №4.
Если выделение крови связано с печеночной патологией, назначаются стол №5 и его вариации.
Последствия и осложнения
К осложнениям истечения крови из ЖКТ относятся:
- ДВС-синдром;
- анемия средней и тяжелой степени;
- острая органная недостаточность;
- кома.
Риск тяжелых последствий и летального исхода возрастает при несвоевременном обращении к врачу.
Как предотвратить явление
Для профилактики опасной патологии важно регулярно проходить медицинские осмотры, соблюдать правила приема лекарств и вести здоровый образ жизни.
Обращение к гастроэнтерологу при первых симптомах язвенных и сосудистых заболеваний (недомогание, тошнота, боли в желудке и др.) увеличивает шансы на успешное лечение.
Для раннего выявления кишечного кровотечения рекомендуется регулярно сдавать анализ кала на скрытую кровь.
Источник: MedicalOk.ru
Что такое желудочно-кишечное кровотечение?
Желудочно-кишечное кровотечение (ЖКК) — это вытекание крови из поврежденных сосудов в полости органов желудочно-кишечного тракта. ЖКК является серьезным осложнением различных заболеваний ЖКТ и представляет угрозу для здоровья и жизни пациента. Объем кровопотерь может достигать 3-4 литров, что требует экстренной медицинской помощи.
В гастроэнтерологии ЖКК занимает 5-е место по распространенности после аппендицита, панкреатита, холецистита и ущемления грыжи.
Источником кровотечения может стать любой отдел ЖКТ. Выделяют кровотечения из верхних отделов (пищевод, желудок, двенадцатиперстная кишка) и нижних отделов (тонкий и толстый кишечник, прямая кишка).
Кровотечения из верхних отделов составляют 80-90%, из нижних — 10-20%. Из них на желудок приходится 50% случаев, на двенадцатиперстную кишку — 30%, на ободочную и прямую кишки — 10%, на пищевод — 5%, на тонкий кишечник — 1%. При язве желудка и двенадцатиперстной кишки кровотечение возникает в 25% случаев.
По этиологии различают язвенные и неязвенные ЖКК, по характеру — острые и хронические, по клинической картине — явные и скрытые, по продолжительности — однократные и рецидивирующие.
В группу риска входят мужчины в возрасте 45-60 лет. 9% пациентов, доставляемых в хирургические отделения скорой помощью, имеют ЖКК. Возможные причины (заболевания и патологические состояния) превышают 100.
Причины желудочного кровотечения
Все желудочно-кишечные кровотечения делятся на четыре группы:
- Кровотечения при заболеваниях ЖКТ (язвенная болезнь, дивертикулы, опухоли, грыжи, геморрой, гельминты и др.);
- Кровотечения из-за портальной гипертензии (гепатиты, цирроз печени, рубцовые стриктуры и др.);
- Кровотечения при повреждениях сосудов (варикозное расширение вен пищевода, склеродермия и др.);
- Кровотечения при заболеваниях крови (апластическая анемия, гемофилия, лейкозы, тромбоцитемия и др.).
Кровотечения при заболеваниях и поражении ЖКТ
В первой группе выделяют язвенные и неязвенные заболевания желудочно-кишечного тракта (ЖКТ). К язвенным патологиям относятся:
- Язвенная болезнь желудка;
- Язва двенадцатиперстной кишки;
- Хронический эзофагит (воспаление слизистой пищевода);
- Гастроэзофагеальная рефлюксная болезнь (развивается из-за систематического заброса содержимого желудка в пищевод);
- Эрозивный геморрагический гастрит;
- Неспецифический язвенный колит и болезнь Крона (патологии толстого кишечника, схожие по симптомам, но различающиеся по этиологии).
К причинам, приводящим к острым язвам ЖКТ, относятся:
- Медикаментозные (длительный прием глюкокортикостероидов, салицилатов, НПВС и др.);
- Стрессовые (механические травмы, ожоги, попадание инородных тел в ЖКТ, эмоциональный шок после травм или операций);
- Эндокринные (синдром Золлингера-Эллисона, при котором аденома поджелудочной железы выделяет гастрин, и гипофункция паращитовидных желез);
- Послеоперационные (последствия ранее проведенных операций на ЖКТ).
Кровотечения неязвенной природы могут быть вызваны:
- Эрозии слизистой оболочки желудка;
- Синдром Меллори-Вейсса (разрыв слизистой оболочки на уровне пищеводно-желудочного соединения при рецидивирующей рвоте);
- Дивертикулы отделов ЖКТ (выпячивание стенок);
- Диафрагмальная грыжа;
- Бактериальный колит;
- Геморрой (воспаление и патологическое расширение вен прямой кишки, образующих узлы);
- Анальные трещины;
- Доброкачественные опухоли ЖКТ (полипы, липома, невринома и др.);
- Злокачественные опухоли ЖКТ (рак, саркома);
- Паразитарные поражения кишечника;
- Инфекционные поражения кишечника (дизентерия, сальмонеллез).
Кровотечения вследствие портальной гипертензии
Причинами желудочно-кишечных кровотечений второй группы могут быть:
- Хронический гепатит;
- Цирроз печени;
- Тромбоз печеночных вен;
- Тромбоз воротной вены;
- Компрессия воротной вены и её ответвлений рубцовой тканью или опухолью.
Кровотечения при повреждениях сосудов
В третью группу входят желудочно-кишечные кровотечения, вызванные повреждением стенок кровеносных сосудов. К их причинам относятся:
- Атеросклероз сосудов внутренних органов;
- Аневризмы сосудов (расширение просвета сосуда с истончением стенок);
- Варикозное расширение вен пищевода или желудка (часто возникает из-за нарушений функции печени);
- Системная красная волчанка (иммунное заболевание, поражающее соединительную ткань и капилляры);
- Склеродермия (заболевание, вызывающее склерозирование мелких капилляров);
- Геморрагический васкулит (воспаление стенок сосудов внутренних органов);
- Болезнь Рандю – Ослера (врожденная аномалия сосудов с образованием множественных телеангиэктазий);
- Узелковый периартериит (поражение артерий внутренних органов);
- Тромбоз и эмболия сосудов брыжейки кишечника;
- Сердечно-сосудистые заболевания (сердечная недостаточность, септический эндокардит, констриктивный перикардит, гипертония).
Кровотечения при заболеваниях крови
Четвертая группа желудочно-кишечных кровотечений связана с заболеваниями крови, такими как:
- Гемофилия и болезнь фон Виллебранда (генетические нарушения свертываемости крови);
- Тромбоцитопения (дефицит тромбоцитов, отвечающих за свертываемость);
- Острые и хронические лейкозы;
- Геморрагические диатезы (например, тромбоастения, фибринолитическая пурпура — склонность к рецидивирующим кровотечениям);
- Апластическая анемия (нарушение функции кроветворения в костном мозге).
Таким образом, ЖКК могут возникать как из-за нарушения целостности сосудов (разрывы, тромбозы, склероз), так и из-за нарушений гемостаза. Часто оба фактора сочетаются.
При язвах желудка и двенадцатиперстной кишки кровотечение начинается из-за расплавления сосудистой стенки, что обычно происходит во время обострения хронического заболевания. Однако иногда встречаются «немые» язвы, которые не проявляют себя до момента кровотечения.
У грудных детей кишечные кровотечения часто вызываются заворотом кишок. Кровотечение при этом бывает незначительным, но основные симптомы — острый приступ боли в животе, запор и отсутствие газов — более выражены. У детей до трех лет такие кровотечения могут быть связаны с аномалиями развития кишечника, новообразованиями или диафрагмальной грыжей. У старших детей наиболее вероятной причиной являются полипы толстой кишки, при которых наблюдается небольшое количество крови в конце дефекации.
Признаки и симптомы желудочного кровотечения
Общие симптомы желудочно-кишечного кровотечения:
- Слабость;
- Тошнота, рвота с кровью;
- Головокружение;
- Бледность кожи, посинение губ и кончиков пальцев;
- Измененный стул;
- Холодный пот;
- Слабый, учащенный пульс;
- Понижение артериального давления.
Выраженность симптомов варьируется от легкого недомогания до обморока и комы, в зависимости от скорости и объема кровопотери. При медленном кровотечении проявления могут быть незначительными, с небольшой тахикардией и нормальным давлением, так как происходит частичная компенсация потери крови.
Симптомы ЖКК часто сопровождаются признаками основного заболевания, такими как боли в разных отделах ЖКТ, асцит и признаки интоксикации.
При острой кровопотере возможен кратковременный обморок из-за резкого падения давления. Симптомы острого кровотечения:
- Слабость, сонливость, сильное головокружение;
- Потемнение и «мушки» в глазах;
- Шум в ушах;
- Одышка, выраженная тахикардия;
- Повышенное потоотделение;
- Холодные конечности;
- Слабый пульс и низкое давление.
Симптомы хронического кровотечения схожи с признаками анемии:
- Ухудшение общего состояния, высокая утомляемость, снижение работоспособности;
- Бледность кожи и слизистых;
- Головокружение;
- Глоссит, стоматит и другие.
Характерный симптом ЖКК — примесь крови в рвоте и стуле. Кровь в рвоте может быть неизмененной (при кровотечениях из варикозных вен пищевода или эрозий) или измененной (при язвах желудка и 12-перстной кишки, синдроме Мэллори-Вейсса). В последнем случае рвота имеет цвет «кофейной гущи» из-за взаимодействия крови с соляной кислотой. Ярко-красная кровь указывает на массивные кровотечения. Если рвота повторяется через 1-2 часа, кровотечение продолжается; если через 4-5 часов — это может быть повторное кровотечение. При кровотечениях из нижних отделов ЖКТ рвота не наблюдается.
Кровь в стуле может быть неизмененной при разовой кровопотере более 100 мл (при истечении крови из нижней части ЖКТ или язве желудка) или измененной при длительных кровотечениях. Дегтеобразный стул темного цвета (мелена) появляется через 4-10 часов после начала кровотечения. Если за сутки в ЖКТ поступает менее 100 мл крови, визуально изменения стула не заметны.
Если источник кровотечения в желудке или тонком кишечнике, кровь обычно равномерно смешана с калом. При истечении из прямой кишки кровь представлена отдельными сгустками. Выделение алой крови может свидетельствовать о хроническом геморрое или анальной трещине.
Темный цвет стула может быть вызван употреблением черники, черноплодной рябины, свеклы, гречневой каши, активированного угля, препаратов железа и висмута. Дегтеобразный стул может возникнуть из-за заглатывания крови при легочном или носовом кровотечении.
При язве желудка и 12-перстной кишки язвенные боли могут уменьшаться во время кровотечения. При сильном кровотечении стул становится черным (мелена) и жидким. Напряжение мышц живота и другие признаки раздражения брюшины не возникают.
При раке желудка, помимо типичных симптомов (боли, похудение, отсутствие аппетита, изменение вкусовых предпочтений), наблюдаются рецидивирующие слабые кровотечения и дегтеобразный стул.
При синдроме Мэллори-Вейсса (разрыве слизистой) возникает обильная рвота с алой неизмененной кровью. При варикозе вен пищевода кровотечение развивается остро.
При геморрое и анальных трещинах алая кровь может выделяться во время или после дефекации, а также при физическом напряжении, не смешиваясь с калом. Кровотечению сопутствуют зуд, жжение и спазмы анального сфинктера.
При раке прямой и ободочной кишки кровотечения длительные, неинтенсивные, темная кровь смешивается с калом, возможны примеси слизи.
При язвенном колите и болезни Крона наблюдаются водянистые испражнения с примесью крови, слизи и гноя. При колите возможны ложные позывы на дефекацию. При болезни Крона кровотечения преимущественно слабые, но риск обильного кровотечения всегда высок.
Профузное желудочно-кишечное кровотечение имеет четыре степени тяжести:
- Удовлетворительное состояние, больной в сознании, давление нормальное или немного пониженное (не ниже 100 мм рт. ст.), пульс слегка повышен, уровень гемоглобина и эритроцитов в норме.
- Среднетяжелое состояние, бледность, ускорение сердечного ритма, холодный пот, давление до 80 мм рт. ст., гемоглобин до 50% от нормы, понижение свертываемости крови.
- Тяжелое состояние, заторможенность, отечность лица, давление ниже 80 мм рт. ст., пульс выше 100 уд. в мин., гемоглобин – 25% от нормы.
- Кома и необходимость реанимационных мероприятий.
Первая помощь при желудочно-кишечном кровотечении
Любое подозрение на желудочно-кишечное кровотечение (ЖКК) требует немедленного вызова скорой помощи и транспортировки пациента в медицинское учреждение на носилках.
До приезда врачей необходимо предпринять следующие меры первой помощи:
- Уложите человека на спину, немного приподняв ноги, и обеспечьте полный покой.
- Исключите прием пищи и воду — это может активизировать работу ЖКТ и усугубить кровотечение.
- Приложите к области предполагаемого кровотечения сухой лед или другой холодный предмет — холод сужает сосуды. Лед лучше прикладывать по 15-20 минут с перерывами в 2-3 минуты, чтобы избежать обморожения. При желудочном кровотечении не рекомендуется глотать лед.
- Можно дать 1-2 чайные ложки 10%-ного раствора хлорида кальция или 2-3 измельченные таблетки Дицинона.
Запрещается ставить клизму и промывать желудок. При обмороке можно попытаться привести человека в чувство с помощью нашатырного спирта. Если пациент в бессознательном состоянии, следите за его пульсом и дыханием.
Осложнения желудочно-кишечного кровотечения
Желудочно-кишечное кровотечение может вызвать серьезные осложнения, такие как:
- геморрагический шок из-за обильной кровопотери;
- острая анемия;
- острая почечная недостаточность;
- полиорганная недостаточность, возникающая как стрессовая реакция организма.
Несвоевременная госпитализация и самолечение могут привести к летальному исходу.
Диагностика желудочного кровотечения
Желудочно-кишечные кровотечения (ЖКК) необходимо отличать от легочных и носоглоточных, при которых кровь может заглатываться и попадать в ЖКТ. Также при рвоте кровь может оказаться в дыхательных путях.
Различия между кровавой рвотой и кровохарканьем:
- Кровь выделяется с рвотой, а при кровохарканье — во время кашля.
- При рвоте кровь имеет щелочную реакцию и ярко-красный цвет, при кровохарканье — кислую реакцию и темно-бордовый цвет.
- Кровь при кровохарканье может пениться, при рвоте этого не наблюдается.
- Рвота обильна и кратковременна, кровохарканье может длиться несколько часов или дней.
- Рвота сопровождается темным стулом, при кровохарканье этого нет.
Профузные ЖКК нужно дифференцировать с инфарктом миокарда. При кровотечениях важным признаком является наличие тошноты и рвоты, при инфаркте — загрудинные боли. У женщин репродуктивного возраста необходимо исключить внутрибрюшное кровотечение из-за внематочной беременности.
Диагноз ЖКК устанавливается на основании:
- Анамнеза жизни и основного заболевания;
- Клинического и ректального осмотра;
- Общего анализа крови и коагулограммы;
- Анализа кала на скрытую кровь;
- Инструментальных исследований, среди которых основное значение имеет эндоскопическое обследование.
При анализе анамнеза собираются сведения о перенесенных и текущих заболеваниях, употреблении медикаментов (аспирина, НПВС, кортикостероидов), которые могли спровоцировать кровотечение, наличии алкогольной интоксикации (частой причине синдрома Меллори-Вейсса) и возможном влиянии вредных условий труда.
Лабораторные методы
Лабораторные методы включают:
- Общий анализ крови. Он позволяет оценить уровень гемоглобина, состав клеток крови, лейкоцитарную формулу и скорость оседания эритроцитов (СОЭ). В первые часы кровотечения состав крови изменяется незначительно: наблюдается умеренный лейкоцитоз и иногда небольшое повышение тромбоцитов и СОЭ. На второй день кровь разжижается, снижается уровень гемоглобина и эритроцитов, даже если кровотечение прекратилось.
- Коагулограмма. Этот анализ определяет время свертываемости крови. После острых профузных кровотечений активность свертываемости крови значительно возрастает.
- Биохимический анализ крови. Он включает определение уровня мочевины, креатинина и печеночных проб. Обычно мочевина повышается при нормальном уровне креатинина. Все анализы крови имеют диагностическую ценность только при оценке в динамике.
Инструментальные методы диагностики:
Инструментальные методы диагностики включают:
- Рентгенологическое исследование выявляет язвы, дивертикулы и новообразования, но неэффективно для диагностики гастрита, эрозий, портальной гипертензии и при кишечных кровотечениях.
- Эндоскопия более точна, чем рентген, и позволяет обнаруживать поверхностные поражения слизистых оболочек. К видам эндоскопии относятся фиброгастродуоденоскопия, ректоскопия, ректороманоскопия и колоноскопия, которые в 95% случаев помогают определить источник кровотечения.
- Радиоизотопные исследования подтверждают наличие кровотечения, но не всегда точно локализуют его.
- Спиральная контрастная компьютерная томография позволяет определить источник кровотечения в тонком и толстом кишечнике.
Лечение желудочно-кишечного кровотечения
Пациенты с острым ЖКК поступают в реанимационное отделение, где предпринимаются следующие меры:
- катетеризация подключичной или периферических вен для быстрого восполнения объема циркулирующей крови и определения центрального венозного давления;
- зондирование и промывание желудка холодной водой для удаления крови и сгустков;
- катетеризация мочевого пузыря для контроля диуреза;
- кислородная терапия;
- очистительная клизма для удаления крови из кишечника.
Хирургическое лечение
При кровотечениях 3 степени тяжести, профузных и рецидивирующих, хирургическое лечение часто становится единственным способом спасти пациента. Экстренная операция необходима при прободении язвы, если консервативные методы (эндоскопические и другие) неэффективны. Операцию следует проводить на ранних стадиях кровотечения, так как поздние вмешательства значительно ухудшают прогноз.
При кровоточащих язвах желудка и 12-перстной кишки выполняются стволовая ваготомия с частичной резекцией желудка, гастротомия с иссечением язвы или прошивание поврежденных сосудов. Риск летального исхода после хирургического вмешательства составляет 5-15%. При синдроме Мэллори—Вейса используется тампонада с зондом Блэкмора. Если она неэффективна, проводят ушивание слизистой оболочки в месте разрыва.
В 90% случаев остановить желудочно-кишечное кровотечение можно консервативными методами.
Диета при желудочном кровотечении
Прием пищи разрешается через один-два дня после прекращения выраженного желудочно-кишечного кровотечения. Блюда должны быть охлажденными и иметь жидкую или полужидкую консистенцию: протертые супы, пюре, каши, йогурты, желе, кисель.
С улучшением состояния рацион расширяется: добавляются мясное суфле, яйца всмятку, омлет, отварные овощи, паровая рыба, печеные яблоки. Рекомендуются замороженные сливки, молоко и сливочное масло.
Когда состояние пациента стабилизируется (примерно на 5-6 день), пищу принимают каждые два часа. Суточный объем не должен превышать 400 мл.
Для уменьшения геморрагического синдрома полезны продукты, богатые витаминами С и Р (фруктовые и овощные соки, отвар шиповника), а также витамином К (сливочное масло, сливки, сметана). Животные жиры повышают свертываемость крови и способствуют более быстрому формированию сгустка при язвенной болезни.