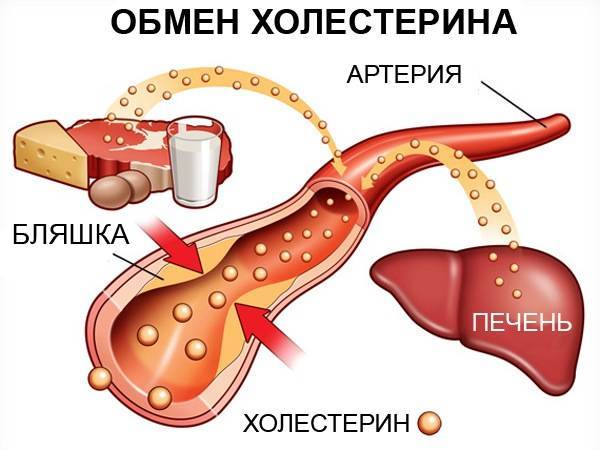
Существует ошибочное мнение, что холестерин вреден для организма, а его уровень в крови — ключевой показатель здоровья. Многие, стремясь сохранить здоровье, придерживаются строгих диет, исключая все продукты с холестерином. Однако немногие знают, что холестерин входит в состав клеточных мембран, придавая им прочность, и участвует в обмене веществ между клетками и межклеточным веществом, а также регулирует активность ферментов. Без холестерина нормальная работа организма невозможна.
Тем не менее, избыточное потребление жирной пищи животного происхождения может привести к повышению уровня холестерина, что негативно сказывается на здоровье и может вызвать серьезные заболевания.
Контроль уровня холестерина поможет сохранить здоровье на долгие годы, повысить естественную резистентность организма, увеличить продолжительность жизни и улучшить ее качество. В этой статье мы развеем распространенные мифы о роли холестерина в организме и его метаболизме, а также рассмотрим эффективные способы контроля его уровня.
Холестерин – зачем он нужен?
Холестерин (от греч. chole — желчь и stereo — твердый) был впервые обнаружен в желчных камнях, что и определило его название. Это природный нерастворимый в воде липофильный спирт. Около 80% холестерина синтезируется в организме (печенью, кишечником, почками, надпочечниками и половыми железами), остальные 20% поступают с пищей.
Циркулируя в крови, холестерин используется как строительный материал и для синтеза более сложных соединений. Поскольку он нерастворим в воде, его транспортировка возможна только в виде комплексных водорастворимых соединений, которые делятся на два типа:
- Липопротеины низкой плотности (ЛПНП)
- Липопротеины высокой плотности (ЛПВП)
Соотношение этих веществ должно быть строго определенным, а их общий объем не должен превышать норму, иначе это может привести к серьезным заболеваниям сердечно-сосудистой системы.
Функции холестерина в организме:
— Обеспечение прочности клеточных стенок и регулирование их проницаемости для молекул;
— Синтез витамина D;
— Синтез стероидных гормонов (кортизон, гидрокортизон), мужских (андрогены) и женских (эстрогены, прогестерон) половых гормонов;
— Участие в образовании желчи и усвоении жиров через желчные кислоты;
— Участие в формировании новых синапсов в головном мозге, что улучшает умственные способности и память.
Вреден не сам холестерин, а его колебания за пределами нормы. Проблемы со здоровьем могут возникнуть как при избытке, так и при недостатке холестерина в организме.
Негативное влияние холестерина
Статистика показывает, что у людей, умерших от сердечно-сосудистых заболеваний, был низкий уровень липопротеинов высокой плотности и высокий уровень липопротеинов низкой плотности.
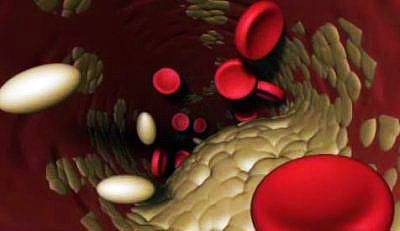
Неправильное соотношение или длительное повышение уровня липопротеинов в крови может привести к их оседанию на стенках сосудов и развитию атеросклероза.
Роль липопротеинов
ЛПВП называют «хорошим» липопротеином, так как он растворяет холестериновые бляшки и удаляет их со стенок артерий. Чем выше его уровень по сравнению с ЛПНП («плохим» липопротеином), тем лучше. ЛПНП транспортирует холестерин из органов, его синтезирующих, в артерии. При высоком содержании холестерина крупные нерастворимые молекулы образуют жирные бляшки, которые прикрепляются к сосудам и забивают их. Окислительные процессы делают холестерин менее устойчивым, что позволяет ему легко проникать в стенки артерий.
На окисленные ЛПНП вырабатываются специфические антитела, что приводит к повреждению стенок артерий. Кроме того, холестерин снижает уровень оксида азота, что увеличивает риск сердечно-сосудистых заболеваний.
Оксид азота играет важную роль в организме:
— расширяет сосуды, снижает артериальное давление, предотвращает образование тромбов;
— помогает бороться с бактериями и вирусами, уничтожает раковые клетки;
— повышает выносливость мышечной ткани;
— участвует в обмене информации между клетками, является нейромедиатором в синапсах.
Снижение уровня закиси азота негативно сказывается на работе всех систем организма.
ЛПВП не только выводят холестерин из крови обратно в печень, но и предотвращают окисление ЛПНП.
Признаки повышения уровня холестерина в организме
Повышение уровня холестерина связано с нарушением липидного обмена. Это может указывать не только на атеросклероз, но и на другие серьезные заболевания:
— печени;
— почек (хроническая почечная недостаточность, гломерулонефрит);
— поджелудочной железы (хронический панкреатит);
— сахарный диабет (состояние, связанное с нарушением синтеза инсулина бета-клетками островков Лангерганса в поджелудочной железе);
— гипотиреоз (снижение синтеза гормонов щитовидной железой);
— ожирение.
Симптомы атеросклероза возникают из-за сужения просвета сосудов, что приводит к ухудшению кровообращения.
Основные симптомы:
— стенокардия (дискомфорт или боль в груди при физической нагрузке или стрессе);
— одышка;
— аритмия (нарушение сердечного ритма);
— синюшность и отечность конечностей (пальцы рук и ног);
— периодические судороги в ногах (перемежающаяся хромота);
— ухудшение памяти и невнимательность;
— снижение интеллектуальных способностей;
— желто-розовые липидные отложения в коже (ксантомы), чаще всего на веках и в области голеностопных суставов.
Влияние уровня ЛПВП и ЛПНП на наше здоровье
Существует мнение, что общий уровень липопротеинов ЛПВП и ЛПНП влияет на здоровье, и их повышение может привести к серьезным последствиям для организма. Однако это утверждение не совсем корректно. Да, многие заболевания связаны с повышенным содержанием липопротеинов, но гораздо важнее соотношение «хороших» ЛПВП и «плохих» ЛПНП. Именно нарушение этого баланса вызывает проблемы со здоровьем. При определении содержания липопротеинов в крови учитывают четыре показателя: общее количество холестерина, уровень ЛПВП, ЛПНП и триглицеридов.
Нормы
Общий холестерин в крови: 3,0 — 5,0 ммоль/л. При угрозе атеросклероза общий холестерин может повышаться до 7,8 ммоль/л.
ЛПНП:
— у мужчин — 2,25 — 4,82 ммоль/л;
— у женщин — 1,92 — 4,51 ммоль/л.
ЛПВП:
— у мужчин — 0,72 — 1,73 ммоль/л;
— у женщин — 0,86 — 2,28 ммоль/л.
Триглицериды:
— у мужчин — 0,52 — 3,7 ммоль/л;
— у женщин — 0,41 — 2,96 ммоль/л.
Наиболее показательным является соотношение ЛПВП и ЛПНП относительно общего уровня холестерина. В здоровом организме уровень ЛПВП значительно выше, чем уровень ЛПНП.
Самые эффективные способы лечения при повышенном уровне холестерина
Существует множество препаратов для снижения уровня холестерина, особенно когда он угрожает здоровью или при начальной стадии атеросклероза. Однако здоровый образ жизни, включая правильное питание и умеренные физические нагрузки, также играет важную роль. Эти меры могут нормализовать показатели крови и улучшить общее состояние организма.
Для более быстрого терапевтического эффекта применяются фармакологические препараты:
— Статины – наиболее распространенные препараты, которые ингибируют синтез холестерина в печени, блокируя соответствующие ферменты. Обычно их принимают 1 раз в день перед сном, когда начинается активное производство холестерина. Терапевтический эффект проявляется через 1-2 недели регулярного приема, и при длительном использовании они не вызывают привыкания. Возможные побочные эффекты: тошнота, боли в животе и мышцах, а в редких случаях — индивидуальная чувствительность. Статины могут снизить уровень холестерина на 60%, но при длительном применении необходимо каждые полгода сдавать анализы на АСТ и АЛТ. Наиболее известные статины: церивастатин, флувастатин, ловастатин.
— Фибраты стимулируют выработку ЛПВП и рекомендуются при уровне триглицеридов 4,5 ммоль/л. Их не следует применять совместно со статинами. Побочные эффекты могут включать желудочно-кишечные расстройства, метеоризм, тошноту, рвоту и боли в животе. К этой группе относятся: клофибрат, фенофибрат, гемфиброзил.
— Секвестранты желчных кислот не всасываются в кровь, а связываются с желчными кислотами, синтезируемыми из холестерина, и выводят их из организма. Печень начинает активно вырабатывать желчные кислоты, используя холестерин из крови. Положительный эффект наблюдается через месяц после начала приема, а для усиления действия можно одновременно принимать статины. Длительное применение может нарушить усвоение жиров и витаминов, а также вызвать повышенную кровоточивость. Возможные побочные эффекты: метеоризм, запор. К таким препаратам относятся: колестипол, холестирамин.
— Ингибиторы абсорбции холестерина препятствуют всасыванию липидов из кишечника. Эти препараты подходят людям с противопоказаниями к статинам, так как не всасываются в кровь. В России зарегистрирован только один препарат этой группы – эзетрол.
Указанные меры применяются в запущенных случаях, когда необходимо быстро снизить уровень холестерина, а изменения образа жизни не дают быстрого результата. Однако даже при приеме фармакологических средств важно помнить о профилактике и безвредных натуральных добавках, которые при регулярном использовании помогут предотвратить заболевания сердечно-сосудистой системы в будущем.
Народные средства, помогающие снизить уровень холестерина в крови
— Ниацин (никотиновая кислота, витамин РР, витамин В3). Механизм действия не полностью изучен, но исследования показывают, что уже через несколько дней приема высоких доз ниацина уровень ЛПНП и триглицеридов в крови снижается, а количество ЛПВП увеличивается до 30%. Однако ниацин не снижает риск сердечно-сосудистых осложнений и приступов. Для максимальной эффективности его можно сочетать с другими методами лечения.
— Омега-3 и омега-6 ненасыщенные жирные кислоты. Содержатся в рыбьем жире, морепродуктах и нерафинированных растительных маслах. Они положительно влияют на нервную систему, предотвращают рахит в период роста, снижают уровень холестерина и артериального давления, улучшают кровообращение, укрепляют сосуды и делают их эластичными, препятствуют тромбозу и участвуют в синтезе простагландинов. Регулярное употребление источников незаменимых жирных кислот благоприятно сказывается на работе организма и помогает предотвратить атеросклероз.
— Витамин Е. Сильный антиоксидант, который предотвращает распад ЛПНП и образование жировых бляшек. Для достижения положительного эффекта необходимо регулярно употреблять витамин в соответствующих дозах.
— Зеленый чай содержит полифенолы, которые влияют на метаболизм липидов, снижая уровень «вредного» холестерина и повышая содержание «полезного». Также в чае присутствуют антиоксиданты.
— Чеснок. Свежий чеснок рекомендуется для снижения уровня холестерина и профилактики образования сгустков в сосудах, так как он разжижает кровь. Активные компоненты чеснока, такие как аллиин, способствуют этому эффекту.
— Соевый белок. По действию схож с эстрогенами и снижает риск атеросклероза. Генистеин предотвращает окисление ЛПНП благодаря своим антиоксидантным свойствам. Кроме того, соя стимулирует выработку желчи, что способствует выведению холестерина из организма.
— Витамины В6 (пиридоксин), В9 (фолиевая кислота), В12 (цианокобаламин). Достаточное количество этих витаминов в рационе поддерживает работу сердечной мышцы и значительно снижает риск атеросклероза и ишемической болезни сердца.
Какие факторы способствуют повышению уровня холестерина и развитию атеросклероза?
Атеросклероз чаще всего затрагивает людей, которые долго пренебрегали своим здоровьем. Чем раньше вы измените образ жизни, тем меньше вероятность серьезных заболеваний. Вот четыре основных фактора, способствующих повышению уровня холестерина в крови:
— Сидячий образ жизни. Низкая физическая активность приводит к повышению уровня «плохого» холестерина, что увеличивает риск сердечно-сосудистых заболеваний.
— Ожирение. Нарушение липидного обмена связано с высоким уровнем холестерина. Полные люди подвержены различным заболеваниям сердечно-сосудистой системы.
— Курение. Сужает артерии, увеличивает вязкость крови и способствует тромбозам, что повышает риск сердечных заболеваний.
— Потребление жирных продуктов животного происхождения в больших количествах приводит к повышению ЛПНП.
— Наследственность. Генетическая предрасположенность к повышению уровня холестерина требует внимательного отношения к своему здоровью у людей с семейной историей этой патологии.
Здоровый образ жизни как метод борьбы с холестерином
Правильное питание и активный образ жизни снижают риск различных заболеваний, особенно у людей в группе риска. Изменив образ жизни, вы улучшаете работу организма. Даже при наличии предрасположенности к патологиям внутренние защитные механизмы могут справиться с угрозами.
Спорт улучшает обмен веществ, тренирует сердечную и скелетную мускулатуру, а также способствует лучшему кровоснабжению органов. При физических нагрузках кровь из депо поступает в общее русло, что улучшает насыщение органов кислородом и питательными веществами.
Регулярные занятия спортом укрепляют стенки сосудов и предотвращают варикозное расширение вен.
Важно также правильно питаться. Не стоит злоупотреблять строгими диетами. Организм нуждается в необходимых питательных веществах, витаминах, минералах и клетчатке. В рацион должны входить овощи, фрукты, каши, постное мясо, морская рыба, нерафинированные растительные масла, молоко и кисломолочные продукты. При нехватке витаминов рекомендуется периодически принимать добавки для профилактики авитаминозов.
Отказ от курения снижает риск не только атеросклероза, но и других заболеваний, таких как бронхит, язва желудка и онкология.
Спорт — отличное средство от стресса и депрессии, он укрепляет нервную систему. Регулярная физическая активность, будь то пробежка в парке или тренировка в зале, помогает снять накопившийся негатив. Многие спортсмены испытывают эйфорию во время тренировок. Исследования показывают, что активные люди менее подвержены стрессу, чем те, кто ведет сидячий образ жизни.
Заключение
Холестерол — важное соединение, выполняющее жизненно необходимые функции. Он необходим для организма, но его уровень не должен превышать норму. Нарушение баланса между липопротеинами высокой и низкой плотности может привести к серьезным последствиям.
Лучший способ лечения — своевременная профилактика. Самый эффективный метод предотвращения повышения уровня холестерина в крови — здоровый образ жизни.
Отказавшись от вредных привычек и следуя этим правилам, вы сможете избежать проблем со здоровьем.
Источник: builderbody.ru
Норма холестерина по возрастам для женщин и мужчин
Ниже представлены нормы холестерина, основанные на анализах крови десятков тысяч людей разного возраста.
| Возраст, лет | Холестерин ЛПНП, ммоль/л |
|---|---|
| 5-10 | 1,63-3,34 |
| 10-15 | 1,66-3,44 |
| 15-20 | 1,61-3,37 |
| 20-25 | 1,71-3,81 |
| 25-30 | 1,81-4,27 |
| 30-35 | 2,02-4,79 |
| 35-40 | 2,10-4,90 |
| 40-45 | 2,25-4,82 |
| 45-50 | 2,51-5,23 |
| 50-55 | 2,31-5,10 |
| 55-60 | 2,28-5,26 |
| 60-65 | 2,15-5,44 |
| 65-70 | 2,54-5,44 |
| старше 70 | 2,49-5,34 |
| Возраст, лет | Холестерин ЛПНП, ммоль/л |
|---|---|
| 5-10 | 1,76-3,63 |
| 10-15 | 1,76-3,52 |
| 15-20 | 1,53-3,55 |
| 20-25 | 1,48-4,12 |
| 25-30 | 1,84-4,25 |
| 30-35 | 1,81-4,04 |
| 35-40 | 1,94-4,45 |
| 40-45 | 1,92-4,51 |
| 45-50 | 2,05-4,82 |
| 50-55 | 2,28-5,21 |
| 55-60 | 2,31-5,44 |
| 60-65 | 2,59-5,80 |
| 65-70 | 2,38-5,72 |
| старше 70 | 2,49-5,34 |
| Возраст, лет | Холестерин ЛПВП, ммоль/л |
|---|---|
| 5-10 | 0,98-1,94 |
| 10-15 | 0,96-1,91 |
| 15-20 | 0,78-1,63 |
| 20-25 | 0,78-1,63 |
| 25-30 | 0,80-1,63 |
| 30-35 | 0,72-1,63 |
| 35-40 | 0,75-1,60 |
| 40-45 | 0,70-1,73 |
| 45-50 | 0,78-1,66 |
| 50-55 | 0,72-1,63 |
| 55-60 | 0,72-1,84 |
| 60-65 | 0,78-1,91 |
| 65-70 | 0,78-1,94 |
| старше 70 | 0,80-1,94 |
| Возраст, лет | Холестерин ЛПВП, ммоль/л |
|---|---|
| 5-10 | 0,93-1,89 |
| 10-15 | 0,96-1,81 |
| 15-20 | 0,91-1,91 |
| 20-25 | 0,85-2,04 |
| 25-30 | 0,96-2,15 |
| 30-35 | 0,93-1,99 |
| 35-40 | 0,88-2,12 |
| 40-45 | 0,88-2,28 |
| 45-50 | 0,88-2,25 |
| 50-55 | 0,96-2,38 |
| 55-60 | 0,96-2,35 |
| 60-65 | 0,98-2,38 |
| 65-70 | 0,91-2,48 |
| старше 70 | 0,85-2,38 |
Нормы холестерина для женщин и мужчин по возрастам основаны на усредненных результатах анализов. Эти данные были опубликованы клиникой Eurolab. Поскольку среди обследованных были в основном больные, нормы получились широкими. Администрация сайта Centr-Zdorovja.Com рекомендует ориентироваться на более строгие значения.
Холестерин ЛПВП ниже 1,036 ммоль/л у мужчин и ниже 1,29 ммоль/л у женщин указывает на повышенный риск сердечно-сосудистых заболеваний. Холестерин ЛПНП выше 4,92 ммоль/л считается повышенным для всех возрастов.
Причины повышенного холестерина
Основные причины повышенного холестерина — нездоровое питание и недостаток физической активности. Некоторые лекарства также могут повышать уровень холестерина в крови. Часто причиной является недостаток гормонов щитовидной железы. Наследственные заболевания, повышающие холестерин, встречаются редко.
| Нездоровое питание | Избегайте сахара и продуктов с рафинированными углеводами. Рекомендуется перейти на низкоуглеводную диету. Исключите маргарин, майонез, чипсы, выпечку, жареные блюда и полуфабрикаты. Эти продукты содержат транс-жиры, которые повышают холестерин и вредны для сердца. |
| Ожирение | Ожирение — важный фактор риска сердечно-сосудистых заболеваний. Похудение помогает снизить уровень «плохого» холестерина ЛПНП и триглицеридов. Способы, описанные на сайте Centr-Zdorovja.Com, могут помочь нормализовать холестерин и триглицериды, даже если не удается снизить массу тела. |
| Сидячий образ жизни | Занимайтесь физической активностью 5-6 раз в неделю по 30-60 минут. Регулярные упражнения снижают уровень «плохого» холестерина ЛПНП и повышают «хороший» ЛПВП. Это также способствует снижению веса и укрепляет сердце. |
| Возраст и пол | С возрастом уровень холестерина в крови повышается. До менопаузы у женщин общий холестерин обычно ниже, чем у мужчин. После менопаузы у женщин часто увеличивается уровень «плохого» холестерина ЛПНП. |
| Наследственность | Существуют наследственные заболевания, повышающие холестерин, которые передаются генетически. Это называется семейная гиперхолестеринемия. |
| Лекарства | Многие безрецептурные лекарства ухудшают липидный профиль, снижая уровень «хорошего» холестерина ЛПВП и повышая «плохой» ЛПНП. К таким препаратам относятся кортикостероиды, анаболические стероиды и некоторые противозачаточные таблетки. |
Холестерин могут повышать следующие заболевания:
- сахарный диабет;
- почечная недостаточность;
- болезни печени;
- нехватка гормонов щитовидной железы.
Как снизить
Чтобы снизить холестерин, врачи сначала рекомендуют изменить образ жизни. Однако многие пациенты не следуют этим рекомендациям. В некоторых случаях, несмотря на усилия, уровень холестерина остается высоким. В таких ситуациях врачи назначают лекарства.
Рассмотрим, как перейти на здоровый образ жизни для снижения холестерина без медикаментов. Многие распространенные советы неэффективны или даже вредны.
| Чего не нужно делать | Почему | Как правильно поступить |
|---|---|---|
| Переходить на низкокалорийную, «обезжиренную» диету | Низкокалорийные диеты неэффективны. Люди не могут долго терпеть голод. | Перейдите на низкоуглеводную диету. Строго соблюдайте ее, считайте углеводы в граммах. Не переедайте, особенно на ночь, но ешьте досыта. |
| Ограничивать потребление животных жиров | Снижение насыщенных жиров приводит к увеличению выработки холестерина в печени. | Употребляйте красное мясо, сыр, сливочное масло и куриные яйца. Они повышают «хороший» холестерин ЛПВП. Избегайте транс-жиров и продуктов с высоким содержанием углеводов. |
| Есть продукты из цельного зерна | Они содержат много углеводов, которые повышают «плохой» холестерин, и глютен, вредный для 50-80% людей. | Узнайте о чувствительности к глютену. Попробуйте исключить глютен на 3 недели и оцените свое самочувствие. |
| Питаться фруктами | Для людей с избыточным весом фрукты могут быть вредны из-за высокого содержания углеводов. | Соблюдайте низкоуглеводную диету и избегайте фруктов. Это улучшит ваше самочувствие и показатели анализов крови. |
| Беспокоиться о массе тела | Нет гарантированного способа похудеть, но можно контролировать холестерин и сердечно-сосудистый риск, даже имея лишний вес. | Питайтесь продуктами, разрешенными для низкоуглеводной диеты, занимайтесь физической активностью 5-6 раз в неделю. Проверьте уровень гормонов щитовидной железы и лечите гипотиреоз, если необходимо. Это поможет нормализовать холестерин, даже если не удастся похудеть. |
Что помогает снизить холестерин:
- Физическая активность 5-6 раз в неделю по 30-60 минут.
- Избегайте продуктов с транс-жирами.
- Увеличьте потребление клетчатки из разрешенных продуктов.
- Употребляйте морскую рыбу хотя бы 2 раза в неделю или принимайте Омега-3.
- Бросьте курить.
- Умеренно употребляйте алкоголь или избегайте его.
Диета при повышенном холестерине
Стандартная диета при повышенном холестерине — низкокалорийная с ограничением животных продуктов и жиров. Однако она неэффективна: уровень холестерина у людей на «обезжиренной» диете не снижается без применения статинов.
Низкокалорийная и низкожировая диета не работает. Чем ее заменить? Ответ: низкоуглеводной диетой. Она сытная и вкусная, хотя потребует отказа от привычных продуктов. При строгом соблюдении триглицериды нормализуются уже через 3-5 дней, а уровень холестерина улучшается через 6-8 недель. При этом не нужно испытывать хронический голод.
Списки разрешенных и запрещенных продуктов можно найти здесь. Их можно распечатать, носить с собой и повесить на холодильник. В предложенном варианте эта диета не содержит глютена.
Продукты, понижающие холестерин
Продукты, понижающие холестерин:
- жирная морская рыба;
- орехи (кроме арахиса и кешью);
- авокадо;
- капуста и зелень;
- оливковое масло.
Не рекомендуется употреблять тунец, так как он может содержать ртуть. Возможно, это объясняет его низкую цену в русскоязычных странах. Орехи лучше есть без соли и сахара, в сыром виде. Оливковое масло подходит как для жарки, так и для заправки салатов.
Продукты, ухудшающие холестериновый профиль:
- маргарин;
- фрукты;
- овощные и фруктовые соки.
Народные средства
В интернете можно найти множество народных рецептов для снижения холестерина. В их состав входят:
- липовый цвет;
- корень одуванчика;
- отвар фасоли и гороха;
- рябина (ягоды и настойка);
- сельдерей;
- золотой ус;
- различные фрукты;
- овощные и фруктовые соки.
Однако большинство народных рецептов неэффективны. Они могут обогатить организм витаминами и микроэлементами, но не стоит ожидать значительного снижения холестерина. Фрукты и соки не только не снижают холестерин, но могут усугубить ситуацию, способствуя развитию атеросклероза из-за высокого содержания углеводов.
| Средство | Польза | Возможные побочные эффекты |
|---|---|---|
| Экстракт артишока | Может снизить общий холестерин и ЛПНП | Вздутие живота, аллергические реакции |
| Клетчатка (psyllium husk) | Может снизить общий холестерин и ЛПНП | Вздутие живота, боль в желудке, тошнота, диарея или запор |
| Рыбий жир | Снижает триглицериды | Взаимодействует с разжижающими кровь препаратами (например, варфарином). Редкие побочные эффекты: неприятное послевкусие, метеоризм, запах рыбы от тела, тошнота, рвота, диарея. |
| Семена льна | Может снизить триглицериды | Вздутие живота, метеоризм, диарея |
| Экстракт чеснока в капсулах | Может снизить триглицериды, общий и «плохой» холестерин | Запах чеснока, изжога, вздутие живота, тошнота, рвота. Взаимодействует с разжижающими кровь препаратами (варфарин, клопидрогел, аспирин). |
| Экстракт зеленого чая | Может снизить «плохой» холестерин ЛПНП | Редкие побочные эффекты: тошнота, рвота, вздутие живота, метеоризм, диарея |
Добавки следует использовать только как вспомогательное средство, в сочетании с диетой и физической активностью. Чеснок лучше принимать в капсулах для обеспечения стабильной дозы активных веществ. Низкоуглеводная диета эффективно нормализует уровень триглицеридов в крови уже через несколько дней, в отличие от добавок и лекарств.
Лекарства от холестерина
Перейти на здоровый образ жизни — первый шаг к нормализации уровня холестерина. Если этого недостаточно или пациент не проявляет инициативы, назначаются лекарства. Выбор препаратов зависит от риска сердечно-сосудистых заболеваний, возраста и наличия сопутствующих заболеваний.
| Препарат | Описание |
|---|---|
| Статины | Наиболее распространенные таблетки для снижения холестерина. Они уменьшают его выработку в печени и могут замедлять развитие атеросклероза, а также уменьшать толщину бляшек в артериях. |
| Секвестранты желчных кислот | Эти препараты делают часть желчных кислот неактивными, что заставляет печень использовать больше холестерина для их производства. |
| Ингибиторы всасывания холестерина | Эзетимиб замедляет всасывание холестерина в тонком кишечнике, что снижает его уровень в крови. Часто назначается в комбинации со статинами. |
| Витамин В3 (ниацин) | В больших дозах ниацин снижает выработку «плохого» холестерина ЛПНП, но может вызывать побочные эффекты, такие как приливы и возможное повреждение печени. Рекомендуется только тем, кто не может принимать статины. |
| Фибраты | Эти препараты снижают уровень триглицеридов в крови, уменьшая выработку липопротеидов очень низкой плотности в печени. Однако они могут вызывать серьезные побочные эффекты. Низкоуглеводная диета эффективно нормализует уровень триглицеридов и приносит пользу здоровью, поэтому применение фибратов часто нецелесообразно. |
Из всех перечисленных препаратов только статины доказали свою эффективность в снижении риска смерти от инфаркта и продлении жизни пациентов. Остальные лекарства не уменьшают смертность, несмотря на снижение уровня холестерина. Исследования секвестрантов желчных кислот, фибратов и Эзетимиба, финансируемые производителями, показали негативные результаты.
Статины
Статины — важная группа лекарств, которые снижают уровень холестерина в крови и значительно уменьшают риск инфаркта, как первого, так и повторного. Они могут продлить жизнь пациентам на несколько лет. Однако статины также могут вызывать серьезные побочные эффекты. Рассмотрим, стоит ли их принимать.
Статины уменьшают выработку холестерина в печени, что снижает его концентрацию в крови. Однако доктор Синатра и другие американские кардиологи считают, что основная польза статинов заключается не в этом. Они снижают смертность от сердечно-сосудистых заболеваний, устраняя хроническое воспаление в сосудах.
С середины 2000-х годов специалисты утверждают, что эффективность статинов не зависит от снижения уровня холестерина. Важным является их противовоспалительное действие, защищающее сосуды от атеросклероза. Поэтому показания к назначению этих препаратов должны учитывать не только результаты анализов на холестерин.
После 2010 года эта точка зрения начала внедряться в зарубежные рекомендации. Оптимальным считается уровень холестерина ЛПНП ниже 3.37 ммоль/л. Однако при оценке риска сердечно-сосудистых заболеваний учитываются и другие факторы. Статины назначают людям с низким риском только при уровне холестерина ЛПНП 4.9 ммоль/л и выше. Если риск инфаркта высокий, врач может назначить статины даже при нормальном уровне холестерина.
К группе с высоким сердечно-сосудистым риском относятся:
- люди, перенесшие инфаркт;
- пациенты со стенокардией;
- больные сахарным диабетом;
- люди с ожирением;
- курильщики;
- пациенты с плохими результатами анализов на С-реактивный протеин, гомоцистеин, фибриноген;
- пациенты, не желающие менять образ жизни.
Таким пациентам врач может назначить статины, даже если уровень холестерина ЛПНП идеален. В этом случае польза от таблеток превышает риск побочных эффектов. Если же у вас повышенный холестерин, но нет сердечных заболеваний и других факторов риска, возможно, лучше обойтись без статинов. В любом случае переход на здоровый образ жизни необходим.
Читайте расширенную статью «Статины для снижения холестерина», чтобы узнать:
- какие статины самые безопасные;
- побочные эффекты этих лекарств и способы их нейтрализации;
- взаимодействие статинов с алкоголем.
Повышенный холестерин у детей
Повышенный холестерин у детей может быть вызван двумя основными причинами:
- Ожирение или гипертония.
- Наследственное генетическое заболевание.
Тактика лечения зависит от причины повышения уровня холестерина.
Американская академия педиатрии рекомендует всем детям в возрасте 9-11 лет сдавать анализы крови на общий, «плохой» и «хороший» холестерин. Однако, если ребенок не страдает ожирением и нормально развивается, такие анализы могут быть излишними. Если есть подозрение на генетическое заболевание, анализы следует сдавать уже в возрасте 1 года.
Некоторые врачи и ученые, связанные с производителями лекарств, рекомендуют назначение статинов детям с ожирением или сахарным диабетом. Однако другие специалисты считают эту рекомендацию не только бесполезной, но и опасной, поскольку неизвестно, какие отклонения в развитии могут вызывать статины. Низкоуглеводная диета может помочь контролировать уровень холестерина у детей с диабетом, ожирением и гипертонией. Здоровое питание и регулярные физические нагрузки также важны.
Дети с повышенным холестерином из-за наследственных заболеваний требуют особого подхода. В таких случаях назначение статинов с раннего возраста оправдано, за исключением детей с диабетом 1 типа, которым необходима низкоуглеводная диета. К сожалению, при семейной гиперхолестеринемии статины оказываются недостаточно эффективными, поэтому разрабатываются более мощные препараты для снижения холестерина.
Выводы
Прочитав статью, вы узнали о холестерине. Обратите внимание на другие факторы сердечно-сосудистого риска, которые могут быть более серьезными, чем повышенный холестерин. Не стоит бояться этого вещества — оно жизненно важно для организма.
В статье приведены нормы холестерина в крови для мужчин и женщин по возрастам. Подробно описаны диета и лекарства, снижающие уровень холестерина. Вы сможете решить, стоит ли принимать статины или можно обойтись без них. Также рассмотрены другие препараты, которые назначают дополнительно к статинам или вместо них. Если у вас остались вопросы о холестерине, задавайте их в комментариях. Администрация сайта отвечает быстро и подробно.
Источник: centr-zdorovja.com
Повышенный холестерин: почему у меня?
Холестерин не следует путать с алкоголем, который вызывает опьянение. Его избыток также вреден для организма, но без холестерина жизнь невозможна. Он служит строительным материалом для клеточных стенок и предшественником стероидных гормонов, таких как кортизол и половые гормоны.
Существует мнение, что высокий уровень холестерина наблюдается только у людей, потребляющих много жирной пищи. Это не так. 80% холестерина вырабатывается в организме (в печени и других тканях), а лишь 20% поступает с пищей. Уровень холестерина, который производит организм, зависит от наследственности.
Таким образом, даже строгий вегетарианец, который никогда не ел мясо, может иметь высокий холестерин. Если у ваших близких родственников высокий уровень холестерина, вам стоит чаще контролировать его. Кроме того, снизить повышенный холестерин только с помощью диеты часто невозможно.
Холестерин не прилипает к здоровым сосудам сам по себе. Для его отложения необходима «спичка» — факторы риска, такие как курение, диабет, гипертония и избыточный вес. Эти факторы повреждают сосуды, делая их более уязвимыми к атеросклерозу.
К сожалению, многие люди имеют такие «спички». Поэтому атеросклероз может развиваться даже у тех, у кого уровень холестерина относительно невысок.
Холестерин: плохой и хороший. В чем разница?
Все слышали о «хорошем» и «плохом» холестерине. Холестерин — это нерастворимая молекула, которая не может попасть в ткани без специального транспорта. Эту роль выполняют белки-переносчики. Некоторые из них «доставляют» холестерин в ткани, где он откладывается и способствует развитию атеросклероза, а другие помогают удалять его из организма.
На медицинском языке «плохой» холестерин называется липопротеинами низкой плотности (ЛНП, ЛПНП, LDL). Этот показатель мы ищем в биохимическом анализе крови для оценки риска. «Хороший» холестерин — это липопротеиды высокой плотности (ЛВП, ЛПВП, HDL). Чем выше его уровень, тем эффективнее выводится излишек холестерина.
При отложении холестерина в стенке сосуда образуется атеросклеротическая бляшка, которая начинает суживать сосуд. Пока сужение составляет 20–30%, человек не ощущает никаких симптомов. Когда просвет сужается на 50–60%, оставшиеся 40% не могут пропустить достаточное количество крови, что приводит к ишемии. Ишемия сердца называется «стенокардия» — сердцу требуется больше крови, а суженный сосуд не может ее обеспечить.
Если бляшка рыхлая и воспаленная, она может разрушиться. Организм воспринимает это как травму, и на место повреждения приходят тромбоциты — клетки, отвечающие за остановку кровотечения. В сосуде образуется тромб, что приводит к внезапному прекращению кровотока. Часть ткани сердца, головного мозга или другого органа остается без крови и погибает.
Этот процесс называется «инфарктом». Если он происходит в сердце, это инфаркт миокарда; в головном мозге — инсульт; в артерии ноги — гангрена.
Анализ на холестерин: липидный спектр
Чтобы оценить обмен холестерина и уровень «хорошего» и «плохого» холестерина, проводят анализ крови, называемый липидным спектром (липидный профиль, липидограмма). Он включает:
- Общий холестерин
- Холестерин-ЛНП («плохой»)
- Холестерин-ЛВП («хороший»)
- Триглицериды
Триглицериды — это важный показатель жирового обмена и один из основных источников энергии для организма. Повышение уровня триглицеридов менее опасно для сердечно-сосудистого здоровья, чем повышение холестерина. Однако высокие триглицериды являются фактором риска панкреатита.
В отличие от холестерина, триглицериды почти не вырабатываются в организме и в основном поступают с пищей. Поэтому, если у пациента высокий уровень холестерина, можно предположить, что он соблюдает рекомендованный режим питания. Но если триглицериды повышены, это указывает на избыточное потребление животных жиров.
Нормы холестерина: таблица. Расшифровка анализа на холестерин
Итак, мы получили результаты анализа крови на липиды. Следующий шаг — убрать графу «норма» из этого анализа. Да, именно так. Ни одна лаборатория в стране не знает норм холестерина. Этот показатель постоянно пересматривается мировым медицинским сообществом, но до лабораторий эта информация не доходит.
Сначала давайте согласимся, что существует только высокий холестерин, а низкий холестерин не бывает. Не существует нижней границы нормы для холестерина. Чем ниже уровень холестерина, тем лучше. Для жизнедеятельности организма (строительство клеток, синтез гормонов) нужно совсем немного холестерина, и ни один из современных методов лечения не позволяет снизить его настолько, чтобы это повлияло на эти функции.
После того как мы убрали «норму» на бланке, запишем то, что сегодня считается целевыми значениями анализа крови на липиды.
- Общий холестерин <5,0 ммоль/л
- Липопротеиды высокой плотности >1,0 ммоль/л для мужчин и >1,2 ммоль/л для женщин
- Триглицериды <1,7 ммоль/л
Целевое значение «плохого» холестерина (ЛНП) зависит от балла по SCORE или наличия сопутствующих заболеваний.
Целевые значения липопротеидов низкой плотности (холестерина-ЛНП)
| Низкий и умеренный риск осложнений (балл по SCORE≤5) | <3,0 ммоль/л |
| Высокий риск осложнений (балл по SCORE >5, но ≤10) | <2,5 ммоль/л |
| Очень высокий риск осложнений (балл по SCORE >10, ишемическая болезнь сердца, сахарный диабет) | <1,8 ммоль/л |
Уровень холестерина. Нужно ли снижать холестерин
После определения целевых значений ЛНП операция «Холестерин» переходит в завершающую фазу. Нам нужно выяснить, требуется ли снижение холестерина с помощью лекарств или достаточно изменить питание для достижения необходимых 20%.
Посмотрим на таблицу. Она может показаться сложной, но на самом деле все просто. По горизонтали указан уровень «плохого» холестерина (ЛНП), по вертикали — категория сердечно-сосудистого риска.
Что делать в зависимости от уровня холестерина и риска
| Риск SCORE (%) | Уровень ХС-ЛНП | ||||
| < 1,8 ммоль/л | 1,8 до < 2,5 ммоль/л | 2,5 до < 4,0 ммоль/л | 4,0 до < 5,0 ммоль/л | > 5,0 ммоль/л | |
| < 1%, или низкий риск | Снижения уровня липидов не требуется | Снижения уровня липидов не требуется | Оздоровление образа жизни | Оздоровление образа жизни | Оздоровление образа жизни, возможно назначение лекарств, если не достигнут целевой уровень |
| > 1% до < 5%, или умеренный риск | Оздоровление образа жизни | Оздоровление образа жизни | Оздоровление образа жизни, возможно назначение лекарств, если не достигнут целевой уровень | Оздоровление образа жизни, возможно назначение лекарств, если не достигнут целевой уровень | Оздоровление образа жизни, возможно назначение лекарств, если не достигнут целевой уровень |
| > 5% до < 10%, или высокий риск | Оздоровление образа жизни, возможно назначение лекарств | Оздоровление образа жизни, возможно назначение лекарств | Оздоровление образа жизни и немедленное назначение лекарств | Оздоровление образа жизни и немедленное назначение лекарств | Оздоровление образа жизни и немедленное назначение лекарств |
| > 10%, или очень высокий риск | Оздоровление образа жизни, возможно назначение лекарств | Оздоровление образа жизни и немедленное назначение лекарств | Оздоровление образа жизни и немедленное назначение лекарств | Оздоровление образа жизни и немедленное назначение лекарств | Оздоровление образа жизни и немедленное назначение лекарств |
Категория очень высокого риска:
Перенесенный инфаркт миокарда, операции на сердце и сосудах, несколько факторов риска с суммарным риском > 10% по таблице SCORE.
Категория высокого риска:
Ишемическая болезнь сердца, выраженный атеросклероз сонных артерий, сахарный диабет, несколько факторов риска с суммарным риском 5–9%.
Категория умеренного риска:
Несколько факторов риска с суммарным риском 1–4% по таблице SCORE. Семейная история ранних сердечно-сосудистых заболеваний (ИБС или другого сосудистого заболевания у ближайших родственников: < 55 лет по мужской линии, < 65 лет по женской).
Категория низкого риска:
Один фактор риска с суммарным риском < 1% по таблице SCORE.
Теперь просто смотрим на клетку, где пересекаются уровень плохого холестерина и категория риска. Под «оздоровлением образа жизни» подразумеваются изменения в питании, снижение веса и отказ от курения. Если рекомендовано «назначение лекарств», следует начать прием статинов.
О диете при высоком холестерине и приеме статинов мы расскажем в следующий раз.
Источник: www.7ya.ru
Что такое холестерин?
Холестерин не только вреден, но и необходим организму. Это естественное вещество участвует во многих биохимических процессах. На его основе синтезируются гормоны, включая тестостерон, эстрогены и кортизол.
Холестерин служит строительным материалом для клеток, входя в состав клеточных мембран. Особенно много его в эритроцитах, а также в клетках печени и головного мозга. Он играет важную роль в пищеварении, участвуя в образовании желчных кислот, влияет на синтез витамина D в коже и поддерживает высокий уровень иммунитета.
Холестерин – вред или польза?
Холестерин выполняет важные функции в организме, но существует мнение, что он может вредить здоровью. Это мнение обосновано.
Холестерин делится на две основные разновидности: липопротеины высокой плотности (ЛПВП), или альфа-холестерин, и липопротеины низкой плотности (ЛПНП). Каждая из этих разновидностей имеет свой нормальный уровень в крови.
ЛПВП называют «хорошим» холестерином, а ЛПНП — «плохим». Это связано с тем, что ЛПНП склонны откладываться на стенках сосудов, образуя атеросклеротические бляшки, которые могут закрыть просвет сосудов и привести к серьезным сердечно-сосудистым заболеваниям, таким как ишемическая болезнь сердца, инфаркт и инсульт. Однако это происходит только при избытке «плохого» холестерина. ЛПВП, в свою очередь, помогают удалять ЛПНП из сосудов.
Важно отметить, что деление холестерина на «плохой» и «хороший» условно. ЛПНП также необходимы для функционирования организма, и их отсутствие приведет к серьезным проблемам. Однако превышение нормы ЛПНП более опасно, чем превышение ЛПВП. Также следует учитывать общий холестерин — сумму всех его разновидностей.
Как холестерин попадает в организм? Большая часть холестерина синтезируется в печени, а не поступает с пищей. ЛПВП формируются почти полностью в печени. ЛПНП образуются на 75% в печени, а 20-25% поступает извне. Хотя это небольшая доля, при высоком уровне «плохого» холестерина и недостатке «хорошего» могут возникнуть серьезные проблемы.
Триглицериды — это сложные эфиры высших жирных кислот и глицерина, которые являются одними из самых распространенных жиров в организме. Они играют важную роль в обмене веществ и служат источником энергии. Нормальный уровень триглицеридов не вызывает беспокойства, но их избыток так же опасен, как и ЛПНП. Повышение триглицеридов указывает на то, что человек потребляет больше энергии, чем сжигает, что может привести к метаболическому синдрому. Это состояние сопровождается повышением уровня сахара в крови, повышением давления и образованием жировых отложений.
Нормы холестерина
Какой холестерин должен быть у здорового человека? У каждого вида холестерина в организме есть нормы, превышение которых может привести к проблемам со здоровьем. Важным диагностическим параметром является коэффициент атерогенности, который рассчитывается как отношение общего холестерина (за исключением ЛПВП) к ЛПВП. Этот коэффициент не должен превышать 3. Если он достигает 4, это указывает на риск накопления «плохого» холестерина на стенках сосудов, что может иметь серьезные последствия. Общий холестерин также имеет свои нормы, которые варьируются в зависимости от возраста и пола.
В среднем, безопасные значения холестерина составляют: общий холестерин — 5 ммоль/л, ЛПНП — 4 ммоль/л.
При повышении уровня холестерина и оценке риска сердечно-сосудистых заболеваний учитываются и другие параметры, такие как уровень свободного тироксина (гормона щитовидной железы), протромбиновый индекс (влияющий на свертываемость крови) и уровень гемоглобина.
Нормы холестерина различаются для разных возрастов и полов. Обычно с возрастом уровень холестерина повышается, но после определенного возраста у мужчин он может снижаться. У женщин нормы холестерина выше, но у них реже наблюдается отложение «плохого» холестерина на стенках сосудов, что связано с защитным действием женских половых гормонов.
Нормы холестерина для мужчин:
| Возраст, лет | Общий холестерин, ммоль/л | ЛПНП, ммоль/л | ЛПВП, ммоль/л |
|---|---|---|---|
| 5 | 2,95-5,25 | ||
| 5-10 | 3,13-5,25 | 1,63-3,34 | 0,98-1,94 |
| 10-15 | 3,08-5,23 | 1,66-3,44 | 0,96-1,91 |
| 15-20 | 2,93-5,10 | 1,61-3,37 | 0,78-1,63 |
| 20-25 | 3,16-5,59 | 1,71-3,81 | 0,78-1,63 |
| 25-30 | 3,44-6,32 | 1,81-4,27 | 0,80-1,63 |
| 30-35 | 3,57-6,58 | 2,02-4,79 | 0,72-1,63 |
| 35-40 | 3,78-6,99 | 2,10-4,90 | 0,75-1,60 |
| 40-45 | 3,91-6,94 | 2,25-4,82 | 0,70-1,73 |
| 45-50 | 4,09-7,15 | 2,51-5,23 | 0,78-1,66 |
| 50-55 | 4,09-7,17 | 2,31-5,10 | 0,72-1,63 |
| 55-60 | 4,04-7,15 | 2,28-5,26 | 0,72-1,84 |
| 60-65 | 4,12-7,15 | 2,15-5,44 | 0,78-1,91 |
| 65-70 | 4,09-7,10 | 2,54-5,44 | 0,78-1,94 |
| >70 | 3,73-6,86 | 2,49-5,34 | 0,80-1,94 |
Нормы холестерина для женщин:
| Возраст, лет | Общий холестерин, ммоль/л | ЛПНП, ммоль/л | ЛПВП, ммоль/л |
|---|---|---|---|
| 5 | 2,90-5,18 | ||
| 5-10 | 2,26-5,30 | 1,76-3,63 | 0,93-1,89 |
| 10-15 | 3,21-5,20 | 1,76-3,52 | 0,96-1,81 |
| 15-20 | 3,08-5,18 | 1,53-3,55 | 0,91-1,91 |
| 20-25 | 3,16-5,59 | 1,48-4,12 | 0,85-2,04 |
| 25-30 | 3,32-5,75 | 1,84-4,25 | 0,96-2,15 |
| 30-35 | 3,37-5,96 | 1,81-4,04 | 0,93-1,99 |
| 35-40 | 3,63-6,27 | 1,94-4,45 | 0,88-2,12 |
| 40-45 | 3,81-6,53 | 1,92-4,51 | 0,88-2,28 |
| 45-50 | 3,94-6,86 | 2,05-4,82 | 0,88-2,25 |
| 50-55 | 4,20-7,38 | 2,28-5,21 | 0,96-2,38 |
| 55-60 | 4,45-7,77 | 2,31-5,44 | 0,96-2,35 |
| 60-65 | 4,45-7,69 | 2,59-5,80 | 0,98-2,38 |
| 65-70 | 4,43-7,85 | 2,38-5,72 | 0,91-2,48 |
| >70 | 4,48-7,25 | 2,49-5,34 | 0,85-2,38 |
У женщин уровень общего холестерина может повышаться во время беременности, что является нормальным из-за гормональных изменений.
Некоторые заболевания, такие как гипотиреоз, могут вызывать патологическое повышение холестерина. Гормоны щитовидной железы регулируют уровень холестерина, и их недостаток приводит к его увеличению.
Сезонные колебания также влияют на уровень холестерина, особенно в холодное время года, когда он может увеличиваться на 2-4%. У женщин уровень холестерина может варьироваться в зависимости от фазы менструального цикла.
Повышение холестерина может быть связано с:
- заболеваниями печени и почек,
- холестазом (застой желчи),
- хроническим панкреатитом,
- болезнью Гирке,
- ожирением,
- сахарным диабетом,
- подагрой,
- алкоголизмом,
- наследственной предрасположенностью.
Уровень «хорошего» холестерина (ЛПВП) у здоровых людей должен быть не менее 1 ммоль/л. Для людей с сердечно-сосудистыми заболеваниями норма ЛПВП составляет 1,5 ммоль/л.
Также важно учитывать уровень триглицеридов, который для обоих полов составляет 2-2,2 ммоль/л. Если этот показатель превышен, необходимо принять меры.
Как контролировать уровень холестерина
Регулярно проверять уровень холестерина в крови важно для здоровья. Для этого нужно сдать анализ крови, обычно натощак. За 12 часов до анализа нельзя есть, разрешается только пить простую воду. Если вы принимаете препараты, влияющие на уровень холестерина, их также следует отменить. Важно избегать физических и психологических нагрузок перед сдачей анализов.
Анализы можно сдать в поликлинике, где из вены берут 5 мл крови. Существуют также специальные приборы для измерения уровня холестерина в домашних условиях с одноразовыми тестовыми полосками.
Особенно важно проверять уровень холестерина для следующих групп риска:
- мужчины старше 40 лет,
- женщины после менопаузы,
- люди с сахарным диабетом,
- перенесшие инфаркт или инсульт,
- страдающие ожирением или лишним весом,
- ведущие малоподвижный образ жизни,
- курящие.
Как снизить уровень холестерина в крови?
Как самостоятельно снизить уровень холестерина в крови и поддерживать нормальный уровень «плохого» холестерина? Прежде всего, важно следить за рационом. Даже при нормальном уровне холестерина не стоит пренебрегать правильным питанием. Рекомендуется ограничить потребление продуктов, содержащих «плохие» холестерины, таких как:
- животный жир,
- яйца,
- сливочное масло,
- сметана,
- жирный творог,
- сыры,
- икра,
- сдобный хлеб,
- пиво.
Правильное питание – важный фактор для поддержания нормального уровня «плохого» холестерина, но не единственный. Физические нагрузки также оказывают положительное влияние. Интенсивные занятия спортом способствуют сжиганию «плохого» холестерина. Поэтому после употребления пищи, богатой холестерином, полезно заниматься спортом или выполнять физические упражнения. Даже простые прогулки будут полезны. Физическая активность снижает уровень «плохого» холестерина и одновременно повышает уровень «хорошего».
Наиболее популярные препараты для снижения уровня холестерина:
- Аторвастатин,
- Симвастатин,
- Ловостатин,
- Эзетемиб,
- Никотиновая кислота.
Также существуют препараты класса фибратов, которые действуют, окисляя жиры в печени. Для снижения холестерина могут назначаться препараты с полиненасыщенными жирными кислотами и витаминные комплексы.
Сниженный холестерин
Иногда наблюдается и обратная ситуация — понижение уровня холестерина в организме. Это также может быть опасно. Недостаток холестерина лишает организм материала для выработки гормонов и строительства клеток. Это особенно вредно для нервной системы и мозга, что может привести к депрессиям и ухудшению памяти. Причинами аномально низкого холестерина могут быть:
- голодание,
- кахексия,
- синдром мальабсорбции,
- гипертиреоз,
- сепсис,
- обширные ожоги,
- тяжелые заболевания печени,
- туберкулез,
- некоторые виды анемии,
- прием препаратов (ингибиторы МАО, интерферон, эстрогены).
Для повышения уровня холестерина можно использовать определенные продукты, такие как печень, яйца, сыры и икра.
Источник: med.vesti.ru