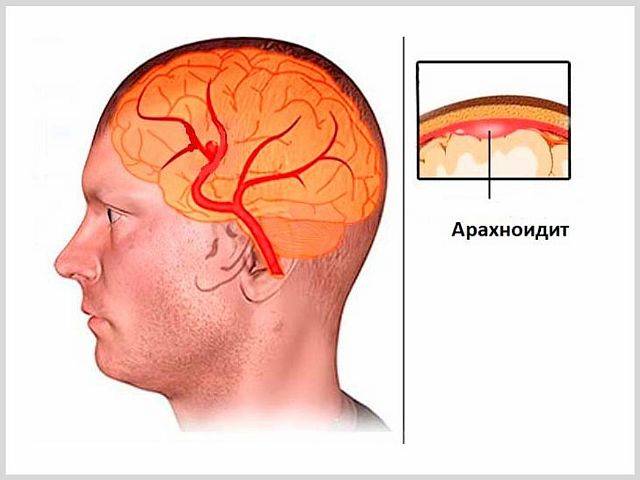
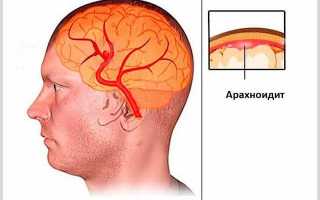
Арахноидит головного и спинного мозга — это аутоиммунное заболевание, рассматриваемое как подвид серозного менингита. При этом заболевании паутинная оболочка мозга теряет свои функции, что нарушает обменные процессы ликвора. В результате жидкость скапливается в субарахноидальном пространстве, образуя полости и оказывая давление на мозг.
Арахноидит развивается как осложнение перенесенных заболеваний или травм. Истинные причины заболевания до конца не выяснены. Иммунная система начинает вырабатывать антитела к белкам паутинной оболочки, что приводит к закупорке путей циркуляции ликвора и его накоплению.
Мозг в черепе находится в ликворе, который представляет собой переработанную кровь, содержащую питательные вещества и химические соединения, необходимые для его функционирования. Арахноидит блокирует отток ликвора, что может привести к гидроцефалии.
Основные причины возникновения арахноидита:
- До 60% случаев связано с инфекциями: ОРВИ, менингит, ветрянка, корь, цитомегаловирус, а также гнойными воспалениями ушей и околоносовых пазух.
- Около трети случаев возникает после травм, независимо от их степени.
- В 10% случаев причины остаются неясными.
Паутинная оболочка располагается между мягкой оболочкой мозга и твердым черепом, не прилегая плотно к структурам. Под ней находится ликвор, который выводится из организма через грануляции оболочки. При арахноидите происходит воспаление и отек оболочки, появляются спайки, что нарушает ее функции. Заболевание может вызывать сильные симптомы и инвалидность.
Симптомы арахноидита:
- Слабость и повышенная утомляемость.
- Головные боли, особенно в затылочной области и за глазами.
- Шум в ушах и заложенность.
- Нарушение зрительной координации, косоглазие, ухудшение зрения.
- Тошнота и рвота, особенно во время кризов.
- Судороги, которые могут указывать на тяжелую стадию.
Проявления заболевания могут варьироваться по времени. Адгезивный арахноидит может проявиться через 3-12 месяцев после перенесенной болезни, а посттравматический — до 2 лет. Симптомы могут включать головные боли, мигрени, нарушения сна и эмоциональные расстройства.
Существует несколько видов арахноидита, которые различаются по локализации и симптоматике. При первых признаках заболевания необходимо обратиться к врачу для диагностики и назначения лечения.
Диагностика включает:
- Исследование остроты зрения и глазного дна.
- Краниографию для выявления воспалительного выпота.
- Магнитно-резонансную томографию для оценки состояния паутинной оболочки и наличия кист.
- Электроэнцефалограмму для оценки эпилептической активности.
- Дополнительные методы, такие как ангиография и пункция ликвора.
Лечение арахноидита зависит от причин и включает:
- Медикаментозную терапию антибиотиками и препаратами для снижения внутричерепного давления.
- Хирургическое вмешательство при тяжелых формах заболевания или ухудшении зрения.
- Нейрохирургические процедуры для устранения спаек и кистозных образований.
- Физиотерапию и фитотерапию для улучшения состояния.
Народные средства могут использоваться для снижения отека и воспаления, но не заменяют основное лечение. Важно начать лечение вовремя, чтобы избежать серьезных осложнений, таких как слепота или инвалидность.
Арахноидит — это серьезное заболевание, требующее внимательного подхода к диагностике и лечению.
Что это такое
Головной мозг млекопитающих окружен тремя слоями: твердым, паутинным и мягким. Паутинный слой представляет собой соединительнотканную прослойку. Между паутинным и мягким слоями находится субарахноидальное пространство, заполненное спинномозговой жидкостью и сосудистыми кавернами, которые питают мозг. При инфекции возникает воспаление, приводящее к помутнению и образованию плотных участков в паутинном слое.
Это вызывает спайки между артериями и венами, что замедляет движение жидкости. На затвердевших участках могут образовываться кисты, что приводит к повышению давления внутри черепной полости.
Таким образом, арахноидит — это заболевание, связанное с воспалением мозговых оболочек. Венозные синусы, отвечающие за накопление крови и отвод спинномозговой жидкости, уменьшаются в размерах, а ликвор заполняет полость черепа.
Арахноидит может возникать по различным причинам: аллергическим реакциям, аутоиммунным процессам, вирусным или бактериальным инфекциям, а также посттравматическим эффектам. Заболевание чаще встречается у молодых людей и детей.
Своевременное лечение обеспечивает полноценное существование. Без терапии воспаление может распространиться на кору головного мозга, что приведет к энцефалиту.
Формы и виды болезни
Клиническая диагностика выделяет несколько видов заболеваний в зависимости от топографии. Существует несколько классификаций.
По причине заболевания выделяют:
- Истинный (возникает из-за аутоиммунных заболеваний).
- Вторичный (развивается как сопутствующая патология).
По топографическому признаку:
- Церебральный – поражает головной мозг.
- Спинальный – затрагивает спинной мозг.
По месту очага воспаления внутри черепной коробки различают:
- Конвекситальный (выпуклые участки больших полушарий).
- Базилярный (также известен как оптико-хиазмальный).
- Задний отдел головы.
По типу течения выделяют: хронический и подострый.
По характеру изменений в структуре арахноидальной оболочки: слипчивый, кистозный, кистозно-слипчивый.
Посттравматический
Посттравматический арахноидит развивается после ушибов, приводящих к арахноидальному кровоизлиянию. В результате повреждается мягкая оболочка мозга, и пространство заполняется продуктами распада тканей. Поражение может иметь различную топографию. Арахноидит также возникает при тяжелых черепно-мозговых травмах и сотрясениях. Пациенты жалуются на головные боли и слабость, возможны кратковременные потери сознания.
Базальный
Базальный арахноидит может поражать несколько областей. При вовлечении зрительного перекреста наблюдается ухудшение зрения. Пациент может хуже видеть, причем один глаз может функционировать лучше другого. Часто возникают расстройства двигательных функций органа зрения, а также двоение объектов перед глазами и трудности с концентрацией на одном предмете.
Воспаление в области между ножками органа приводит к нарушению функции III пары черепно-мозговых нервов (глазодвигательного). Иногда поражаются и другие проводящие пути.
Если арахноидит затрагивает боковую цистерну, пациенты жалуются на сильные боли, отдающие в глаза и за уши. Затем может возникнуть сильное головокружение и тиннитус. С течением болезни слух ухудшается, появляются непроизвольные колебания глазных яблок. Поражаются V, VII и VIII пары черепных нервов (тройничный, лицевой и слуховой).
Конвекситальный
Конвекситальный арахноидит — это поражение оболочек мозга в области полушарий. Основные симптомы включают судороги всего тела и возможное развитие эпилепсии. У пациента наблюдаются вегетативные расстройства и повышенная утомляемость. Характерны быстрые процессы возбуждения, за которыми следует длительное торможение.
Церебральный
Церебральный арахноидит — наиболее распространённый тип воспаления паутинной оболочки головного мозга. Он может проявляться в нескольких формах:
- Дифузное течение — поражает большую часть слоя.
- Базилярная форма — воспаляются передняя или средняя впадина.
- Конвекситальный арахноидит — затрагивает ткани выпуклых участков.
- Базальный арахноидит — поражает перекресты, заднюю ямку или мостовой уголок.
Оптико хиазмальный
Относится к базальному менингоэнцефалиту средней черепной ямки. Как следует из названия, поражается зрительный перекрест. Симптомы включают болевой синдром оболочек глаза, нарушения зрения и слабость. Глазодвигательные мышцы быстро устают, а органы зрения быстро утомляются.
Спинальный
Это поражение паутинной оболочки спинного мозга, возникающее из-за инфекционного или асептического воспалительного процесса. Часто наблюдается в сочетании с церебральной формой. Симптомы зависят от расположения воспаленного участка и могут напоминать радикулит. Для диагностики используется магнитно-резонансная томография.
Слипчивый
Согласно морфологическим изменениям, происходит деформация участков субарахноидального пространства. По типу изменений выделяют три формы болезни.
Слипчивый тип характеризуется гнойными наростами на паутинном слое и образованием спаек, которые препятствуют движению ликвора. Симптоматика включает сильные головные боли. Адгезивные спайки, повышающие внутричерепное давление, приводят к постепенному отмиранию нейронов.
Кистозный
Кистозный арахноидит — это форма заболевания, при которой образуются новообразования на соединительной ткани. Внутрь кист проникает цереброспинальная жидкость, что приводит к деформации нервной ткани из-за воспалительного процесса.
Кистозно слипчивый
Самой редкой формой заболевания является кистозно-слипчивый арахноидит. Смешанный тип характеризуется крупными воспалительными процессами и множеством новообразований. В результате оболочки головного мозга постепенно слипаются. Симптомы включают болевые синдромы, припадки, судороги и нарушения движений конечностей.
Причины и факторы риска
Патология может возникать под воздействием различных факторов, чаще всего на фоне аутоиммунных заболеваний, влияющих на клеточный состав паутинного слоя и сосудов.
Наиболее распространенные причины включают острые инфекционные заболевания, ревматические болезни, гнойный тонзиллит, гайморит, средний отит, менингит и энцефалит.
К факторам риска относятся:
- травмы черепа;
- хронический избыток токсинов в организме;
- профессиональные заболевания;
- хронические заболевания дыхательных путей;
- тяжелые условия труда.
Таким образом, риск заражения достаточно высок. Важно своевременно распознать заболевание и начать лечение.
Симптомы и признаки арахноидита
Болезни проявляются очаговыми и общемозговыми симптомами. Разные виды заболеваний отличаются по топографии и симптоматике. Наиболее общие проявления наблюдаются при оптико-хиазмальном течении.
Общемозговые
На развитие этих проявлений влияет увеличение давления внутри оболочек головного мозга. Обычно пациенты жалуются на:
- Головную боль, возникающую после пробуждения, проблемы с движением глаз и рвоту.
- Головокружение.
- Тиннитус.
- Чувствительность к чрезмерным факторам окружающей среды.
- Чувствительность к изменениям погоды.
Также наблюдаются кризы динамики ликвора, проявляющиеся в усилении типичных симптомов. Они могут быть как редкими, так и частыми.
Очаговые
В зависимости от пораженных участков главной части тела проявления могут различаться.
При конвекситальном типе наблюдаются следующие симптомы:
- проблемы с движением и постоянное напряжение конечностей;
- ограниченная подвижность конечности;
- ослабление чувствительности кожных рецепторов;
- эпилептические припадки или болезни Джексона.
Для базилярного типа характерны искажения зрения, ухудшение видимости и концентрическое выпадение поля зрения.
Воспаление задней черепной ямки проявляется в невозможности ровного движения, ухудшении координации, треморе и парезах лицевого, слухового и отводящего нервов.
Диагностика заболевания
Для точного диагноза арахноидита необходимо провести комплексное обследование, включающее:
- рентген черепной коробки для выявления гипертензии;
- ЭЭГ для анализа измененных показателей электрической активности;
- лабораторное исследование ликвора;
- компьютерную или магнитно-резонансную томографию.
Лечение арахноидита
Воспаление мозговой оболочки лечится комплексно. Важно сначала установить причину заболевания, чтобы выбрать соответствующие средства. Также применяются медикаменты, усиливающие иммунитет и способствующие рассасыванию жидкости.
Традиционное
Терапия арахноидита головного мозга включает использование антибактериальных средств при гнойных тонзиллитах, синуситах и отитах. При аллергиях назначают препараты, снижающие чувствительность и устраняющие последствия. Для уменьшения гипертензии применяют рассасывающие препараты и диуретики. Также используются медикаменты против судорог и вещества, улучшающие метаболизм.
Народное
Народными методами терапии арахноидита головного мозга вылечить невозможно. Настойки и отвары могут использоваться как дополнительные средства при консервативном лечении. Однако выздороветь, полагаясь только на народные методы, практически невозможно.
Профилактика
Для предотвращения осложнений необходимо своевременно обрабатывать очаги инфекций (кариес, синусит), завершать лечение острых воспалительных заболеваний и контролировать состояние головного мозга после травм.
Прогноз и последствия
После заболевания больной обычно выживает, но могут возникнуть осложнения, которые значительно снижают работоспособность, особенно из-за кризов и эпилептических припадков. Возможна инвалидность. Пациентам, перенесшим воспаление паутинной структуры, запрещается работать в условиях нестабильного климата и при высоком уровне токсинов.
Источник: vitamozg.ru
Этиология заболевания, причины
Нельзя выделить одну причину заболевания. Арахноидит головного мозга может быть самостоятельным заболеванием или следствием ранее перенесенного воспалительного процесса.
Чаще всего его провоцируют ангины, ревматизм, хронические воспалительные процессы ЛОР-органов, детские инфекции у взрослых и черепно-мозговые травмы.
Также описаны случаи, когда арахноидит возникал на фоне хронической интоксикации солями тяжелых металлов или онкологии головного и спинного мозга.
Это заболевание было впервые классифицировано и получило современное название в 1845 году благодаря работам А. Т. Тарасенкова. Всемирная организация здравоохранения при пересмотре МКБ-10 не выделяет отдельный код для арахноидита, относит его к менингитам.
Классификация
Арахноидиты классифицируются по нескольким признакам.
По локализации:
- Церебральный арахноидит.
- Спинальный арахноидит.
По характеру течения заболевания:
- Острый.
- Подострый.
- Хронический.
По механизму:
- Первичный.
- Вторичный.
По распространенности процесса:
- Распространенный.
- Ограниченный.
По патоморфологическим признакам:
- Слипчевый.
- Кистозный.
- Кистозно-слипчевый.
Симптомы
Пациенты с арахноидитом жалуются на разнообразные симптомы, которые зависят от локализации поражения, формы заболевания и его тяжести. Однако есть и общие признаки, беспокоящие всех.
Частые головные боли – один из основных симптомов. Они могут быть острыми при резком повышении внутричерепного давления или давящими при замедленном оттоке ликвора. Иногда боль охватывает всю голову, но чаще пациенты могут указать конкретное место, где испытывают дискомфорт.
Головная боль может меняться в течение дня: усиливаться утром и уменьшаться к вечеру или зависеть от положения тела. Пациенты предпочитают спать на высоких подушках, так как это снижает боль. Они также чувствительны к изменениям погоды и перепадам давления. Физические нагрузки и эмоциональные стрессы могут усиливать головную боль, которая часто сопровождается тошнотой и рвотой, не приносящей облегчения.
Другим распространенным симптомом является головокружение. Оно может возникать как в отсутствие боли, так и после нагрузок или при смене погоды.
Пациенты также отмечают сильную слабость, не соответствующую их активности. Им трудно вставать с постели, они не хотят работать или общаться. Их мысли сосредоточены на плохом самочувствии, что приводит к вспыльчивости и раздражительности. Постепенно они замыкаются в себе и поддаются депрессии.
Из-за нарушений внутричерепного кровообращения и ликворного застоя у больных возникают проблемы со сном. Некоторые страдают от бессонницы, другие засыпают, но часто просыпаются, не находя удобного положения для головы. Им мешает подушка, иногда снятся кошмары.
Больные арахноидитом испытывают постоянное напряжение, что затрудняет их нормальную жизнь и работу.
Формы арахноидитов
Церебральный арахноидит, или арахноидит оболочек головного мозга, является одним из наиболее распространенных и благоприятных по течению видов этого заболевания. Он проявляется разнообразной симптоматикой в зависимости от локализации процесса.
У больных могут наблюдаться:
- головные боли;
- повышенное внутричерепное давление;
- нарушения тактильной и болевой чувствительности;
- парезы и параличи;
- парциальные судороги;
- эпилептические приступы и статусы в тяжелых случаях.
Оптико-хиазмальный арахноидит назван по наиболее частой локализации поражения. Зрительные нервы и область их пересечения (хиазма) вовлекаются в патологический процесс чаще всего из-за перенесенных воспалительных заболеваний (отит, синусит, ангина), черепно-мозговых травм (ушибы, сотрясения), инфекций (малярия) или специфических воспалительных процессов (сифилис).
Оптико-хиазмальный арахноидит развивается медленно, и симптомы проявляются не сразу. Сначала может поражаться один глаз, затем другой, что занимает от 2 дней до нескольких месяцев. Пациенты жалуются на боль за глазами, снижение зрения или полную слепоту на один или оба глаза, а также на ряд общих симптомов. Это сочетание жалоб и результаты объективных исследований — полнокровное глазное дно, отек зрительного нерва, специфические изменения полей зрения — облегчают и ускоряют дифференциальную диагностику.
Спинальный арахноидит характеризуется нарушением оттока спинномозговой жидкости и поражением корешков спинномозговых нервов. Чаще всего страдают грудной и поясничный отделы позвоночника. У пациентов наблюдаются нарушения двигательных функций, тактильной и болевой чувствительности ниже уровня поражения, а также выраженный болевой синдром. Обычно процесс имеет хроническое течение.
Диагностика
МКБ-10 не выделяет арахноидит отдельным кодом, что затрудняет разработку четкого протокола обследования и лечения. Диагностика включает консультации узких специалистов и инструментальные исследования.
При подозрении на арахноидит пациенту назначают консультации:
- Офтальмолога для осмотра глазного дна.
- Отоларинголога для выявления первичных очагов воспаления и лечения их последствий.
- Психиатра для оценки состояния пациента и дифференциации арахноидита от психиатрической патологии.
Среди инструментальных исследований наиболее информативными являются:
- Энцефалография.
- Рентгенография черепа и позвоночника.
- Пневмоэнцефалография.
- Люмбальная пункция.
- Компьютерная томография или магнитно-резонансная томография.
Согласно МКБ-10, арахноидит относится к группе «Менингит, обусловленный другими и неуточненными причинами» и имеет код (G03).
Лечение
В зависимости от формы и течения заболевания выбирается соответствующая тактика лечения. При впервые выявленных острых и тяжелых подострых формах лечение проводится в стационаре под контролем врача.
Применяются симптоматическое и этиотропное лечение. Назначаются высокие дозы гормонов, антибактериальных и противовирусных препаратов в зависимости от возбудителя, антигистаминные средства для уменьшения отека тканей и местной реакции, а также препараты для стимуляции работы мозга и снижения внутричерепного давления.
Симптоматическое лечение включает следующие группы медикаментов:
- анальгетики для купирования острого болевого синдрома;
- противоэпилептические препараты и психиатрические средства (нейролептики, транквилизаторы) для коррекции поведенческих особенностей и перепадов настроения.
Медикаментозное лечение часто дает положительный результат и позволяет пациенту вернуться к практически нормальной жизни.
Оперативное вмешательство проводится при невосприимчивости организма к медикаментозной терапии, а также при оптико-хиазмальных формах арахноидита, когда зрение продолжает ухудшаться на фоне лечения.
Кистозный арахноидит также является показанием к оперативному лечению, так как медикаменты лишь частично купируют симптомы, не решая проблему в целом.
Прогноз для жизни в целом благоприятный, за исключением арахноидита задней черепной ямки, который может сопровождаться отеком мозга и его вклинением, что опасно для жизни.
Прогноз для трудоспособности неблагоприятный, так как симптомы заболевания могут усугубляться и чаще возникать (частые эпиприступы или эпистатусы, гипертонические кризы). При хиазмо-офтальмической форме трудоспособность значительно снижается. Существуют ограничения для работы: пациентам запрещено водить пассажирский транспорт или перевозить опасные грузы. Работать водителем не рекомендуется. Также они не допускаются к работе на высоте или в условиях напряженных физических нагрузок, а также с токсическими веществами и в цехах с высоким уровнем шума и вибрации.
Инвалидность
Медико-социальная экспертная комиссия назначает больным II или III группу инвалидности. III группа устанавливается при уменьшении объема работы или переходе на легкий труд. II группа назначается при частых эпилептических припадках или снижении остроты зрения от 0.04 до 0.08 с коррекцией. При тяжелом течении оптико-хиазмальной формы с полной слепотой назначают I группу инвалидности.
Профилактика
Профилактика включает специфические и неспецифические мероприятия. К неспецифическим относятся:
- Здоровый образ жизни.
- Закаливание.
- Профилактика инфекций, иммунизация и вакцинация.
- Регулярные медосмотры, особенно у офтальмолога и ЛОРа.
- Своевременное выявление и лечение воспалительных заболеваний и травм.
Специфические мероприятия:
- Полное обследование и профилактика арахноидита при черепно-мозговой травме.
- После успешного лечения арахноидита – регулярная профилактика рецидива.
Хотя в МКБ-10 нет отдельного кода для арахноидита и, соответственно, четкого протокола диагностики и терапии, методы лечения этого заболевания отработаны и применяются в практике.
Источник: mozgius.ru