Лейкопения — это состояние, при котором уровень лейкоцитов в крови значительно снижен. Хотя этот симптом встречается редко, он может сопровождать множество заболеваний. В большинстве случаев лейкопения временная, но постоянное снижение лейкоцитов может указывать на серьезные, иногда смертельные, болезни. Когда следует пройти обследование и как справиться с этой патологией, выяснил MedAboutMe.
Чем опасны пониженные лейкоциты
Лейкоциты — это общее название белых кровяных телец, включая нейтрофилы, базофилы, эозинофилы, лимфоциты и моноциты. Эти клетки отвечают за выявление и уничтожение чуждых элементов (антигенов), а также за защиту организма от инфекций и патологий.
Уровень различных типов лейкоцитов в крови изменяется в зависимости от типа антигена. Например, при вирусных и бактериальных инфекциях, а также аллергических реакциях, лейкоцитарные формулы будут различаться. В некоторых случаях лейкопения возникает из-за активности инфекции. При вирусных заболеваниях часто наблюдается нейтропения — пониженный уровень нейтрофилов. Обычно количество лейкоцитов восстанавливается, но в некоторых случаях лейкопения может быть патологической.
Диагноз ставится, если уровень белых кровяных телец падает ниже 4,0 млрд клеток/л. На этом этапе симптомы болезни еще не проявляются. Если количество клеток продолжает снижаться, это представляет серьезную угрозу для здоровья, так как организм теряет естественную защиту. Любой контакт с инфекционными агентами может привести к болезни. Недостаток лейкоцитов может сделать даже незначительную инфекцию причиной тяжелых осложнений, генерализованного поражения или смерти.
Причины понижения лейкоцитов
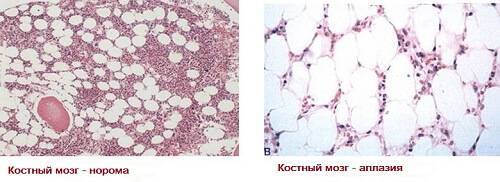
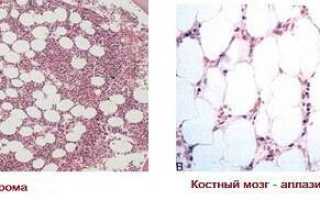
Белые кровяные клетки (лейкоциты) образуются в костном мозге и в среднем живут около двух недель. Патологически низкий уровень лейкоцитов может указывать на серьезные проблемы:
- Поражение костного мозга, при котором он не вырабатывает новые клетки.
- Быстрое разрушение лейкоцитов, когда новые клетки не могут восполнить дефицит.
- Нарушения в циркуляции лейкоцитов.
Лейкопения может быть самостоятельным заболеванием, но чаще она свидетельствует о других болезнях или патологических процессах в организме. Анализы показывают пониженные лейкоциты в следующих случаях:
- Поражения костного мозга, включая онкологические заболевания и гипопластическую анемию.
- Туберкулез.
- Аутоиммунные заболевания, такие как красная волчанка и тиреоидит.
- Вирусные инфекции, включая гепатиты и вирус Эпштейна — Барр.
- Генетические патологии, при которых лейкопения является врожденной.
- Последствия радиоактивного облучения, как в случае лучевой болезни, так и осложнений после лучевой терапии.
- Последствия химиотерапии.
- Прием некоторых медикаментов, таких как антидепрессанты, ртутные диуретики, антигистаминные препараты и цитостатики, что приводит к нейтропении.
- Резкая потеря массы тела.
- Строгие диеты, вызывающие дефицит железа, меди и витаминов группы В, включая фолиевую кислоту.
Признаки низкого уровня лейкоцитов
Лейкопения проявляется в зависимости от степени снижения уровня белых кровяных клеток. Небольшое понижение может проходить бессимптомно, в то время как значительное снижение приводит к ухудшению самочувствия.
Для людей с лейкопенией характерны следующие симптомы:
- Озноб.
- Повышение температуры.
- Тахикардия.
- Одышка.
- Повышенная потливость.
- Головные боли.
- Выраженная слабость.
- Бледность.
- Общее истощение.
С понижением уровня лейкоцитов состояние ухудшается, появляются признаки слабой иммунной защиты:
- Язвочки на слизистых рта, кровоточивость десен.
- Увеличение миндалин.
- Увеличение селезенки.
- Обострение хронических заболеваний, включая герпетическую сыпь на слизистых и инфекции дыхательных путей (фарингит, тонзиллит, пневмония).
- Кожные инфекции и грибковые поражения.
- Проблемы с желудочно-кишечным трактом, включая обострение язвы желудка и двенадцатиперстной кишки.
При критическом снижении уровня лейкоцитов организм теряет способность противостоять инфекциям, что делает опасными даже простые ОРВИ. Для подтверждения диагноза необходимо сдать развернутый анализ крови с лейкограммой.
Лечение болезни крови лейкопении
Если лейкопения вызвана перенесенными инфекциями, уровень лейкоцитов в крови быстро восстанавливается. Важно укреплять иммунитет: правильно питаться, избегать переохлаждения и контактов с больными, а в период эпидемий — не посещать многолюдные места. Это поможет организму быстрее восстановить защитные функции.
Если лейкопения обусловлена более серьезными заболеваниями и уровень лейкоцитов значительно снижен, потребуется специальное лечение. Основная терапия направлена на устранение причины лейкопении — лечение основного заболевания. Дополнительно могут потребоваться следующие меры:
- Обеспечение безопасных условий для пациента. В тяжелых случаях больные помещаются в стерильные боксы, общение с другими людьми ограничивается.
- Переливание лейкоцитарной массы.
- Назначение медикаментов, способствующих образованию лейкоцитов, например, средств, улучшающих метаболизм.
- Дезинтоксикационное лечение для уменьшения интоксикации организма.
- Назначение антибактериальных препаратов, так как для пациентов с лейкопенией опасны даже условно-патогенные бактерии, входящие в естественную микрофлору. Активизация таких микробов, как золотистый стафилококк, на фоне низкого уровня лейкоцитов может привести к сепсису.
Лейкопения (МКБ-10) является полиэтиологическим синдромом. Основные причины ее возникновения у взрослых включают:
- Онкологические поражения различных отделов мозга.
- Генетические патологии, включая врожденную лейкопению.
- Миелотоксическая форма, развивающаяся после химиотерапии.
- Туберкулез любой формы и стадии.
- Нарушения метаболизма.
- Инфекционные поражения.
- Прием некоторых лекарственных препаратов, таких как средства химиотерапии, антигистаминные препараты, антидепрессанты и ртутные диуретики.
Механизмы и алгоритмы развития заболевания
К основным механизмам развития болезни относятся:
- Нарушение процессов продуцирования, воспроизведения и обновления лейкоцитов;
- Быстрое разрушение нейтрофилов;
- Нарушения в работе и циркуляции кровяных тел и лейкоцитов.
Лейкоциты образуются в костном мозге, поэтому причины лейкопении у взрослых необходимо выявлять быстро.
После образования в костном мозге лейкоциты попадают в ткани и внутренние органы с кровотоком. При применении медикаментов в химиотерапии нарушается одно из ключевых звеньев в этой цепи: костный мозг перестает вырабатывать лейкоциты, жизненно важные для нормального функционирования органов и систем.
Основные симптомы проявления и распространения заболевания
У лейкопении, код по МКБ-10, нет специфических симптомов. Явные проявления болезни возникают только при присоединении инфекций:
- Повышение температуры;
- Ознобы;
- Частые или постоянные головные боли;
- Учащенное сердцебиение;
- Увеличенные миндалины;
- Общее истощение;
- Изъявления в ротовой полости;
- Сиплый голос;
- Кровоточивость десен.
Особое внимание следует уделить лейкопении, возникающей после химиотерапии. В этом случае поражаются все органы, участвующие в кроветворении. Кровь становится бедной, снижается уровень тромбоцитов, лейкоцитов и других важных элементов.
Одним из основных симптомов является лихорадка. Позже к ней добавляется геморрагический синдром, вызванный тромбоцитопенией. Снижение уровня эритроцитов приводит к общей слабости и бледности кожи.
Тромбоцитопения представляет особую опасность, так как снижение тромбоцитов может вызвать кровотечения и серьезную потерю крови.
Степени развития и проявления болезни
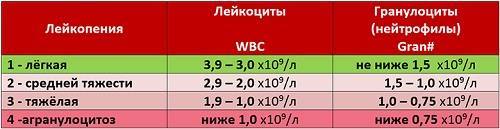
Лейкопения делится на несколько стадий:
- Первая стадия: уровень белых клеток составляет 1,5×10^9/л.
- Вторая стадия: лейкоциты находятся на уровне 0,5×10^9/л. Эта стадия часто развивается после химиотерапии.
- Третья стадия, или агранулоцитоз: уровень лейкоцитов ниже 0,5×10^9/л. На этой стадии могут возникать инфекционные осложнения, а также тромбоцитопения.
В чем основная опасность лейкопении?
К основным опасностям относятся:
- Онкологические заболевания;
- Вирусный гепатит;
- СПИД.
Детская разновидность болезни
Лейкопения у детей характеризуется снижением уровня лейкоцитов ниже 4,5×10^9/л. Основной причиной этого состояния являются инфекционные заболевания, такие как грипп, туберкулез, корь и эпидемический паротит.
Лейкопения может быть побочным эффектом применения синтетических медикаментов. У новорожденных она может указывать на мегалобластическую или гипопластическую анемию, а также панцитопению. Эти состояния требуют срочного лечения. У грудничков часто наблюдается транзиторная лейкопения.
У детей заболевания развиваются быстро и остро, проявляясь повышением температуры, язвами в ротовой полости и болями. Изолированная форма болезни встречается редко, поэтому важно выявить не только саму болезнь, но и ее причины.
Как лечится лейкопении
Лечение лейкопении необходимо начинать сразу после установления диагноза, независимо от возраста пациента. Это позволит определить оптимальные методы терапии. Хотя некоторые предпочитают народные рецепты, их эффективность значительно ниже по сравнению с медикаментозными средствами. Поэтому лучше обратиться к квалифицированному специалисту.
Алгоритм лечения лейкопении у взрослых:
- Лабораторная диагностика.
- Устранение причин заболевания.
- Создание асептических условий, особенно при химиотерапии.
- Назначение антибиотиков и микостатиков.
- Переливание лейкоцитарной массы.
- Восстановление уровня продукции лейкоцитов.
- Проведение дезинтоксикационной терапии.
- Специализированные диеты.
Медицинское лечение эффективно, но не стоит забывать и о народных средствах.
Как можно вылечить болезнь с помощью методик народной медицины
Можно улучшить лейкоцитарную форму с помощью диет и народной медицины, но не стоит полагаться только на эти методы.
- Сок фасоли (зеленых бобов) — самое эффективное средство;
- Пустырник;
- Спорыш;
- Полевой хвощ;
- Овсяной отвар.
Независимо от причины лейкопении, для быстрого выздоровления важно соблюдать диетическое питание. Оно должно активировать процессы созревания крови на клеточном уровне.
- Основу рациона должна составлять растительная пища;
- Животные жиры замените подсолнечным или оливковым маслом;
- Включите овощные бульоны, можно использовать рыбные;
- Избегайте морепродуктов с алюминием или кобальтом;
- Увеличьте потребление овощей и фруктов;
- В рационе должно быть много белковых продуктов.
- Неприятные ощущения в области сердца;
- Внезапная усталость и слабость;
- Одышка после незначительного напряжения.
Эти симптомы не являются абсолютными для лейкопении у взрослых, но они часто встречаются.
Лейкопения — опасное заболевание, лечение и профилактика которого зависят от правильного подбора дозировок для лучевой и химиотерапии. Это зависит как от усилий врачей, так и от возможностей используемого оборудования. Лучевая терапия должна быть максимально эффективной и безопасной.
Смертность от лейкемии и ее проявлений среди онкобольных составляет примерно 30% от всех смертей.
Источник: medjenciklopedija.ru
Почему у онкологического больного возникает лейкопения?
Причины лейкопении при онкологических заболеваниях разнообразны. Основные из них:
- Метастазы опухолей в красный костный мозг. Опухолевые клетки вытесняют нормальную костномозговую ткань, что нарушает процесс кроветворения и приводит к лейкопении, анемии и тромбоцитопении.
- Аутоиммунные реакции. Иммунная система начинает атаковать собственные лейкоциты, что приводит к их ускоренному разрушению, как это наблюдается при хроническом лимфолейкозе.
- Действие цитостатиков. Многие химиопрепараты нацелены на активно делящиеся клетки, что затрагивает не только опухоль, но и красный костный мозг.
- Лучевая терапия также нарушает кроветворение в красном костном мозге.
Чем опасна лейкопения?
Лейкоциты выполняют защитные функции в организме. Лимфоциты — часть иммунной системы. Другие виды белых кровяных телец поглощают и разрушают чуждые агенты, вырабатывают биологически активные вещества и участвуют в воспалительных процессах. При лейкопении защитные силы организма ослабевают, что увеличивает уязвимость к инфекциям. Это зависит от степени и скорости снижения уровня лейкоцитов в крови.
Как выявить лейкопению?
Лейкопения не всегда вызывает симптомы. В легкой форме она может не проявляться. При значительном снижении количества белых кровяных клеток развиваются инфекции.
У многих пациентов с лейкопенией наблюдается лихорадка, которая может иметь разные причины:
- инфекция — чаще всего;
- реакция на химиопрепараты;
- опухолевая лихорадка.
При онкологических заболеваниях лейкопения часто связана с нарушением кроветворения в красном костном мозге, что может приводить к симптомам анемии и тромбоцитопении: бледность, слабость, головокружение, повышенная кровоточивость слизистых и кровоизлияния на коже.
Наиболее серьезными инфекционными осложнениями лейкопении являются сепсис (тяжелая генерализованная инфекция, «заражение крови») и септический шок.
Снижение количества белых кровяных клеток выявляется с помощью общего анализа крови, который позволяет определить общее количество лейкоцитов и лейкоцитарную формулу — процентное соотношение различных видов белых клеток.
Как лечат лейкопению?
Онколог должен регулярно контролировать уровень лейкоцитов в крови пациента, особенно во время химиотерапии.
Рекомендации для пациентов с лейкопенией:
- Не пейте сырую воду.
- Хорошо проваривайте мясо.
- Употребляйте молоко и соки только из фабричной упаковки (молоко должно быть пастеризованным).
- Избегайте немытых, сырых овощей и фруктов.
- Ограничьте контакт с людьми, больными инфекциями.
- Носите защитную маску в общественных местах.
- При повышении температуры тела немедленно обращайтесь к врачу.
Пациентов с выраженным лейкоцитозом помещают в изолированные палаты. Врачи и медсестры строго соблюдают правила асептики и антисептики. В некоторых случаях требуется лечение в гематологической клинике, специализирующейся на заболеваниях крови.
В других случаях в онкологической клинике назначают препараты, стимулирующие образование новых белых кровяных телец, такие как Вирудан, Лейкоген, Лейкостим и другие. В Европейской клинике применяются современные и эффективные лекарства. В дополнение к основному лечению врач может назначить витамины и микроэлементы.
Источник: www.euroonco.ru