Рассеянный склероз описание и расшифровка
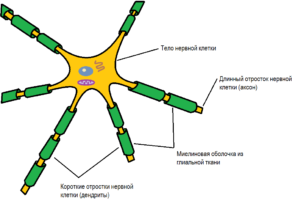
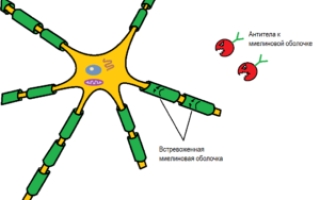
При рассеянном склерозе иммунные комплексы атакуют вспомогательные клетки нервной системы и миелиновое волокно. Чтобы понять это, стоит рассмотреть клеточный уровень нервной системы. Нервная клетка состоит из тела и множества отростков, напоминающих корневую систему дерева. Один из отростков длиннее и массивнее остальных. Нервные импульсы, по сути, электрические заряды, проходят по всем отросткам: от периферии к центру по мелким отросткам и от клетки к клетке по крупному.
Вокруг отростков нервных клеток располагаются глиальные клетки, которые обвивают их, формируя миелиновое волокно. Это обертывание позволяет проводить электрические импульсы в 10-100 раз быстрее и обеспечивает питание отростков. Если иммунная система начинает атаковать это волокно, оно разрушается, обнажая нервные отростки. Это замедляет прохождение нервных импульсов и приводит к отмиранию волокна из-за недостатка питания. Этот процесс называется демиелинизацией.
Заболевания, основанные на подобном механизме, называются демиелинизирующими, самым распространенным из которых является рассеянный склероз. Он поражает молодое и работоспособное население, что делает его общественно значимым и ставит в приоритет диагностику и лечение. Диагностика рассеянного склероза может быть простой при классической картине, но сложной в нетипичных случаях. Для диагностики часто используют МРТ, который позволяет выявить основные признаки и очаги рассеянного склероза на снимках.
Симптомы и признаки рассеянного склероза
Симптомы, указывающие на возможный рассеянный склероз:
- Нарушение произвольных движений, координации и слабость в руке или ноге.
- Проблемы со зрением, чаще всего на один глаз, включая яркие мерцания, вспышки или сетчатые искажения.
- Появление патологических рефлексов.
- Нарушение функции тазовых органов — недержание мочи, импотенция.
- Расстройства памяти, головные боли, парезы и параличи в конечностях.
Один симптом сам по себе не является достаточным основанием для беспокойства, но сочетание нескольких из них может указывать на заболевание. Симптомы могут быть как малоспецифичными, так и типичными. Однако ставить диагноз и начинать лечение только на основе симптомов — неразумно. Для подтверждения рассеянного склероза врач-невролог назначает МРТ головного мозга.
МРТ при рассеянном склерозе
Для чего нужно МРТ при диагностике рассеянного склероза? МРТ позволяет визуализировать поражения нервной системы. На снимках головного мозга видны бляшки или очаги рассеянного склероза, обладающие характерными признаками. Эти признаки помогают отличить изменения, вызванные рассеянным склерозом, от изменений при других заболеваниях, таких как дисциркуляторная энцефалопатия. Диагностические критерии были предложены МакДональдом. На их основе можно оценить заболевание, его обострения или ремиссии и выбрать соответствующее лечение. Для точной диагностики рассеянного склероза по МРТ важно, чтобы МР-диагност знал основные признаки РС и мог их выделить на серии снимков. Чтение и интерпретация таких случаев требуют высокой квалификации.
Признаки рассеянного склероза на МРТ
Ниже приведены основные признаки, указывающие на наличие рассеянного склероза по данным МРТ:
- Диссеминация во времени (увеличение количества очагов на серии исследований).
- Диссеминация в пространстве (появление новых очагов в ранее не затронутых областях головного мозга).
- Накопление контрастного препарата (появление кольцевидного участка повышения МР-сигнала по краю очага рассеянного склероза, указывающее на активную фазу воспалительно-демиелинизирующего процесса).
- Перифокальный отёк вокруг очага рассеянного склероза, специфичный для этого заболевания и иногда имитирующий опухоль.
- Поражение супратенториальных отделов головного мозга (большие полушария, зрительный нерв) и инфратенториальных отделов (ствол мозга, мозжечок и спинной мозг).
- Поражение мозолистого тела (структуры, соединяющей правое и левое большие полушария).
- Расположение очагов в виде вытянутых зон вдоль волокон лучистого венца (пальца Доусона).
Эти признаки используются рентгенологами для дифференциальной диагностики очаговых изменений и постановки диагноза рассеянного склероза.
Очаги рассеянного склероза на МРТ
Очаги рассеянного склероза на МРТ поражают белое вещество и располагаются вдоль волокон лучистого венца (отмечены стрелками).
Контраст для МРТ — это специальный препарат для внутривенного введения, который не реагирует с другими веществами. При подозрении на рассеянный склероз или для оценки воспалительной демиелинизации требуется инъекция контрастного вещества (например, «Омнискан», «Гадовист», «Магневист»). Обычно оно не проходит через сосудистый барьер в головном мозге, но при его нарушении окрашивает очаги рассеянного склероза на МРТ, что помогает уточнить диагноз и оценить остроту заболевания.
На МРТ бляшки или очаги рассеянного склероза также поражают ствол мозга и мозжечок (стрелки). После контрастного усиления очаги РС в фазе активной воспалительной демиелинизации накапливают контрастный препарат.
Рассеянный склероз — хроническое заболевание с фазами обострения (активация процесса, клинические проявления и выраженность симптомов) и ремиссии (угасание симптомов, улучшение самочувствия и частичное восстановление функций). Из-за различных проявлений и комбинаций фаз выделяют несколько разновидностей течения заболевания:
- Ремитирующий — периоды обострения сменяются полным или частичным восстановлением функций.
- Первично-прогрессирующий — состояние ухудшается с дебюта заболевания, редко с непродолжительными ремиссиями.
- Вторично-прогрессирующий — ухудшение наблюдается от приступа к приступу, иногда между обострениями.
- Прогрессирующий с обострениями — медленное и постепенное ухудшение самочувствия с начала заболевания.
Пациент с крупным очагом рассеянного склероза на МРТ в правом полушарии большого мозга, который имитирует опухоль. После лечения на контрольном исследовании видно, что очаг уменьшился в размерах и изменил вид (отмечено стрелками).
Существуют разновидности рассеянного склероза по проявлениям и областям поражения в головном мозге:
- Концентрический склероз Балло — филиппинский вариант, не встречающийся в нашей местности.
- Псевдотуморозный склероз Марбурга — характеризуется большими зонами поражения и выраженными клиническими проявлениями (злокачественный вариант).
- Болезнь Щильдера — поражает преимущественно детей, часто связана с черепно-мозговой травмой или вакцинацией.
- Оптикомиелит Девика — поражает зрительный нерв и спинной мозг.
Лечение рассеянного склероза представляет собой сложную задачу из-за отсутствия возможности полного исцеления. Необходимы борь с рецидивами и постоянный контроль. Для лечения используются:
- бета-интерфероны (например, авонекс);
- синтетические полимеры аминокислот (копаксон);
- препараты моноклональных антител;
- цитостатики.
Также применяется болюсная терапия с гормональными препаратами для лечения выраженных и резистентных случаев. Может быть показан плазмоферез — очистка крови от патологических агрессивных иммуноглобулинов.
Источник: secondopinions.ru
Симптомы и признаки заболевания
Рассеянный склероз (множественный склероз, sclerosis disseminata) — это хроническое аутоиммунное воспалительное заболевание, поражающее белое вещество центральной и периферической нервной системы. Оно приводит к повреждению миелиновых оболочек нервных волокон, образуя склеротические бляшки.
В процессе демиелинизации также происходит гибель нервных клеток. Рассеянный склероз имеет хроническое прогрессирующее течение, что может привести к инвалидности. Причины аутоиммунных заболеваний до конца не изучены, и нет единого возбудителя или фактора, вызывающего эти процессы.
Считается, что вирусные агенты могут инициировать развитие рассеянного склероза, провоцируя воспалительно-аутоиммунные реакции, разрушение миелина и повреждение нервных волокон. Это проявляется в различных симптомах:
- Снижение остроты зрения и четкости изображения.
- Преходящая слепота (на один или оба глаза), пелена перед глазами.
- Расстройства движения глаз, головокружение.
- Пирамидные симптомы: центральные парезы с высокими сухожильными рефлексами, клонусы стоп, патологические рефлексы, отсутствие брюшных кожных рефлексов.
- Пошатывание при ходьбе, расстройства координации и чувствительности.
- Асимметрия сухожильных рефлексов.
- Повышенная утомляемость, перепады настроения, нарушения памяти.
- Интенсивные боли вдоль позвоночника, усиливающиеся при сгибании шеи.
- Нарушение функции тазовых органов.
- Психотические расстройства при поражении гиппокампа.
- Прогрессирующая утрата мышечной массы (амиотрофия).
Рассеянный склероз может начинаться с ретробульбарного неврита (воспаления зрительного нерва) и чувствительных расстройств, а также поражения пирамидных путей и мозжечка. По мере прогрессирования заболевания появляются новые проявления, такие как полинейропатия, и происходит атрофия клеток головного и спинного мозга. У одного пациента могут сочетаться признаки поражения нескольких проводящих путей на разных уровнях нервной системы.
Для рассеянного склероза характерно ухудшение состояния при перегревании — синдром горячей ванны, феномен Ухтоффа. Разнообразие симптомов и отсутствие специфических рентгенологических, электрофизиологических и лабораторных критериев, однозначно указывающих на рассеянный склероз (например, выявление олигоклонального IgG в цереброспинальной жидкости не является абсолютно специфичным), затрудняют диагностику на ранних стадиях заболевания.
Диагностические критерии рассеянного склероза
Для обследования пациентов с подозрением на рассеянный склероз (РС) разработаны специальные диагностические протоколы. Они учитывают клиническую картину, неврологический осмотр, офтальмологическое обследование, лабораторные и инструментальные методы диагностики, а также характер течения заболевания.
К характерным клиническим симптомам относятся отсутствие брюшных рефлексов, тазовые нарушения, побледнение височных половин диска зрительного нерва, пентада Марбурга и триада Шарко. Заболевание имеет несколько вариантов течения:
- Ремитирующее – обострения сменяются полным отсутствием жалоб и прогрессирования. Спокойные периоды могут длиться до десяти лет.
- Первично-прогрессирующее – постоянное ухудшение состояния с нарастанием симптоматики.
- Вторично-прогрессирующее – после мнимого улучшения наступает период прогрессивного ухудшения, приводящий к инвалидности.
- Доброкачественное – минимальное количество симптомов на протяжении многих лет, заболевание остается на одном уровне.
- Злокачественное – рассеянный склероз приводит к летальному исходу в течение года.
Неврологи выделяют несколько стадий развития болезни: дебют, обострение (экзацербация), ремиссия (затихание), хроническое прогрессирование, стабилизация и декомпенсация. Врач может заподозрить заболевание на основании жалоб и изменений в неврологическом статусе, но для уточнения диагноза необходимы дополнительные методы обследования.
Среди лабораторных методов в диагностике РС важны показатели цереброспинальной жидкости. Наиболее информативны индекс IgG, олигоклональные полосы IgG и содержание свободных легких цепей иммуноглобулинов. В дополнение к пункции проводят исследования вызванных потенциалов мозга.
Однако перечисленные методы не всегда позволяют точно установить распределение очагов демиелинизации в головном и спинном мозге. Это стало возможным благодаря магнитно-резонансной томографии (МРТ), информативность которой при сканировании головного мозга достигает 90-95%, хотя поражения спинного мозга выявляют реже.
С 2001 года для подтверждения диагноза РС используют диагностические критерии МакДональда, учитывающие результаты МРТ. Эти критерии позволяют оценить распространение патологического процесса по локализации и времени, что достаточно для достоверной диагностики. В 2010 году они были упрощены.
-
Распространение по месту подтверждается наличием более одного T2-очага (накопление контраста не обязательно) в двух из четырех отделов мозга:
- Перивентрикулярно (вблизи желудочков).
- Юкстакортикально (вблизи коры).
- Инфратенториально (в мозговых структурах под наметом мозжечка).
- Спинном мозге (очаги, если есть симптомы поражения ствола или спинного мозга, исключаются из подсчета).
-
Распространение во времени:
- Появление новых Т2-очагов, накапливающих парамагнитный контраст на повторных томограммах, независимо от времени их получения.
- Одновременное выявление накапливающих и не накапливающих парамагнитный контраст очагов на томограммах, независимо от времени их получения.
Согласно этим критериям, диагноз рассеянного склероза может быть установлен только на основании данных МРТ, если одновременно выявляются накапливающие и не накапливающие контраст очаги в пораженных областях мозга. Диагноз может быть установлен даже при отсутствии симптомов.
Проведение томографии для диагностики рассеянного склероза
С помощью МРТ при рассеянном склерозе выявляют распределение очагов демиелинизации и определяют их возраст. Исследование проводят в трех плоскостях с толщиной срезов 1-3 мм. Рекомендуется использовать аппараты с магнитным полем более 0,5 Тл, сочетая аксиальные (поперечные) и сагиттальные (боковые) срезы для МРТ головного мозга.
Выделяют несколько МРТ-проявлений рассеянного склероза в виде синдромов:
- Хроническая воспалительная демиелинизация.
- Острая воспалительная демиелинизация.
- Мультифокально-дегенеративная лейкоэнцефалопатия.
- Мультифокально-диффузная лейкоэнцефалопатия.
Для МРТ спинного мозга наиболее информативны корональные (фронтальные) и сагиттальные срезы на томографах с полем 1-2 Тл. Исследование проводят в горизонтальном положении, головой к магниту, без предварительной подготовки, соблюдая рекомендации радиологов.
Режимы сканирования
Обычно применяются Т1 и Т2 взвешенные последовательности, которые используют различия тканей по Т1 и Т2 для создания максимального контраста между ними. Это позволяет получать разнообразные изображения при МРТ диагностике рассеянного склероза.
| Взвешенные последовательности | Время эхо (ТЕ) | Время повторения (ТR) |
|---|---|---|
| Т1 | 15-30 мс | 300-500 мс |
| Т2 | 60-120 мс | 1600-2500 мс |
Обязательно используются методика турбо-спин-эхо, последовательность FLAIR (Т2 с подавлением сигнала от жидкости) и трехмерная ангиография – 3D TOF. При необходимости дополнительно проводят трехмерные градиентные последовательности с тонкими срезами и диффузионно-взвешенные (DWI).
Во время сканирования применяются пульсовые последовательности с различными интервалами — «инверсия восстановления» (IR) и «спиновое эхо» (SE). Патологические изменения при МРТ проявляются по-разному в зависимости от типа пульсовой последовательности:
- Очаги демиелинизации в режиме IR выглядят черными.
- Очаги демиелинизации в режиме SE выглядят белыми.
Нормальное белое вещество мозга визуализируется:
- На Т1 взвешенных изображениях — светлым.
- На Т2 взвешенных изображениях — темным.
Очаги демиелинизации, за счет увеличения содержания воды, имеют сигнал:
- Пониженной интенсивности на Т1-ВИ.
- Повышенной на Т2-взвешенных изображениях.
Перспективной является методика переноса намагниченности, основанная на обмене магнитными полями между несвязанными протонами воды и связанными протонами миелина. Это значительно повышает контрастность изображения и позволяет лучше выявлять нервные волокна, лишенные миелина.
Методика МРТ переноса намагниченности особенно показана в случаях, когда имеется более двух атак заболевания, но клинически выявляется лишь один очаг в центральной нервной системе. Визуализация нескольких очагов в белом веществе головного мозга помогает поставить точный диагноз.
Сомнения могут вызвать гигантские участки, похожие на опухоль, сопровождающиеся масс-эффектом (повреждающим эффектом на окружающие ткани). Магнитно-резонансную томографию используют для контроля эффективности лечения РС — очаги демиелинизации изменяются в размерах с разной скоростью.
Некоторые из них полностью исчезают, в то время как другие возникают на новом месте. При динамическом сканировании видны обострения процесса на доклиническом уровне. Эффективность исследования повышается при применении методики контрастирования.
Применение контраста
Для усиления структур мозга с поврежденным гематоэнцефалическим барьером используют контрастирование. Применяются водорастворимые парамагнитные вещества на основе гадолиния, которые проявляют эффект с первой до пятнадцатой минуты после внутривенного введения.
Способность накапливать контраст связана с активностью воспалительного процесса в нервном волокне. Контраст проникает в зону воспаления и отека, усиливая сигнал на Т1-ВИ в виде кольца вокруг новых или растущих участков склероза.
Чем сильнее поражение нервного волокна, тем ярче изображение. Этот процесс наблюдается в старых очагах и патологических участках, локализующихся в коре и подкорковом сером веществе, где они обычно не видны на стандартных Т2-изображениях.
Применение Магневиста (парамагнитное контрастное вещество на основе гадолиния) увеличивает количество выявляемых бляшек, что позволяет оценить тяжесть заболевания и назначить адекватную терапию. Рассеянный склероз на МРТ выявляют в десять раз чаще, чем по клиническим проявлениям.
Как выглядят очаги рассеянного склероза на снимках?
В белом веществе спинного мозга и глубинных отделах головного мозга обнаруживаются бляшки рассеянного склероза (РС) различного размера и количества. Они обычно располагаются по краям мозолистого тела, в ножках, стволе и мозжечке.
При проведении МРТ в режиме Т2-взвешенных изображений в структурах головного мозга выявляются очаги повышенной интенсивности овальной формы размером от 2 до 20 мм. Эти очаги располагаются вдоль тел и рогов желудочков, в мозолистом теле, реже — в белом веществе полушарий, стволе и мозжечке. Свежие очаги хорошо видны при контрастировании.
Типичные МР-признаки склеротических бляшек в спинном мозге располагаются на уровне первого-второго сегментов, имеют диаметр не менее 3 мм и чаще находятся в задних и боковых столбах, без отечности спинного мозга.
Противопоказания для томографии
Магнитно-резонансная томография (МРТ) — безопасный метод диагностики, но имеет свои ограничения. Она противопоказана людям с искусственными кардиостимуляторами, эндопротезами из ферросплавов, металлическими клипсами на сосудах головного мозга, металлическими осколками и пулями, а также дозаторами лекарств.
Беременным женщинам в первые шесть месяцев беременности и пациентам с тяжелыми сердечно-сосудистыми заболеваниями или клаустрофобией МРТ может быть проведена, если ожидаемая польза превышает риск.
МРТ является единственным методом, позволяющим визуализировать очаги поражения при рассеянном склерозе до появления клинических симптомов. Исследование помогает определить размеры, локализацию и возраст патологических участков. В сомнительных случаях оно может подтвердить диагноз, отслеживать динамику заболевания и оценивать эффективность лечения.
Источник: diagme.ru
Очаги демиелинизации на МРТ: что это может быть
-
Перенесенная и завершившаяся демиелинизация — это нейроинфекция, аномальная реакция на прививку или другой воспалительный процесс. В таких случаях очаги демиелинизации могут сохраняться на протяжении жизни, не представляя опасности, и обычно не требуют лечения.
-
Текущий демиелинизирующий воспалительный процесс может находиться в активной фазе или в стадии ремиссии. Он может быть вызван чрезмерной агрессией иммунной системы, когда белки миелина ошибочно воспринимаются как чуждые, нейроинфекцией или их сочетанием. В этом случае мы предложим лечение, желательно безотлагательное, так как речь идет о потере рабочей ткани головного и/или спинного мозга.
Подробнее о срочном лечении атаки рассеянного склероза.
Активны очаги демиелинизации или нет? МРТ головного мозга с контрастом, олигоклональный IgG в ликворе и крови
- Демиелинизирующее заболевание отсутствует – очаги демиелинизации не накапливают контраст при МРТ, уровень олигоклонального IgG в норме. Лечение, скорее всего, не потребуется.
- Демиелинизирующее заболевание присутствует, но в данный момент оно неактивно (ремиссия) – при МРТ в очагах демиелинизации контраст не накапливается, уровень олигоклонального IgG в ликворе повышен. Потребуется плановое лечение.
- Демиелинизирующее заболевание активно (обострение или дебют) – очаги демиелинизации накапливают контраст при МРТ, уровень олигоклонального IgG в ликворе повышен. В этом случае мы предложим срочное лечение для остановки разрушения ткани мозга.
Как будет построено обследование при обнаружении очагов демиелинизации в головном или спинного мозге
- Детальный неврологический осмотр. Для рассеянного склероза и других демиелинизирующих заболеваний характерны специфические симптомы, такие как нарушения рефлексов, чувствительности, координации, гнозиса и праксиса. Неврологический осмотр помогает сузить круг поисков, сократить время обследования и снизить затраты на диагностику.
- Лабораторное обследование. Включает анализы на нейроинфекции, аутоиммунные заболевания и иммунологические исследования. Обычно это несколько тестов из списка на этой странице.
- Исследование вызванных потенциалов является стандартным методом при демиелинизирующих заболеваниях, в том числе для подтверждения диагноза рассеянного склероза.
-
Электронейромиография (ЭНМГ) представляет собой набор методов для исследования проведения нервного возбуждения по проводящим путям нервной системы (головной мозг – спинной мозг – периферические нервы – мышцы). ЭНМГ часто помогает окончательно уточнить диагноз при выявлении очагов демиелинизации в головном или спинном мозге.
-
При инфекционном, ревматическом и травматическом поражении нервной системы может происходить разрушение миелина, что требует его утилизации. В таких случаях уровень антител к белкам миелина может повышаться естественным образом, что затрудняет дифференциацию диагноза.
- Иммунная агрессия может быть направлена не только против основного белка миелина, но и против других его белков, молекулярное строение которых различно. В этом случае уровень антител к основному белку миелина может оставаться низким, несмотря на наличие демиелинизации.