АГРАНУЛОЦИТОЗ (agranulocytosis; греческая приставка a-, латинское granulum — зернышко, греческое kytos — клетка; прежние названия — алейкия, анейтрофилез, гранулофтиз) — синдром, характеризующийся резким снижением количества нейтрофильных гранулоцитов в периферической крови или их отсутствием. АГРАНУЛОЦИТОЗ не имеет четких границ с гранулоцитопенией, которая является клинически бессимптомным состоянием. Условно АГРАНУЛОЦИТОЗом считается содержание менее 750 гранулоцитов в 1 мкл крови [Эндрюс (Andrews), 1969] или общее число лейкоцитов менее 1000 в 1 мкл.
Впервые АГРАНУЛОЦИТОЗ был описан в 1922 году Шультцем (W. Schultz). В то же время Фридеманн (Friedemann) описал агранулоцитарную ангину. С широким применением цитотоксической терапии (лекарственной и лучевой) и новых препаратов частота АГРАНУЛОЦИТОЗА значительно возросла.
Этиология и патогенез
АГРАНУЛОЦИТОЗ может быть миелотоксическим и иммунным.
Миелотоксические АГРАНУЛОЦИТОЗЫ возникают из-за подавления роста гранулоцитов в костном мозге, включая стволовые клетки. Это приводит к снижению не только гранулоцитов, но и тромбоцитов, ретикулоцитов и лимфоцитов. Миелотоксический АГРАНУЛОЦИТОЗ может развиться под воздействием ионизирующей радиации, химических соединений с цитостатическими свойствами (например, противоопухолевых препаратов, бензола), а также продуктов жизнедеятельности грибка Fusarium, который размножается в перезимовавшем зерне (см. Алейкия алиментарно-токсическая).
Иммунный АГРАНУЛОЦИТОЗ возникает из-за ускоренной гибели гранулоцитов под действием антилейкоцитарных антител, при этом стволовые клетки остаются неповрежденными. Антилейкоцитарные антитела образуются под воздействием медикаментов, которые могут выступать в роли гаптенов (см. Гаптены). При повторном введении такого препарата происходит агглютинация лейкоцитов.
Развитие иммунного агранулоцитоза не зависит от дозы препарата; ключевую роль играет индивидуальная чувствительность организма. В отличие от этого, при миелотоксическом АГРАНУЛОЦИТОЗЕ решающим фактором является степень повреждающего воздействия. Среди лекарств, вызывающих иммунный АГРАНУЛОЦИТОЗ, наибольшее значение имеет амидопирин. Также его могут вызвать бутадион, фенацетин, атофан, анальгин, диакарб, барбамил, сульфаниламиды, ПАСК, тубазид, этоксид, стрептомицин, пипольфен и другие препараты. Длительный прием препарата-гаптена может привести к разрушению не только зрелых гранулоцитов, но и миелоцитов и промиелоцитов. Аутоиммунный АГРАНУЛОЦИТОЗ, чаще лейкопения, наблюдается при коллагенозах (особенно при системной красной волчанке и ревматоидном полиартрите), а также при некоторых инфекциях.
АГРАНУЛОЦИТОЗЫ также имеют особое значение при системных поражениях кроветворного аппарата, таких как лейкозы, гипопластическая анемия, а также при метастазах раковых опухолей и сарком в костный мозг.
Патологическая анатомия
Клиническая картина
Миелотоксический агранулоцитоз начинается постепенно, без субъективных признаков. Иммунный агранулоцитоз может проявляться по-разному в зависимости от причины. Агранулоцитоз на фоне коллагеноза развивается медленно и имеет упорное течение. Начало медикаментозного иммунного агранулоцитоза чаще всего острое.
Первыми симптомами любого агранулоцитоза являются лихорадка, стоматит и ангина. При миелотоксическом синдроме наблюдается умеренно выраженный геморрагический синдром (синяки, кровоточивость десен, носовые кровотечения), хотя выраженный геморрагический синдром встречается редко. Поражение слизистых оболочек (некрозы и молочница) полости рта и желудочно-кишечного тракта — наиболее постоянный признак агранулоцитоза. При миелотоксическом агранулоцитозе это связано с исчезновением гранулоцитов, что позволяет микробной инвазии, и с подавлением митозов эпителиальных клеток слизистой оболочки цитостатическими факторами, нарушающими ее целостность.
В периферической крови уменьшается количество всех форм лейкоцитов (иногда до сотен клеток в 1 мкл), а также тромбоцитов и ретикулоцитов. Число плазматических клеток обычно увеличивается. Может развиваться анемия. Иногда гранулоциты полностью отсутствуют. Лейкопения при иммунном агранулоцитозе умеренная — 1000—2000 клеток в 1 мкл, но количество гранулоцитов часто снижается до нуля; тромбоцитопения отсутствует. В сыворотке обнаруживаются антилейкоцитарные антитела.
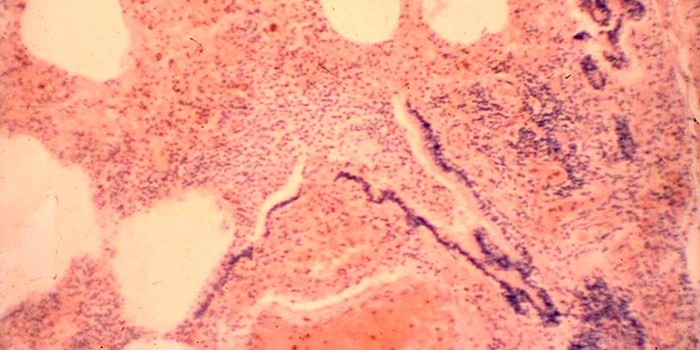
На высоте миелотоксического агранулоцитоза в костном мозге почти полностью исчезают гранулоцитарные элементы, эритронормобласты и мегакариоциты; лимфоидные, ретикулярные и плазматические клетки сохраняются. За 2—3 дня до выхода из состояния агранулоцитоза в костном мозге появляются в большом количестве промиелоциты и единичные нормобласты. В периферической крови первым признаком активации кроветворения является обнаружение молодых элементов — миелоцитов и метамиелоцитов, иногда плазматических клеток. Часто за 2—3 дня до появления гранулоцитов увеличивается число тромбоцитов и ретикулоцитов.
В костном мозге при иммунном агранулоцитозе отмечается уменьшение клеточных элементов исключительно за счет гранулоцитарного ростка. Выход из иммунного агранулоцитоза характеризуется появлением в периферической крови молодых клеток — миелоцитов, метамиелоцитов и иногда промиелоцитов.
Продолжительность агранулоцитоза варьируется и зависит от степени поражения костного мозга и индивидуальных особенностей организма пациента.
Осложнения
Наиболее частыми осложнениями являются сепсис (чаще стафилококковый), прободение кишечника (в основном подвздошной кишки, так как она более чувствительна к цитостатическому воздействию), медиастинит, пневмонии и нома. Реже встречаются тяжелый отек слизистой оболочки кишки, приводящий к непроходимости и перитониту. Серьезным осложнением является острый эпителиальный гепатит, который часто развивается после ликвидации агранулоцитоза. Отсутствие гранулоцитов изменяет течение инфекционных осложнений: отсутствуют гнойники, преобладают некрозы. Пневмонии протекают с незначительными физикальными данными: притупление звука едва заметно, хрипов и выраженного бронхиального дыхания может не быть, слышна лишь крепитация в области поражения. Рентгенологические изменения также минимальны.
Диагноз
Диагноз ставится на основе анамнестических данных, клинической картины, анализа периферической крови и пункции костного мозга. Иммунный агранулоцитоз может быть подтвержден серологическими исследованиями, которые выявляют антилейкоцитарные антитела. Необходимо дифференцировать агранулоцитоз от острого лейкоза в алейкемической стадии и гипопластической анемии. В случае острого лейкоза ключевым является анализ пункта костного мозга, а при гипопластической анемии важна внезапность развития агранулоцитоза при его иммунной природе или информация о длительном приеме миелотоксических препаратов, иногда прерванном за несколько недель до появления агранулоцитоза. Наблюдение за пациентом помогает установить окончательный диагноз относительно состояния костного мозга.
Прогноз
Прогноз при миелотоксическом агранулоцитозе в большинстве случаев благоприятный, если соблюдаются асептика и проводится своевременная мощная антибиотикотерапия. Прогноз ухудшается при некротической энтеропатии и тяжелых септических осложнениях. При медикаментозном агранулоцитозе, если вовремя отменить препарат-гаптен и провести терапию стероидными гормонами, а также соблюдать все правила ведения таких пациентов, прогноз также в большинстве случаев благоприятный.
Лечение
Лечение агранулоцитоза любого происхождения требует немедленного устранения его причины: цитостатического препарата, ионизирующего излучения, медикамента-гаптена, вызвавшего иммунный конфликт и т. д. Терапия агранулоцитоза, осложняющего ревматоидный артрит или системную красную волчанку, должна быть направлена на основное заболевание.
В лечении иммунного агранулоцитоза ключевую роль играет преднизолон в дозе 1—1,5 мг на 1 кг веса или его аналоги в адекватных дозах. При отсутствии эффекта дозу можно увеличить в 2—3 раза. При тяжелом поражении слизистых оболочек препарат вводят парентерально. Курс лечения составляет 7—10 дней или до ликвидации агранулоцитоза. Заместительная терапия переливаниями лейкоцитной массы показана только при инфекционных осложнениях.
Профилактика миелотоксического агранулоцитоза включает тщательный гематологический контроль во время терапии цитостатическими препаратами. При снижении количества лейкоцитов до 1000—1500 в 1 мкл или быстром их снижении необходимо прекратить цитостатическую терапию или сделать перерыв. В случаях лейкопенических вариантов острого лейкоза терапию проводят малыми или средними дозами цитостатиков, ориентируясь на динамику лейкоцитов и уровень тромбоцитов. Упорное снижение тромбоцитов указывает на необходимость перерыва в лечении. Профилактика иммунного агранулоцитоза заключается в исключении повторного приема препаратов, ранее вызвавших агранулоцитоз у данного пациента.
Агранулоцитоз у детей
В развитии агранулоцитоза у детей действуют те же механизмы, что и у взрослых. Клиническая картина миелотоксического и иммунного агранулоцитоза у детей схожа с таковой у взрослых.
У детей раннего возраста редко встречаются специфические нейтропении, которые по клиническим проявлениям и осложнениям напоминают агранулоцитоз. Существуют два основных типа нейтропений: постоянная и периодическая.
Постоянная нейтропения, описанная Костманном, проявляется в раннем детском возрасте повторяющимися гнойными заболеваниями, такими как абсцессы на коже, пневмония и отиты. При прорезывании зубов развивается амфодонтоз, что приводит к их раннему выпадению. В крови наблюдается нейтропения при нормальном или немного сниженном количестве лейкоцитов, показатели красной крови и тромбоцитов остаются без изменений. Эта форма заболевания наследуется по рецессивному типу, хотя известны редкие случаи более легкого течения с доминантным наследованием [Хитциг, 1959]. В костном мозге фиксируется остановка созревания нейтрофилов на стадии промиелоцитов, а также повышенный процент моноцитов и эозинофилов.
Периодическая нейтропения характеризуется регулярными подъемами температуры, вспышками гнойных процессов и исчезновением зрелых нейтрофилов из крови и костного мозга. Нейтропенический период длится несколько дней, после чего восстанавливается нормальная картина крови. В этот период картина крови и костного мозга аналогична таковой при постоянной форме. В большинстве случаев заболевание наследуется по рецессивному типу [Пейдж с соавт., Видебек], реже — по доминантному.
Кроме наследственных форм, описана преходящая врожденная нейтропения [Стефанини] у грудных детей, матери которых страдают гранулоцитопенией.
Лечение агранулоцитоза у детей проводится по тем же принципам, что и у взрослых. В терапии наследственных нейтропений важную роль играют антибиотики, которые назначают при периодической форме за 2—3 дня до ожидаемого криза и на весь период нейтропении. При постоянной нейтропении антибиотики применяются в связи с гнойными осложнениями. Основное внимание уделяется противостафилококковым препаратам и антибиотикам широкого спектра действия, таким как оксациллин, метициллин и цепорин. Введение массивной антибиотикотерапии значительно снизило летальность в первые годы жизни — наиболее опасный период болезни; в дальнейшем заболевание протекает легче, и пациенты доживают до зрелого возраста. Кроме общей терапии, проводится систематическая санация полости рта и уход за деснами.
Библиография:
— Александер Г. Л. Осложнения при лекарственной терапии, пер. с англ., М., 1958.
— Аллергии и аллергические заболевания, под ред. Э. Райка, пер. с венгер., т. 1—2, Будапешт, 1966.
— Движков П. П. Агранулоцитоз, Клии. мед., т. 6, Xj 14, с. 1000, 1928.
— Доссе Ж. Иммуногематология, пер. с франц., М., 1959.
— Истаманов Т. С. и Алмазов В. А. Лейкопении и агранулоцитозы, Л., 1961.
— Лавкович В. и Кржеминьска-Лавкович И. Гематология детского возраста, пер. с польск., Варшава, 1964.
— Мешлин С. Агранулоцитоз, обусловленный повышенной чувствительностью к лекарственным препаратам, в кн.: Аллергия к лекарственным веществам, под ред. М. Л. Розенхейма и Р. Моултона, пер. с англ., М., 1962.
— Тур А. Ф. Гематология детского возраста, Л., 1963.
— Воск Н. Е. Therapie der Agranulozytose, Dtsch. med. Wschr., 1965.
— Handling of radiation accidents, Vienna, 1969.
— Ingold J. A. Radiation hepatitis, Am. J. Roentgenol., 1965.
— Mathd G. Prevention et traitement des aplasies, Concours méd., 1969.
— Perlmutter R. A. Hepatitis and aplastic anemia, Calif. Med., 1969.
— Whitby L. E. H. и др. Disorders of the blood, 1957.
— Wick A. Zur Prognose und Therapie der Agranulozytose, Schweiz. med. Wschr., 1963.
А. И. Воробьев; Н. М. Неменова (пат. ан.), А. Ф. Тур (пед.).
Источник: xn--90aw5c.xn--c1avg
Агранулоцитоз у детей — симптомы и причины заболевания, диагностика
Лейкоциты — белые клетки крови, защищающие организм от патогенных микроорганизмов. Снижение их количества ниже нормы приводит к агранулоцитозу.
Причины развития заболевания у детей
Агранулоцитоз может быть врожденным или приобретенным. Причины его развития делятся на эндогенные (внутренние) и экзогенные (внешние). К эндогенным факторам относятся:
- наследственная предрасположенность;
- патологии иммунной системы (гломерулонефрит, тиреоидит, болезнь Бехтерева, системная красная волчанка, коллагенозы);
- лейкозы;
- апластическая анемия (нарушение работы всех звеньев системы кроветворения);
- метастазы в костном мозге;
- крайнее истощение организма (кахексия).
Экзогенные факторы, вызывающие агранулоцитоз у детей:
- вирусные инфекции (герпес, гепатит, цитомегаловирус);
- туберкулез;
- сепсис;
- прием цитостатиков и антибиотиков (пенициллины, цефалоспорины и другие β-лактамы);
- облучение;
- воздействие инсектицидов, бензола, мышьяка, ртути и других токсических химикатов;
- агрессивные вещества в лаках, красках, косметике и бытовой химии;
- низкокачественные спиртные напитки.
Врожденный агранулоцитоз
Задержка созревания нейтрофилов (подвид лейкоцитов, образующихся в костном мозге), низкое содержание или полное отсутствие лейкоцитов, а также тяжелый иммунодефицит — основные характеристики врожденного агранулоцитоза. Эта форма заболевания встречается редко. К наследственным патологиям относятся:
- болезнь Костманна;
- циклическая нейтропения;
- семейная нейтропения;
- врожденная алейкия;
- хроническая гранулематозная болезнь;
- синдром ленивых лейкоцитов и другие.
Приобретенный
В медицине для приобретенного агранулоцитоза существует отдельная классификация, основанная на причинах его возникновения:
- иммунный;
- генуинный (или идиопатический);
- миелотоксический.
Иммунный агранулоцитоз характеризуется гибелью зрелых гранулоцитов и имеет две разновидности. Аутоиммунный агранулоцитоз возникает из-за заболеваний, при которых вырабатываются антитела, разрушающие лейкоциты. Гаптеновый агранулоцитоз развивается после приема антибиотиков, обезболивающих и препаратов для лечения туберкулеза.
Причины генуинного агранулоцитоза не установлены. Миелотоксический агранулоцитоз связан с угнетением выработки лейкоцитов в костном мозге, что приводит к снижению их количества в крови. Процесс кроветворения нарушают цитостатики и ионизирующее излучение.
Особенности симптоматики агранулоцитоза у ребенка
Заболевание может проявляться в острой или хронической (рецидивирующей) форме. Тяжесть патологии (легкая, средняя, тяжелая) зависит от количества лейкоцитов. Первые признаки агранулоцитоза у ребенка включают резкую слабость, повышение температуры до 39-40°С, бледность и повышенное потоотделение. В зависимости от типа патологии могут наблюдаться следующие специфические симптомы:
- Лихорадка, фурункулы, флегмоны, медленное заживление пупочной ранки у новорожденных, поражение слизистых рта и десен, рецидивирующие воспаления внутренних органов, задержка психического и физического развития.
- Поражения кожи, наружного уха, слизистых оболочек ротовой полости, рецидивирующие перитониты, сепсис.
- Гингивиты, стоматиты, фурункулез, отиты, поражения легких.
- Высокая температура, неестественная бледность кожи, потливость ладоней, боли в суставах, стоматиты, фарингиты, тонзиллиты, гингивиты, слюнотечение, увеличение лимфатических узлов, дисфагия (нарушение глотания), увеличение печени.
- Кровотечения из носа, синяки на коже, геморрагическая сыпь, примеси крови в моче и кале, схваткообразные боли в животе, рвота, диарея, вздутие живота, внутренние кровотечения, некротические поражения тканей внутренних органов, абсцессы, гангрена.
Для диагностики используются:
- Общий клинический анализ крови.
- Биопсия спинного мозга.
- Общий анализ мочи.
- Исследование крови на стерильность во время повышения температуры.
- Рентген легких.
- Консультации ЛОРа, стоматолога и других узких специалистов.
Общий анализ крови является ключевым. При норме 4-9х10^9/л количество лейкоцитов составляет 1-2х10^9/л. Гранулоциты (лейкоциты с крупным сегментированным ядром и гранулами в цитоплазме) могут отсутствовать или их количество не превышает 0,75х10^9/л (норма 47-80% от общего числа лейкоцитов).
Пункция костного мозга проводится для определения содержания форменных элементов. При агранулоцитозе снижается количество миелокариоцитов (ядросодержащие клетки) и увеличивается количество мегакариоцитов (гигантские клетки, из которых образуются тромбоциты). Процесс образования нейтрофилов нарушается. Остальные диагностические методы применяются дополнительно.
Лечение агранулоцитоза
Терапевтические мероприятия разрабатываются на основе данных о происхождении заболевания, его выраженности, наличии осложнений, общем состоянии пациента и индивидуальных особенностях (пол, возраст, хронические патологии). Комплексное лечение включает:
- Госпитализация пациента в гематологическое отделение.
- Помещение больного в бокс с постоянным обеззараживанием воздуха для предотвращения бактериальной или вирусной инфекции.
- При язвенно-некротической энтеропатии назначается парентальное питание (введение питательных веществ капельно в кровь).
- После санации ротовую полость обрабатывают антисептическим раствором.
- Устранение первопричин недуга – лучевая терапия, прием цитостатиков и других препаратов, вызвавших разрушение белых клеток крови.
- Больным с гнойной инфекцией и осложнениями назначаются антибиотики широкого спектра действия и противогрибковые средства.
- При тяжелой иммунной недостаточности проводится переливание лейкоцитарного концентрата и пересадка костного мозга.
- Для купирования воспалительных процессов вводятся глюкокортикоидные препараты в высоких дозах.
- Стимуляция лейкопоэза (формирование лейкоцитов).
- Капельное введение растворов для дезинтоксикации организма.
- Коррекция анемии с помощью препаратов железа.
- Переливание тромбоцитарной массы для купирования геморрагического синдрома.
- Местное лечение язвочек на коже.
Прогноз
Причина заболевания влияет на прогноз выздоровления. Гаптеновый агранулоцитоз — самая опасная форма, так как приводит к некрозу тканей. Аутоиммунный и миелотоксический типы поддаются лечению при использовании заместительной терапии. Неблагоприятный исход возможен при осложнениях, таких как кровотечения, геморрагическая пневмония, сепсис и прободение стенок кишечника.
Видео
Ваш текст не содержит ошибок. Если у вас есть другой текст для редактирования, пожалуйста, предоставьте его.
Механизм развития агранулоцитоза
Нейтрофилы — это защитные клетки крови, которые образуются в костном мозге и постоянно высвобождаются в большом количестве. Они составляют около 70 % всех лейкоцитов. При недостаточной выработке нейтрофилов развивается нейтропения, а агранулоцитоз является запущенной формой этого состояния. Врожденный дефицит нейтрофилов и общего числа лейкоцитов может быть вызван патологическим геном.
Снижение выработки белых кровяных телец может происходить под воздействием экзогенных факторов или из-за продукции антител к нейтрофилам, что приводит к агранулоцитозу. Изменения в анализах крови проявляются практически сразу, так как период жизни нейтрофилов составляет всего 2-3 суток.
Классификация патологических состояний
Агранулоцитоз классифицируется в зависимости от причин и патогенетических механизмов. Выделяют врожденную и приобретенную недостаточность нейтрофилов.
Врожденный агранулоцитоз возникает при следующих генетических патологиях:
- Гранулематозная болезнь.
- Семейная нейтропения.
- Синдром Швахмана-Дайемонда.
- Болезнь Костманна.
- Синдром Шедьяка-Штайнбринка-Хигаси.
- Врожденная алейкия.
Приобретенная недостаточность белых клеток крови делится на аутоиммунный, миелотоксический и гаптеновый агранулоцитоз, каждая из форм имеет свой механизм развития. По течению выделяют острые и хронические агранулоцитозы. Также классификация основывается на степени тяжести синдрома.
Описание иммунного агранулоцитоза
Иммунный агранулоцитоз возникает из-за патологического воздействия антител на клетки крови и может быть вызван как эндогенными, так и экзогенными механизмами. В первом случае заболевание связано с аутоиммунной агрессией, что приводит к системным патологиям соединительной ткани. Клетки иммунной системы остаются неизменными, но «перепрограммируются», начиная атаковать собственные ткани организма. Гранулоциты быстро созревают и разрушаются самостоятельно, при этом экзогенные факторы не играют роли. Синдром иммунного агранулоцитоза наблюдается при таких заболеваниях, как системная красная волчанка и ревматоидный артрит, при этом дефицит нейтрофилов сочетается с недостаточностью других клеток крови.
Другой формой заболевания, связанной с иммунными процессами, является гаптеновый агранулоцитоз. В этом случае антитела к нейтрофилам вырабатываются не самостоятельно, а после приема определенных медикаментов – гаптенов. Повторный прием этих веществ вызывает иммунную реакцию, приводящую к разрушению гранулоцитов. Гаптенами могут быть некоторые антибактериальные препараты, сахароснижающие и противовоспалительные средства, а также барбитураты.
Описание миелотоксического агранулоцитоза
Миелотоксический агранулоцитоз возникает из-за экзогенных факторов и всегда сопровождается эритро- и тромбоцитопенией. Чаще всего он связан с химиотерапией и ионизирующим излучением, которые угнетают гемопоэз на начальных этапах. К цитостатическим препаратам, вызывающим такую реакцию, относятся циклофосфан, фторурацил и меркаптопурин. Угнетение клеток-предшественниц гемопоэза приводит к снижению числа гранулоцитов в костном мозге из-за нарушения созревания кровяных клеток.
Кроме экзогенных факторов, дефицит клеток гемопоэза может развиваться при некоторых формах анемии и лейкозах, что часто приводит к агранулоцитозу у детей. Гематологические изменения могут иметь наследственный характер, как в случае гемолитической и апластической анемии, а также синдрома Фанкони. Острые и хронические миелобластные лейкозы встречаются как у детей, так и у взрослых.
Агранулоцитоз: симптомы заболевания
Недостаточность гранулоцитов проявляется тяжелыми клиническими симптомами, которые зависят от основного заболевания, вызвавшего дефицит нейтрофилов. Каковы проявления агранулоцитоза? Симптомы включают:
- Выраженную общую слабость.
- Высокую лихорадку.
- Лимфаденопатию.
- Гепатоспленомегалию.
- Некротические изменения слизистых оболочек.
- Геморрагический синдром.
Гаптеновый агранулоцитоз отличается острым течением. У пациентов быстро ухудшается состояние, развивается лихорадка и появляются язвы в полости рта. Повреждение десен, миндалин, язычка и мягкого нёба прогрессирует, что приводит к некротизации тканей. Это сопровождается болевым синдромом, затруднением глотания и повышенным слюноотделением.
При миелотоксическом агранулоцитозе часто возникают кровотечения, связанные как с изъязвлением слизистых оболочек, так и с недостаточностью тромбоцитов. Наблюдаются носовые, десневые, маточные и желудочно-кишечные кровотечения. На коже появляются гематомы. Из-за язвенно-некротических процессов в кишечнике возникают диарея и боли в животе. В результате аспирации крови может развиться геморрагическая пневмония.
Изменения в анализах при агранулоцитозе
Агранулоцитоз часто развивается у пациентов с онкологическими, системными и тяжелыми инфекционными заболеваниями. Заподозрить этот синдром можно по таким признакам, как высокая температура, слабость и язвы в полости рта. Врожденный агранулоцитоз сложнее диагностировать. Анализ крови следует проводить при выраженной бледности кожи у ребенка и геморрагических проявлениях. В результате исследования выявляется снижение лейкоцитов (менее 1*10^9/л), часто в сочетании с анемией и тромбоцитопенией.
Для выяснения причин гематологического синдрома проводят иммунограмму и пункцию костного мозга. Для диагностики осложнений, вызванных дефицитом гранулоцитов, выполняются инструментальные исследования, такие как рентгенография органов грудной клетки и колоноскопия. Также необходимы консультации специалистов: отоларинголога, онколога, стоматолога, ревматолога и гастроэнтеролога.
Методы лечения патологии
Госпитализация пациента необходима при агранулоцитозе. Лечение включает обработку язвенно-некротических поверхностей антисептиками и мазевыми препаратами. Чтобы избежать вторичного инфицирования, пациента помещают в палату-изолятор. При повреждении слизистой оболочки кишечника питание осуществляется парентерально.
Медикаменты для лечения агранулоцитоза
Для предотвращения инфекционных процессов, таких как пневмония и сепсис, назначают антибиотики и противогрибковые препараты. Внутривенно вводят препараты крови, включая лейкоцитарную массу. При иммунных агранулоцитозах применяют гормональные средства, такие как «Гидрокортизон» и «Преднизолон». Если синдром обусловлен угнетением гемопоэза, используют стимулирующие препараты, например, «Граноцит», «Лейкоген» и «Вирудан». Лечение проводится в отделении гематологии.
Профилактика агранулоцитоза у детей и взрослых
Профилактика врожденного агранулоцитоза включает раннее выявление заболевания. Для этого детям ежегодно проводят клинический анализ крови. К мерам профилактики относится наблюдение за пациентами, принимающими цитостатики и противотуберкулезные сахароснижающие средства. Если у пациента ранее была гематологическая реакция на определенные препараты, их повторное назначение недопустимо.
Прогноз для жизни при агранулоцитозе
Прогноз зависит от причины синдрома. Наиболее опасной формой является гаптеновый агранулоцитоз, при котором быстро развивается некроз тканей. Аутоиммунное и миелотоксическое поражение можно лечить с помощью заместительной терапии. Неблагоприятный прогноз наблюдается при осложнениях основной патологии, таких как массивные кровотечения, прободение стенки кишечника, геморрагическая пневмония и сепсис.