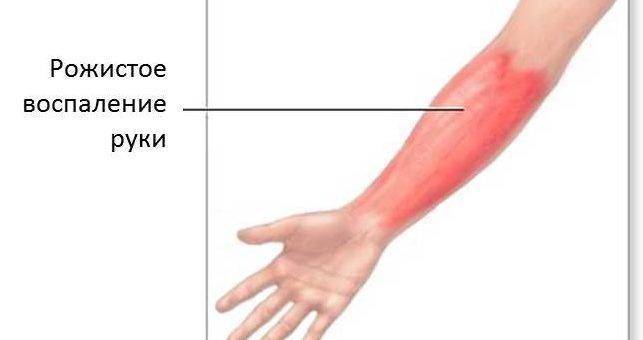
Рожистое воспаление — инфекционное заболевание с выраженной симптоматикой, вызывающее дискомфорт и болевые ощущения. Обычно оно локализуется на коже рук. При первых признаках болезни следует обратиться к специалисту для обследования и точного диагноза. Рожистое воспаление поддается лечению, но отказ от терапии может привести к осложнениям.
Это заболевание чаще всего встречается у пожилых людей, особенно у женщин. У мужчин в возрасте 20–30 лет оно также может проявляться, что связано с их профессиональной деятельностью. В редких случаях рожистое воспаление диагностируется на лице, теле, в области промежности и на половых органах.
Совет. Своевременная диагностика поможет избежать необратимых последствий и осложнений, поэтому не игнорируйте симптомы.
Существует множество провоцирующих факторов, но наиболее распространенные:
- Рожистое воспаление может передаваться при контакте с зараженным человеком или воздушно-капельным путем.
- Возбудитель — гемолитический стрептококк группы А, проникающий в организм через раны и повреждения кожи.
- Заболевание прогрессирует при ослабленной иммунной системе, что может быть связано с сахарным диабетом, стрессами, резкими перепадами температуры и неправильным питанием.
- Инфицирование может произойти через кариозные зубы, отит или тонзиллит.
- Хронические заболевания также снижают иммунитет, что делает пациентов более уязвимыми.
- Рожистое воспаление может возникнуть после операции по удалению молочной железы.
Рекомендация. Пациентам из группы риска следует регулярно наблюдаться у специалиста и проходить обследования каждые полгода.
Симптоматика рожистого воспаления руки зависит от вида и стадии заболевания, а также от места поражения. Признаки помогают установить диагноз и назначить лечение.
Первые симптомы, которые должны насторожить:
- озноб;
- общая слабость и быстрая утомляемость;
- головная боль;
- мышечные боли;
- тошнота и рвота;
- тахикардия;
- повышенная температура.
В тяжелых случаях могут наблюдаться судороги, бред и раздражение оболочек головного мозга.
Совет. Самостоятельная диагностика может быть неэффективной, так как симптомы можно спутать с другими заболеваниями. Обратитесь к врачу.
Через сутки после заражения к общим симптомам добавляются местные проявления:
- болевые ощущения;
- покраснение кожи;
- отечность и жжение в пораженной области;
- чувство напряжения.
Рожистое воспаление руки часто является осложнением лимфостаза. Бактерии проникают через пораженные участки. При лимфедеме они могут долго существовать в лимфососудах кожи, но при ослаблении иммунитета заболевание начинает прогрессировать. Рожа — один из первых признаков этой патологии с острым началом и выраженной симптоматикой.
Важно! Лечение в таких случаях проводится только в стационаре, после тщательного обследования для определения степени заболевания.
Лечение рожистого воспаления проводится комплексно в стационаре, а после улучшения состояния — амбулаторно под наблюдением врача. Местного лечения недостаточно, поэтому рекомендуется принимать антибиотики, противоаллергенные препараты, укреплять иммунитет и использовать народные средства для уменьшения симптомов и воспаления.
-
Укрепление иммунитета. Для предотвращения рецидивов необходимо:
- выявить и устранить провоцирующий фактор;
- восстановить микрофлору с помощью сбалансированного питания;
- включить в рацион белковую пищу и полезные жиры;
- употреблять достаточное количество фруктов, овощей и ягод;
- повысить уровень гемоглобина;
- использовать натуральные препараты для стимуляции иммунной системы;
- избегать кофеина, алкоголя и курения.
-
Лечение антибиотиками. Поскольку рожистое воспаление — инфекционное заболевание, необходимо использовать антибиотики для борьбы с патогенными микроорганизмами. Рекомендуется также принимать антибактериальные и антигистаминные препараты.
| Антибиотики | |
| Группа антибиотиков | Название препаратов |
| Пенициллины | «Бензилпенициллин», «Феноксиметилпенициллин», «Бициллин-5» |
| Тетрациклины | «Доксициклин» |
| Левомицетины | «Левомицетин» |
| Макролиды | «Эритромицин» |
| Дополнительные препараты | |
| Группы препаратов | Название препаратов |
| Десенсибилизирующие | «Тавегил», «Супрастин», «Диазолин» |
| Сульфаниламиды | «Бисептол», «Стрептоцид» |
| Нитрофураны | «Фуразолидон», «Фурадонин» |
| Глюкокортикоиды | «Преднизолон» |
| Биостимуляторы | «Метилурацил», «Пентоксил» |
| Поливитамины | «Аскорутин», аскорбиновая кислота, «Пангексавит» |
| Препараты тимуса | «Тималин», «Тактивин» |
| Протеолитические ферменты | «Лидаза», «Трипсин» |
Примечание. Во время лечения не следует использовать синтомициновую или ихтиоловую мазь, а также линимент Вишневского, так как они могут усилить воспаление и привести к абсцессу.
- Обработка пораженных участков кожи. Она должна проводиться ежедневно. При необходимости накладываются повязки с раствором «Фурацилина» или «Микроцида». Рекомендуется использовать аэрозоли и присыпки для поддержания сухости кожи. Также можно делать аппликации с димексидом.
- Физиотерапия и процедуры.
- Ежедневная гигиена.
Народные средства могут использоваться только как дополнение к основному лечению. Рецепты и курс терапии подбираются специалистом.
Рекомендуются следующие народные средства:
- Мазь из цветков ромашки, мать-и-мачехи и меда.
- Мазь из тысячелистника и сливочного масла.
- Отвар из листьев подорожника и меда.
- Повязка из листьев шалфея и мела.
- Отвар из календулы, одуванчика, хвоща, крапивы, терна, коры дуба и ежевики.
- Мазь из прополиса.
- Мазь из лопуха.
- Мазь из бузины.
Рожистое воспаление руки — серьезное заболевание, которое поддается диагностированию и лечению. Лечение должно быть комплексным и своевременным.
Источник: zkozha.ru
Внешние признаки[править | править код]
Инкубационный период длится от 3 до 5 дней. Болезнь начинается остро и внезапно. В первые сутки выражены симптомы общей интоксикации: сильная головная боль, озноб, слабость, возможны тошнота, рвота и повышение температуры до 39—40 °C.
Эритематозная форма. Через 6—12 часов после начала заболевания появляется чувство жжения и распирающая боль. На коже возникает покраснение (эритема) и отёк в месте воспаления. Поражённый участок чётко отделяется от здорового возвышенным болезненным валиком. Кожа в области очага горячая на ощупь и напряжена. Если имеются мелкоточечные кровоизлияния, это указывает на эритематозно-геморрагическую форму рожи.
При буллёзной роже на фоне эритемы образуются пузыри с прозрачной жидкостью. Позднее пузыри лопаются, образуя плотные бурые корки, которые отторгаются через 2—3 недели. На месте пузырей могут возникнуть эрозии и трофические язвы.
Все формы рожи сопровождаются поражением лимфатической системы — лимфаденитом и лимфангитом.
Первичная рожа чаще локализуется на лице, а рецидивирующая — на нижних конечностях. Различают ранние (до 6 месяцев) и поздние (более 6 месяцев) рецидивы, которые могут развиваться на фоне сопутствующих заболеваний. Наиболее значимыми являются хронические воспалительные очаги, заболевания лимфатических и кровеносных сосудов нижних конечностей (флебит, тромбофлебит, варикоз), а также болезни с выраженным аллергическим компонентом (бронхиальная астма, аллергический ринит) и кожные заболевания (микозы, периферические язвы). Рецидивы также могут быть вызваны неблагоприятными профессиональными факторами.
Длительность заболевания: местные проявления эритематозной рожи проходят на 5—8-й день болезни, в других формах могут сохраняться более 10—14 дней. Остаточные проявления включают пигментацию, шелушение, пастозность кожи и наличие сухих плотных корок на месте буллёзных элементов. Возможно развитие лимфостаза, что приводит к слоновости конечностей.
Возбудители[править | править код]
Рожа — распространённая стрептококковая инфекция мягких тканей, вызываемая любым сероваром бета-гемолитического стрептококка группы A. Эти микроорганизмы относительно устойчивы к внешней среде. Спорадические случаи заболевания чаще наблюдаются в летне-осенний период, а входными воротами инфекции служат мелкие травмы, ссадины и потёртости.
Источником инфекции может быть больной с любой формой стрептококковой инфекции или стрептококконоситель. Существует предрасположенность к роже: некоторые люди болеют многократно из-за нестойкого иммунитета. Стрептококки проникают в организм через небольшие повреждения кожи и слизистых. Возможны экзогенные инфекции через загрязнённые инструменты или перевязочный материал, а также из хронических очагов инфекции, например, у больных с хроническим тонзиллитом. Важную роль играет состояние реактивности организма, которое влияет на восприимчивость к инфекционным возбудителям, включая стрептококки.
При внедрении стрептококков и их токсинов развивается воспалительный процесс, проявляющийся отёком, эритемой и клеточной инфильтрацией кожи и подкожной клетчатки. Часто наблюдается ломкость сосудов, что приводит к точечным кровоизлияниям.
Рецидивы рожи на одном и том же месте могут быть связаны с аллергической перестройкой и сенсибилизацией кожи к гемолитическому стрептококку. Снижение общей резистентности организма способствует присоединению сопутствующей микробной флоры, что может осложнять течение болезни. В последние годы установлено, что стафилококковая флора также играет важную роль в патогенезе рожи, особенно у тех, кто перенёс первичную или повторную инфекцию, что следует учитывать при лечении.
Воспалительный процесс может возникать на любом участке тела, но чаще локализуется на коже лица и голенях. Рожистое воспаление на слизистых оболочках встречается редко.
Классификация[править | править код]
Современная клиническая классификация рожи включает следующие формы болезни:
-
По характеру местных поражений:
- эритематозная;
- эритематозно-буллёзная;
- эритематозно-геморрагическая;
- буллёзно-геморрагическая.
-
По степени интоксикации (тяжести течения):
- лёгкая;
- средней тяжести;
- тяжёлая.
-
По кратности течения:
- первичная;
- повторная;
- рецидивирующая (часто и редко, рано и поздно).
-
По распространённости местных проявлений:
- локализованная;
- распространённая;
- блуждающая (ползучая, мигрирующая);
- метастатическая.
Дифференциальная диагностика[править | править код]
Рожу дифференцируют от инфекционных, хирургических, кожных и внутренних заболеваний, таких как эризипелоид, сибирская язва, абсцесс, флегмона, панариций, флебиты, тромбофлебиты, облитерирующий эндартериит с трофическими нарушениями, экзема, дерматит, токсикодермия, системная красная волчанка, склеродермия, болезнь Лайма и другие.
При постановке клинического диагноза рожи учитывают острое начало заболевания с лихорадкой и проявлениями интоксикации, которые часто предшествуют появлению типичных местных симптомов или возникают одновременно с ними. Также важны характерная локализация воспалительных реакций (нижние конечности, лицо, реже — другие участки кожи), развитие регионарного лимфаденита и отсутствие выраженных болей в покое.
Клиническая картина[править | править код]
Инкубационный период при посттравматической рожи составляет от нескольких часов до 3—5 дней. В более чем 90% случаев заболевание начинается остро, и пациенты могут точно указать время его возникновения.
Общетоксический синдром предшествует локальным изменениям. Быстрый подъем температуры сопровождается ознобом. Наблюдаются выраженные признаки интоксикации: головные боли, головокружение, слабость, тошнота и возможная рвота. В тяжелых случаях могут возникать судороги и бред. Через 10—20 часов после начала болезни появляются местные симптомы.
Сначала пациенты ощущают зуд, потение и стягивание кожи на ограниченных участках. Затем возникают припухлость и боль, что соответствует развитию регионарного лимфаденита, иногда с лимфостазом (на внутренней стороне бедра). Боли наиболее выражены при роже волосистой части головы. Часто наблюдаются боли в области регионарных лимфатических узлов, усиливающиеся при движении. Затем появляется покраснение кожи (эритема) с отеком.
На пораженном участке формируется яркое пятно гиперемии с четкими неровными границами в виде «языков пламени» или «географической карты», отеком и уплотнением кожи. Очаг горячий и слегка болезненный на ощупь. При расстройствах лимфообращения гиперемия может иметь цианотичный оттенок, а при трофических нарушениях — буроватый. После надавливания на область эритемы краснота исчезает на 1—2 секунды. Из-за растяжения эпидермиса эритема лоснится, а по краям кожи образуется периферический инфильтрационный валик. В большинстве случаев, особенно при первичной или повторной рожах, наблюдаются явления регионарного лимфаденита: уплотнение лимфатических узлов, их болезненность при пальпации и ограничение подвижности. У многих пациентов проявляется лимфангит в виде узкой бледно-розовой полоски на коже, соединяющей эритему с регионарной группой лимфатических узлов.
Со стороны внутренних органов могут наблюдаться приглушенность сердечных тонов, тахикардия и артериальная гипотензия. В редких случаях появляются менингеальные симптомы.
После начала лечения лихорадка и другие проявления токсикоза обычно сохраняются 5—7 дней, иногда дольше. При снижении температуры начинается период реконвалесценции. Обратное развитие местных воспалительных реакций происходит после нормализации температуры: эритема бледнеет, ее границы становятся нечёткими, исчезает краевой инфильтрационный валик. Спадает отек, уменьшаются и проходят явления регионарного лимфаденита. После исчезновения гиперемии наблюдается мелкочешуйчатое шелушение кожи. Местные проявления рожи исчезают к 10—14 дню болезни, но пастозность и пигментация кожи могут сохраняться. В некоторых случаях регионарный лимфаденит и инфильтрация кожи сохраняются долго, что указывает на риск раннего рецидива. Длительное сохранение отека свидетельствует о формировании лимфостаза. Описанная клиническая картина характерна для эритематозной рожи.
Без лечения процесс быстро прогрессирует, возникают ползучие или метастатические формы с осложнениями септического характера. Появление пузырей с серозно-желтоватым содержимым на фоне бляшек указывает на развитие эритематозно-буллёзной формы болезни. Размеры пузырей варьируются от мелких до крупных. После подсыхания пузырей остаются плотные корки. Для эритематозно-геморрагической формы характерны точечные или более обширные кровоизлияния. Буллёзные и геморрагические формы имеют более тяжелое течение и чаще приводят к стойкому лимфостазу.
Клиника ранних и поздних рецидивов рожи в основном аналогична первичной. Часто рецидивирующая форма отличается слабой выраженностью общетоксического синдрома: температура 37,5—38,5 °C в течение 1—2 дней с умеренными симптомами интоксикации, жирная эритема без отека и слабо отграниченная от окружающей кожи. Рецидивирующая форма может развиваться на фоне сопутствующих заболеваний (хроническая венозная недостаточность, лимфостазы, сахарный диабет, хронические очаги стрептококковой инфекции), неблагоприятных профессиональных условий (долгое стояние, переохлаждение) и пожилого возраста.
К наиболее частым осложнениям рожи относятся язвы, некрозы, абсцессы, флегмоны и нарушения лимфообращения, приводящие к лимфостазу. В редких случаях могут развиваться пневмония и сепсис. При каждом новом рецидиве заболевания лимфовенозная недостаточность прогрессирует, что в 10—15% случаев приводит к лимфостазу (лимфедеме) и слоновости (фибредеме). При длительном течении слоновости развиваются гиперкератоз, пигментация кожи, папилломы, язвы, экзема и лимфорея.
Особый случай представляет собой рожа у новорождённых и детей первого года жизни. У новорождённых рожа чаще локализуется в области пупка и быстро распространяется на нижние конечности, ягодицы, спину и туловище. Интоксикация и лихорадка нарастают, могут возникать судороги. Часто наблюдается сепсис, а летальность в таких случаях крайне высока.
Лечение[править | править код]
Медикаментозное лечение[править | править код]
Гемолитические стрептококки сохраняют высокую чувствительность к пенициллинам, сульфаниламидам и нитрофурам.
Наиболее эффективные антибиотики для лечения — эритромицин, олеандомицин, пенициллины (например, ампициллин) и клиндамицин. Их назначают в обычных дозах на 5—7 дней. Хорошие результаты дает сочетание препаратов разных групп, например, фуразолидона и феноксиметилпенициллина перорально.
После начала лечения наблюдается быстрое улучшение: снижается температура, а пограничный валик в зоне поражения бледнеет и исчезает через 1—3 дня. Бисептол (сульфатон) назначают на 7—10 дней.
При поверхностных стрептококковых процессах, раневой или ожоговой инфекции применяют энтеросептол в виде присыпок, мази из измельчённых таблеток и эритромициновую мазь.
Одновременно назначают антигистаминные и нестероидные противовоспалительные препараты, хотя они могут снижать эффективность лечения.
Химиотерапию тяжёлых форм заболевания дополняют витаминами и биостимуляторами (метилурацил, пентоксил, левамизол). В некоторых случаях показаны плацентарный гамма-глобулин, переливание крови и плазмы.
При рецидивирующей роже для повышения неспецифической резистентности рекомендуется ретаболил в/м по 50 мг дважды с интервалом 2—3 недели и продигиозан. Из пероральных препаратов назначают метилурацил (2—3 г/сутки), пентоксил (0,8—0,9 г/сутки), витамины и общеукрепляющие средства.
Физиотерапия[править | править код]
При эритематозной роже могут назначаться физиотерапевтические процедуры, такие как ультрафиолетовое облучение. Однако его применение иногда нецелесообразно из-за риска осложнений и рецидивов, так как оно действует на бактерии бактериостатически.
Для лечения рецидивирующей рожи рекомендуется физиолечение, включая местное УВЧ, кварцевое облучение и лазер. При остром процессе эффективным является сочетание антибактериальной терапии с криотерапией, которая включает кратковременное замораживание поверхностных слоев кожи струей хлорэтила до побеления.
Хирургическое лечение[править | править код]
Хирургическое вмешательство — основной метод лечения буллёзной формы рожи и гнойно-некротических осложнений. Вскрываются буллы с эвакуацией патологической жидкости и дренированием. При наличии гнойных очагов выполняется радикальная хирургическая обработка с последующей кожной пластикой раневого дефекта. Больной госпитализируется в гнойное хирургическое отделение.
При лечении буллёзных форм рожи местно применяют антисептические средства, например, раствор фурацилина 1:5000. Повязки с бальзамом А. В. Вишневского и ихтиоловой мазью, популярные в народе, противопоказаны, так как усиливают экссудацию и замедляют заживление.
При эритематозной роже хирургическое вмешательство обычно не требуется, и лечение часто проводится амбулаторно.
Профилактика[править | править код]
Иммунотерапия при роже не разработана.
Важно следить за чистотой кожи. Первичная обработка ран и трещин, лечение гнойничковых заболеваний и строгое соблюдение асептики при медицинских манипуляциях помогают предотвратить рожу.
Эмпирические и народные методы[править | править код]
Из-за распространённости рожи, её долгой истории и устойчивости к традиционным методам лечения в доантибиотиковую эру возникло множество народных и эмпирических методов. Например, использовалось обёртывание поражённого участка красной тканью и обкалывание солями ртути. Эти методы не приносили пользы и часто вредили здоровью пациентов. В настоящее время, на фоне снижения уровня медико-санитарной грамотности, возможны случаи возвращения к таким эмпирическим методам лечения до обращения к врачу. Это следует учитывать в практике.
Прогноз[править | править код]
За исключением пациентов первого года жизни, прогноз заболевания в целом благоприятный. При адекватном и своевременном лечении высока вероятность полного излечения и восстановления трудоспособности. Однако в некоторых случаях (до трети) могут возникать рецидивирующие формы заболевания, которые труднее поддаются лечению.
Литература[править | править код]
- Черкасов В. Л. Рожа. — Л.: Медицина, 1986.
- Гальперин Э. А. и Рыскинд Р. Р. Рожа. — М., 1976.
- Кортев А. И., Расковалов М. Г., Дроздов В. Н. Рожа. — Кемерово, 1977.
- Фролов В. М. и Рычнев В. Е. Патогенез и диагностика рожистой инфекции. — Воронеж, 1986.
- В. И. Покровский. Инфекционные болезни и эпидемиология. — 2007.
Источник: ru.wikipedia.org
Рожа на ноге — серьезное заболевание, которое может привести к осложнениям и требует сложного лечения. Профилактика этой патологии проще, чем борьба с ее последствиями. Профилактические меры не требуют значительных усилий и легко становятся частью повседневной жизни.
Рожистое воспаление кожи особенно опасно для людей с такими заболеваниями, как:
- сахарный диабет;
- ВИЧ;
- аллергии;
- варикозное расширение вен;
- сердечная недостаточность;
- тромбофлебит.
Людям с этими недугами, а также детям и пожилым людям важно уделять особое внимание профилактике рожи на ноге.
Как защитить себя от этого болезненного и опасного процесса, который может значительно ухудшить качество жизни? Это довольно просто.
Общая профилактика включает меры, направленные на укрепление иммунитета: правильное питание, режим дня, полноценный сон, активный образ жизни и минимизация стресса. Важно своевременно лечить все заболевания и контролировать хронические недуги. Также необходимо устранять очаги стрептококковой инфекции, например, не запускать кариес.
Местная профилактика включает поддержание чистоты конечностей и уход за стопами, избегание перегрева и переохлаждения ног, а также предотвращение потертостей, трещин и микротравм.
Существует первичная и вторичная профилактика рожистых воспалений. Первичная профилактика заключается в исключении контактов с больными стрептококковыми инфекциями, так как они являются основным источником передачи. Вторичная профилактика направлена на предотвращение рецидивов уже пролеченной рожи и включает строгое следование врачебным рекомендациям, включая прием профилактических лекарств.
Источник: bezboleznej.ru
Причины развития патологии
Рожистое воспаление — распространенное заболевание, чаще всего возникающее на конечностях. Оно вызывает не только физическую боль, но и психологический дискомфорт. Инфекция передается контактным путем.
Возбудителем рожистого воспаления является гемолитический стрептококк, который проникает в организм через повреждения кожи (порезы, царапины). Существуют факторы, предрасполагающие к развитию болезни:
- ослабление иммунитета — патогенный микроорганизм выделяет токсины, ухудшая защитные силы организма. Рожистое воспаление может рецидивировать, так как стрептококк поражает здоровые клетки и вызывает хрупкость сосудистых стенок;
- сахарный диабет;
- ВИЧ;
- онкологические заболевания, требующие применения иммунодепрессантов;
- длительные эмоциональные нагрузки и стресс;
- резкие изменения температуры окружающей среды;
- неправильное питание с избытком вредных продуктов и алкоголя;
- длительное воздействие солнечных лучей на кожу;
- хронические заболевания внутренних органов;
- дерматологические болезни: лишай, псориаз, дерматоз, ветрянка, герпес;
- ношение одежды, которая не позволяет коже дышать и вызывает раздражение;
- хирургические вмешательства.
Восприимчивость к рожистому воспалению варьируется у разных людей, что влияет на клиническую картину и течение заболевания. Оно чаще всего возникает в конце лета и начале осени. Лечение необходимо начинать сразу после появления первых признаков.
Особенности и классификация патологии
Рожистое воспаление руки — одно из самых неприятных кожных заболеваний. Верхние конечности подвержены внешним воздействиям, что увеличивает риск присоединения других инфекций и серьезных осложнений. Больной не может выполнять даже простые бытовые дела.
Инкубационный период рожистого воспаления короткий — до нескольких суток. Его продолжительность зависит от состояния иммунной системы. Важным фактором является тип воспалительного процесса:
- Эритематозный — проявляются только классические симптомы, изменений на коже нет.
- Буллезный — на руке появляются пузыри с серозным содержимым.
- Геморрагический — инфекция поражает мелкие сосуды, возникают пузыри с геморрагическим содержимым.
- Некротический — самый тяжелый тип, при котором происходит омертвение кожи.
Рожа на лице также вызывает значительный физический и психологический дискомфорт.
Симптоматика болезни
После попадания возбудителя на кожу до появления первых симптомов проходит несколько дней.
При рожистом воспалении у пациента наблюдаются следующие проявления:
- резкое повышение температуры до 38–39 градусов в первый день болезни, впоследствии она может достигать 40 градусов;
- выраженная слабость;
- потеря аппетита;
- повышенная потливость из-за лихорадки;
- чувствительность к яркому свету и громким звукам;
- яркая гиперемия кожи, указывающая на поражение лимфатических и кровеносных сосудов (покрасневший участок немного возвышается над поверхностью кожи);
- болезненность при прощупывании пятна;
- отек пораженной области руки;
- увеличение и болезненность региональных лимфатических узлов;
- головная боль;
- озноб;
- потеря трудоспособности;
- шелушение, жжение и распирание в области поражения.
Рожистое воспаление на руке может распространяться не только на предплечье и плечо, но и на пальцы. Эти симптомы являются локальными. Рожистое пятно имеет четкие границы, кожа плотная. С развитием воспаления на руке могут появляться язвы, ранки и небольшие кровоизлияния. Конечность может подвергаться повторному заражению другой инфекцией.
При тяжелой форме воспаления могут возникнуть дополнительные симптомы: галлюцинации, бред, судороги. Иногда рожу путают с дерматитом, особенно у маленьких детей. Чтобы избежать ошибок, следует сразу обратиться к врачу.
Особенности диагностики
Перед началом лечения рожистого воспаления пациент должен пройти тщательное обследование. Специалист проводит внешний осмотр пораженной области и собирает анамнез, чтобы установить причину заболевания. Для диагностики рожистого воспаления необходимы лабораторные исследования:
- Общий анализ крови покажет повышение скорости оседания эритроцитов (до 40 мм в час) и снижение уровня лейкоцитов. Также наблюдается уменьшение количества эритроцитов.
- Ангиография назначается при нарушении притока крови к руке.
- Бактериологическое исследование позволяет точно определить возбудителя.
Другие методы диагностики, такие как МРТ или КТ, не требуются, так как заболевание проявляется ярко.
Возможные осложнения
Если рожистое воспаление не лечить или начать лечение вовремя, у пациента могут возникнуть серьезные осложнения:
- Абсцесс — полость, образованная соединительной тканью и заполненная гнойной жидкостью. Это осложнение не самое тяжелое.
- Флегмона — гнойный очаг, локализующийся в мышцах или подкожной клетчатке. Поражаются все близлежащие структуры, включая кости. Увеличивается общая интоксикация организма, симптомы становятся более выраженными.
- Омертвение пораженных участков.
- Гнойное воспаление сосудистой стенки — пораженная вена теряет гибкость и становится плотной. У пациента повышается температура, затрагиваются окружающие ткани, участок над сосудом краснеет.
- Гнойное воспаление головного мозга (менингит) — может возникнуть при рожистом воспалении лица.
- Сепсис — заражение крови. Если рожистое воспаление не лечить, это осложнение может привести к смерти. Сепсис представляет собой генерализованное поражение организма и не всегда поддается лечению.
Своевременное лечение поможет избежать опасных осложнений. Самостоятельно заниматься терапией рожистого воспаления не рекомендуется.
Особенности медикаментозной терапии
Оперативное вмешательство для лечения рожи практически не применяется. При своевременном обращении к врачу пациенту назначают пероральные и местные медикаменты:
- Антибиотики: Сульфаниламид, Амоксиклав. Обычно используется комбинированная терапия. Перед началом лечения необходимо определить чувствительность микроорганизмов к антибиотикам. Срок лечения составляет 10–14 дней.
- Противоаллергические препараты: Лоратадин, Супрастин. Стрептококк может вызывать аллергические реакции, что способствует развитию рожистого воспаления.
- Анальгетики: Найз.
- НПВС: Диклофенак. Эти средства уменьшают воспаление. Также применяются антисептики, такие как Хлоргексидин. На пораженное место накладываются повязки, пропитанные этим средством, поверх которых укладывается чистый бинт.
В сложных случаях, когда возникают гнойные очаги или некроз кожи, может потребоваться операция. Обычно она включает удаление образований и длится не более 40 минут под местным наркозом.
При своевременном обнаружении рожистого воспаления лечение занимает 2–3 недели. Кожа постепенно обновляется, образуя тонкую защитную корочку. После ее отторжения следует удалить остатки. В течение еще недели кожа будет шелушиться.
У некоторых пациентов с хроническим иммунодефицитом рожистое воспаление может повторяться.
Особенности народного лечения
Существует множество народных рецептов для борьбы с рожистым воспалением, но их использование необходимо согласовать с врачом. Вот некоторые средства, которые могут помочь:
- Растительное масло – разогрейте его в течение 5 минут, затем остудите и нанесите на пораженные участки. Через несколько минут посыпьте кожу стрептоцидом. Обрабатывайте руку таким образом через день до улучшения.
- Яблочный уксус – снижает неприятные ощущения, особенно зуд. Протирайте пятна на конечности уксусом до трех раз в день.
- Мел – помогает устранить покраснение и отечность. Хорошо растолките мел, насыпьте его на кусок красной хлопчатобумажной ткани и приложите к пятну. Компресс оставьте на ночь.
- Тертый сырой картофель – нанесите его толстым слоем на пораженную руку и обмотайте красной тканью.
Народные средства не являются панацеей и должны использоваться в сочетании с традиционными методами терапии. Также важно соблюдать профилактические меры, чтобы предотвратить повторное появление рожистого воспаления.
Для этого необходимо своевременно лечить любые инфекционные заболевания, избегать опрелостей на коже и носить свободную одежду из натуральных тканей. Обрабатывайте малейшие порезы и царапины антисептиками, а для мытья используйте средства с молочной кислотой. Избегайте длительного пребывания на солнце.
Только правильная терапия и забота о здоровье помогут справиться с болезнью и предотвратить ее повторное появление.
Источник: serdechka.ru