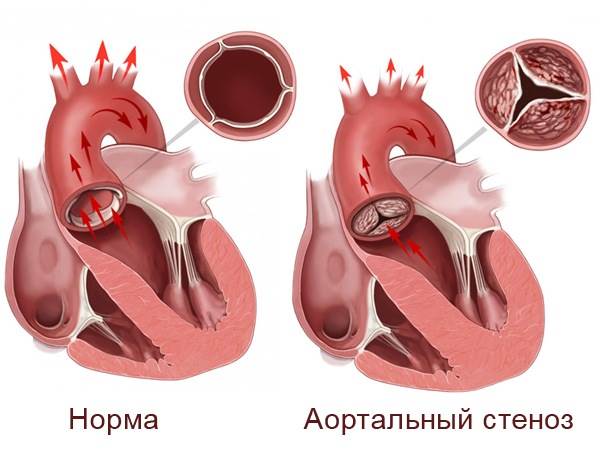
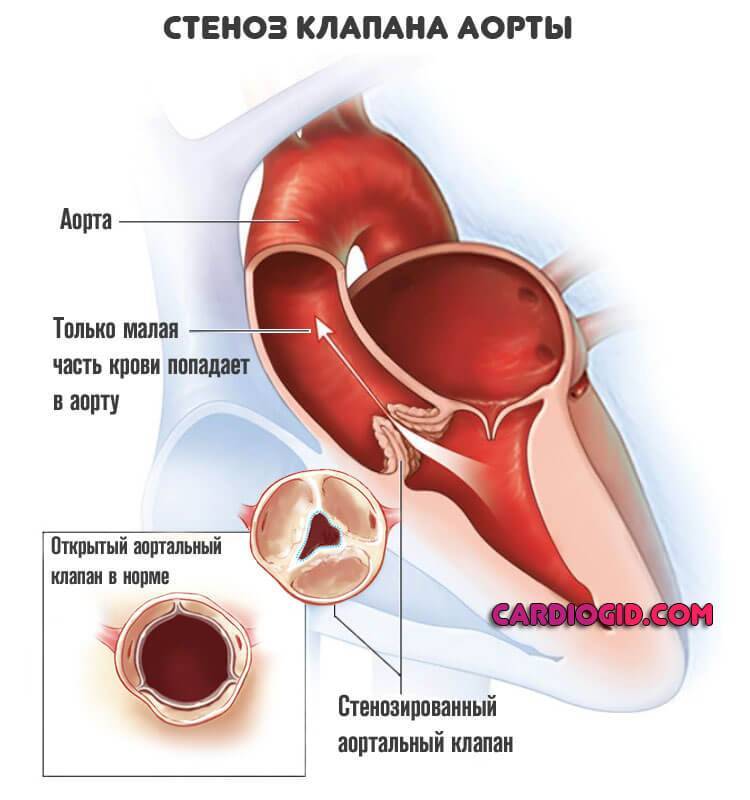
Умеренный аортальный стеноз — это состояние, при котором сужается отверстие аортального клапана, что затрудняет отток крови из левого желудочка. Эта патология считается пороком сердца и встречается как у взрослых, так и у детей. По статистике, она чаще всего развивается у пожилых мужчин. Аортальный стеноз можно классифицировать по нескольким критериям: природе возникновения, тяжести течения, степени и месту сужения.
Виды заболевания и симптомы
В зависимости от места сужения выделяют три формы стеноза аорты: подклапанный, надклапанный и клапанный.
Подклапанный и клапанный стеноз могут быть как врожденными, так и приобретенными. Надклапанный стеноз имеет только врожденное происхождение.
Согласно степени сужения отверстия в клапане, выделяют три степени патологии: незначительную, умеренную и тяжелую. Стеноз считается незначительным, если площадь отверстия составляет от 1,2 до 1,6 см. Умеренная степень характеризуется площадью от 0,75 до 1,2 см. Тяжелый (выраженный) аортальный стеноз определяется при площади отверстия менее 0,7 см.
Также выделяют два дополнительных вида стеноза: стеноз устья аорты и субаортальный стеноз.
Характеристика субаортального стеноза:
- Наследственное происхождение, выявляется исключительно у новорожденных.
- Симптомы проявляются по мере роста ребенка.
- Операция по замене клапана проводится в подростковом возрасте.
- Возможно медикаментозное поддержание здоровья до оперативного вмешательства.
Стеноз устья аорты имеет более сложную диагностику, так как выявляется при сужении отверстия на 30%. Этот порок часто развивается на фоне других сердечно-сосудистых заболеваний и чаще встречается у мужчин.
Течение заболевания и его симптомы
Стеноз аорты — заболевание, которое может долго протекать бессимптомно. Оно проходит через пять стадий:
-
Полная компенсация. На этой стадии отсутствуют жалобы и симптомы, лечение не требуется. Необходимо лишь наблюдение за состоянием и устранение сопутствующих патологий. Диагностика осуществляется с помощью УЗИ и аускультации сердца.
-
Начало сердечной недостаточности. Появляются жалобы на головные боли, одышку и повышенную утомляемость. Возможно хирургическое лечение.
-
Коронарная недостаточность и стенокардия. Симптомы становятся более выраженными, и на этой стадии требуется хирургическое вмешательство.
-
Ярко выраженная сердечная недостаточность. Все характерные симптомы проявляются. Операция может не дать желаемого результата.
-
Терминальная стадия. Заболевание прогрессирует. Лечение может лишь незначительно улучшить состояние пациента, операция противопоказана.
При своевременном начале лечения после появления первых признаков патологии прогноз обычно благоприятный. Усугубить течение болезни могут сопутствующие заболевания, такие как выраженная гипотония, стенокардия и эндокардит.
Симптомы аортального стеноза включают:
- боль в груди и ощущение сдавленности;
- нарушенная гемодинамика;
- быстрая утомляемость;
- обмороки;
- головные боли и одышка;
- артериальная гипертензия;
- нарушение ритма сердца.
При стенозе аорты также изменяются свойства пульса.
Причины развития патологии
Прежде чем рассматривать причины стеноза аорты, важно отметить, что патология может быть врожденной или приобретенной.
Врожденный стеноз составляет около 10% случаев и возникает из-за аномалий развития аортального клапана. Нормальный клапан имеет три створки, которые регулируют поступление крови из левого желудочка в аорту. При врожденной патологии клапан может состоять из одной или двух створок, что приводит к более узкому просвету и затрудняет отток крови, вызывая перегрузку левого желудочка.
В большинстве случаев стеноз аорты является приобретенным пороком сердца. Он чаще всего развивается у людей старше 60 лет. Основные факторы риска включают курение, высокий уровень холестерина и гипертонию.
Приобретенный стеноз аортального клапана может возникнуть по следующим причинам:
- ревматизм;
- наследственность;
- дегенеративные изменения клапана;
- кальциноз аорты;
- атеросклероз аорты;
- системная красная волчанка;
- тяжелая почечная недостаточность;
- инфекционный эндокардит.
При ревматизме поражаются створки клапана, что приводит к их утолщению и потере гибкости, сужая отверстие. Кальциноз аортального клапана также уменьшает подвижность створок, вызывая сужение.
Инфекционный эндокардит может привести к аналогичным изменениям. Дегенеративные процессы, связанные с возрастом, начинают проявляться после 60 лет и приводят к идиопатическому стенозу аорты.
Атеросклероз аорты также вызывает стеноз, приводя к склерозированию и снижению подвижности створок. В результате возникает обструкция, затрудняющая движение крови из левого желудочка в аорту.
Как развивается патология у детей?
У новорожденных и детей дошкольного возраста стеноз аортального клапана может протекать бессимптомно, но по мере роста ребенка проявляются его последствия. Увеличивается размер сердца и объем циркулирующей крови, в то время как просвет аортального клапана остается узким.
Сужение клапана аорты у новорожденных возникает из-за аномального развития створок в период внутриутробного формирования. Они могут срастаться или не разделяться на три отдельные створки. Эту патологию можно выявить у плода на шестом месяце беременности с помощью эхокардиографии.
Диагностика является обязательной и важной, так как сразу после рождения у ребенка может развиться критический стеноз. Опасность заключается в том, что левый желудочек при стенозе аорты испытывает чрезмерную нагрузку, что не позволяет ему функционировать в таком режиме долго. Раннее выявление патологии позволяет провести операцию после рождения и предотвратить неблагоприятные последствия.
Критический стеноз определяется, когда просвет в клапане аорты меньше 0,5 см. Некритический стеноз может ухудшить состояние ребенка в течение первого года жизни, хотя в первые месяцы после рождения малыш может чувствовать себя относительно хорошо. Однако при этом наблюдаются плохая прибавка в весе, тахикардия и одышка. Если родители заметили признаки недомогания, необходимо обратиться к детскому врачу.
Стеноз устья аорты у новорожденного можно заподозрить по следующим признакам:
- резкое ухудшение состояния в первые три дня после рождения;
- вялость малыша;
- отсутствие аппетита, трудности с грудным вскармливанием;
- синеватый оттенок кожных покровов.
У детей старшего возраста ситуация менее критична. Признаки порока могут долго не проявляться, что позволяет наблюдать за развитием патологии и подбирать подходящие методы коррекции. Игнорировать симптомы нельзя, так как заболевание может привести к летальному исходу. Существуют три варианта развития патологии, что определяет различные методы ее устранения:
- слипшиеся створки клапана, требующие разделения;
- сильно измененные створки, нуждающиеся в полной замене;
- слишком малый диаметр отверстия клапана, не позволяющий установить устройство для замены части органа.
Диагностика и консервативное лечение
Основным методом выявления стеноза аортального клапана является ультразвуковое исследование сердца. В сочетании с допплерографией это позволяет оценить скорость кровотока. Традиционная ЭКГ выявляет лишь некоторые сопутствующие признаки патологии, характерные для поздних стадий. Аускультация помогает определить грубый шум при аортальном стенозе, но не является основанием для окончательного диагноза — она лишь указывает на возможную патологию.
Незначительный стеноз без жалоб пациента не требует лечения. Лечение становится необходимым при появлении угрожающих симптомов, свидетельствующих о прогрессировании заболевания. В таких случаях, если оперативное вмешательство невозможно, назначается медикаментозная терапия.
Врач может рекомендовать диуретики для снижения риска сердечной недостаточности, а также противоаритмические препараты и средства для нормализации артериального давления. Одним из направлений консервативной терапии является устранение или предупреждение атеросклероза.
Лекарственная терапия назначается пациентам, которые не могут пройти хирургическое лечение или у которых оно не показано из-за медленного течения заболевания без выраженных симптомов. Медикаменты подбираются индивидуально с учетом причин стеноза.
Консервативное лечение показано и пациентам, перенесшим замену клапана, особенно если операция была вызвана ревматизмом. В этом случае главной целью терапии является профилактика эндокардита — воспалительного заболевания оболочки сердца и клапанов. Поскольку эндокардит имеет инфекционную природу, для его лечения применяются антибактериальные препараты. Подбор средств и длительность терапии определяет лечащий врач, и лечение может быть как многолетним, так и пожизненным.
Хирургическое лечение
Основные методы лечения тяжелого аортального стеноза включают хирургическую замену поврежденного клапана. Применяются следующие техники:
- открытая операция;
- баллонная вальвулопластика;
- перкутанная замена клапана.
Открытая операция требует вскрытия грудной клетки и остановки сердца. Несмотря на сложность, это высокоэффективный способ протезирования аортального клапана. Используются как искусственные клапаны из металла, так и донорские, полученные от животных. При установке металлического протеза пациенту необходимо на протяжении жизни принимать антикоагулянты для снижения риска тромбообразования. Донорский протез служит временно, не более 5 лет, после чего его нужно заменить.
Баллонная вальвулопластика применяется преимущественно у детей. Взрослым она подходит редко, так как с возрастом створки клапана становятся хрупкими и могут разрушиться. Метод используется в исключительных случаях, например, при невозможности общего наркоза.
Процедура выполняется через бедренную артерию с использованием специального баллона, который расширяет суженный просвет аорты под контролем рентгенографии. Однако наблюдения показывают, что может произойти повторное сужение клапана. В редких случаях возможны осложнения, такие как:
- недостаточность клапана;
- эмболия сосудов головного мозга;
- инфаркт;
- инсульт.
Перкутанная замена клапана осуществляется по тому же принципу, что и баллонная вальвулопластика, но вместо баллона устанавливается искусственный клапан, который раскрывается после введения через артерию. Он плотно прижимается к стенкам сосуда и начинает функционировать. Хотя этот метод менее травматичен, он имеет множество противопоказаний и подходит не всем пациентам со стенозом устья аорты.
Источник: ritmserdca.ru
Механизм развития патологии
Состояние характеризуется сужением устья артерии, что затрудняет кровоток в большом круге кровообращения.
Болезнь может быть вызвана одним или несколькими внешними и внутренними факторами. Часто причиной становится хроническое воспаление околосердечных структур, например, ревматизм. Эта аутоиммунная патология имеет деструктивный характер и протекает постоянно.
При частых рецидивах риск ухудшения состояния возрастает. Возможны также врожденные пороки развития, васкулит (поражение стенки сосуда) и другие причины.
Независимо от природы процесса, наблюдается сужение устья аорты в месте ее впадения в левый желудочек. Кровь выбрасывается из камеры и проходит клапан, но не может преодолеть сопротивление. В результате в большой круг попадает лишь часть крови, а остальная задерживается в полости сердца, что приводит к его перегрузке. С прогрессированием состояния увеличивается объем регургитации (возвращения крови), что может вызвать растяжение желудочка, дилатацию и вторичную кардиомиопатию.
Механизм развития опасных последствий следующий:
- Сердце увеличивает свою активность, чтобы обеспечить организм необходимыми питательными веществами и кислородом. Это может привести к гипертрофии мышечного слоя как компенсаторному механизму. Также повышается артериальное давление.
- В то же время органы и системы недополучают необходимые вещества, что приводит к гипоксии, дистрофии тканей и полиорганной недостаточности.
5 стадий стеноза аорты
Основной способ типизации патологического процесса — его стадирование.
Критерий для определения этапов специфичен. Классификация основана на градиенте давления, который представляет собой разницу между показателями в левом желудочке и аорте. Измерение проводится в систолу, то есть в момент полного сокращения сердечных структур.
На основе этого выделяют следующие фазы патологического процесса:
Компенсация
Это первая стадия отклонения. Градиент давления находится в пределах нормы или немного увеличен. Симптомов пока нет.
Уровень стеноза обычно минимален. Операция не назначается, рекомендуется динамическое наблюдение.
При быстром прогрессировании болезни необходима квалифицированная помощь. Врачи следят за изменениями состояния и делают выводы. Применение препаратов для разжижения крови возможно, но это временная мера.
Скрытая фаза
2-я стадия патологического процесса. Градиент давления составляет 30-60 мм рт. ст.
Симптоматика проявляется легким головокружением, быстрой утомляемостью после физической нагрузки и одышкой при активности. Эти неспецифические признаки редко приводят пациентов к кардиологу.
При динамическом контроле назначается плановое оперативное вмешательство. Отклонения могут привести к неотложным состояниям, что является основанием для срочной хирургической коррекции.
Фаза коронарной недостаточности
3-я стадия характеризуется превышением градиента давления 65 мм рт. ст. и более.
Симптоматика усиливается, проявляются стойкие признаки сердечных приступов, обмороков и синкопальных состояний. Развивается интенсивная одышка: даже в состоянии полного покоя наблюдается незначительное учащение дыхания.
Оперативное вмешательство все еще возможно и является единственным шансом на сохранение жизни.
Сердечная недостаточность
4-я стадия. Это означает формирование стойких дисфункций сердечных структур.
Наблюдаются постоянная одышка, возможны приступы острой боли, астматические эпизоды, обмороки и резкое падение артериального давления.
Вероятность неотложных состояний достигает 70%, и каждый прожитый день становится достижением.
Хирургическое лечение для некоторых пациентов невозможно из-за их состояния, а для других оно не дает значительных перспектив.
Терминальная фаза
Это 5-я стадия, которую не все авторы выделяют. Однако это не совсем корректно. Восстановить функциональную активность сосуда уже невозможно и нецелесообразно.
Наблюдаются серьезные органические изменения во всем организме. Перспективы излечения отсутствуют. Медикаменты могут лишь немного продлить жизнь, но ненадолго.
Критический аортальный стеноз не поддается коррекции. Период до его наступления составляет от 3 до 15 лет и более. Время для диагностики есть, но необходимо обратиться к врачу. Не стоит откладывать визит.
Классификация по локализации
Другой способ классификации — по локализации изменения. Выделяют три формы:
- Высоко залегающий процесс. Он встречается реже всего.
- Клапанная разновидность. Затрагивается перегородка между сосудом и левым желудочком.
- Низко расположенный тип.
Исходя из момента развития
- Врожденный вид. Встречается относительно редко и сопровождается рядом сопутствующих кардиальных и других патологий. Причиной является порок развития.
- Приобретенная форма. Чаще всего поражает молодых людей до 30 лет. Болезнь прогрессирует, оставаясь бессимптомной до стабилизации анатомического дефекта.
К сведению:
Полного излечения не бывает. Однако раннее начало терапии на стадиях 1-2 может значительно продлить жизнь пациента. Полного восстановления не произойдет.
Причины
Факторы, влияющие на развитие состояния, разнообразны. Некоторые из них контролируемы, другие же не зависят от пациента и проявляются спонтанно.
Вот основные моменты:
- Длительное курение. У людей с никотиновой зависимостью риск заболеваний составляет 80%. У курильщиков часто наблюдается стеноз аортального клапана на разных стадиях. Проблема может проявиться позже.
- Холестеринемия. Имеет косвенную связь с патологическим процессом. Атеросклероз приводит к образованию бляшек. Во время лечения возможно повреждение сосудистых стенок и воспаление, особенно при хирургическом вмешательстве на кальцифицированных образованиях. Хотя вероятность осложнений минимальна, она существует.
- Пол. Женщины страдают аортальным стенозом в 5-6 раз реже мужчин. Это связано с защитным действием эстрогенов, которые помогают лучше справляться с негативными факторами, влияющими на сердце и сосуды.
- Возраст 60+. Заболеваемость имеет два пика: до 30 лет и после 55. Люди из групп риска должны регулярно посещать кардиолога и проходить ЭХО-КГ не реже одного раза в год.
- Почечная недостаточность в фазе декомпенсации. Механизм развития патологии не до конца понятен. Он может быть связан с опасными заболеваниями почек, такими как нефриты. Избыток ренина, ангиотензина-II и альдостерона сужает просвет аорты, что приводит к нарушению кровотока.
- Воспалительные поражения сердца. В первую очередь это эндокардит, который вызывает деструкцию внутренней оболочки. Инфекционное (бактериальное, реже вирусное или грибковое) происхождение приводит к рубцеванию и заращению тканей. При разрушении аорты происходит эпителизация стенок, что сужает просвет и затрудняет кровоток.
- Системная красная волчанка.
- Ревматизм. Это воспалительное заболевание также приводит к деструкции сосудистой ткани и эндотелия. Восстановление осложняется стойкостью аутоиммунного процесса.
- Аномалии развития сердечно-сосудистых структур. Эти врожденные дефекты могут быть не связаны с наследственностью, но иногда имеют генетическую природу. В таких случаях, помимо стеноза, могут наблюдаться серьезные дефекты сердечных структур и другие отклонения.
- Кальцинозы. Это отложение неорганических солей в сосудах и на клапанах. Болезнь имеет обменное происхождение и не связана с потреблением кальция. Чаще всего страдают лежачие пациенты, у которых нарушены процессы реабсорбции кальция.
Некоторые факторы можно устранить самостоятельно в рамках профилактики, другие требуют специальных методов лечения в зависимости от диагноза.
Симптомы
Зависимость от стадии:
1 степень стеноза аорты характеризуется отсутствием проявлений или их минимальным уровнем.
2 степень проявляется следующими симптомами:
- Одышка при умеренной физической нагрузке, связанная с нарушением газообмена.
- Тахикардия — ускорение сердечного ритма.
- Повышение артериального давления, хотя это не всегда наблюдается.
- Головокружение из-за недостаточного кровоснабжения мозга, который чувствителен к дефициту кислорода и питательных веществ.
3 степень — наиболее частая стадия для диагностики:
- Одышка при минимальной физической нагрузке.
- Интенсивные боли в грудной клетке, приступообразные, не длительнее 30 минут, характерные для стенокардии.
- Обмороки и синкопальные состояния различной частоты и интенсивности.
- Тошнота и рвота.
Прочие симптомы также могут присутствовать.
4 степень характеризуется теми же признаками, но с большей выраженностью. То же касается и 5 стадии.
Независимо от стадии заболевания, наблюдаются:
- Бледность кожи.
- Цианоз носогубного треугольника.
- Повышенная потливость.
- Непереносимость физической активности, также известная как снижение толерантности.
При поражении церебральных структур возникает стойкий неврологический дефицит, проявляющийся нарушением координации, речи, зрения, слуха, глотания и двигательной функции.
Диагностика
Обследование пациентов с подозрением на стеноз аортального клапана проводится под контролем кардиолога.
Примерный перечень мероприятий:
- Устный опрос пациента о жалобах и их давности.
- Сбор анамнеза. Особое внимание уделяется ранее перенесенным заболеваниям кардиального, нефрологического и эндокринного характера, а также образу жизни. Наличие вредных привычек увеличивает вероятность отклонений.
- Измерение артериального давления. Показатели могут быть повышенными или нормальными, также оценивается частота сердечных сокращений. При приступе стенокардии наблюдается ускорение.
- Суточное мониторирование — по необходимости.
- ЭКГ для оценки функциональной активности и выявления аритмий.
- ЭХО-КГ для определения органических дефектов и измерения давления в камерах сердца и аорте.
- УЗИ почек для выявления нефрологических заболеваний.
- МРТ-диагностика.
В рамках расширенного обследования может потребоваться анализ крови (общий, биохимический, гормональный).
Мероприятия проводятся как в стационарных, так и в амбулаторных условиях.
Лечение
Строго хирургическое лечение. Медикаменты применяются только на ранних стадиях и для подготовки пациента к операции.
Перечень препаратов при аортальном стенозе:
- Гипотензивные — для коррекции артериального давления. Существует множество средств с таким эффектом.
- Антиагреганты — например, Аспирин-Кардио. Они восстанавливают текучесть крови и облегчают преодоление стенозированных участков.
- Препараты для нормализации частоты и ритма сердечных сокращений — например, Амиодарон.
Также могут назначаться другие препараты по мере необходимости. Задача предоперационного периода — стабилизировать состояние пациента и предотвратить осложнения во время и после вмешательства.
Радикальное лечение стеноза аортального клапана включает протезирование (замену) или стентирование суженных участков.
- Протезирование показано, если восстановить анатомическую целостность и функциональность клапана невозможно. Клапан заменяется на механический или биологический.
- Стентирование подразумевает установку специальной пружины, предотвращающей сужение просвета аорты. Это метод подходит при надклапанном и подклапанном стенозе.
Выбор методики зависит от кардиохирурга. В большинстве случаев альтернатив замене клапана или участка нет.
Прогноз
Полного излечения не бывает. Исход зависит от характера патологии, агрессивности течения, стадии и других факторов.
Возможность радикального вмешательства увеличивает шансы на успех. Согласно статистике, 75-80% пациентов выживают в течение 10 лет.
Важно отметить, что более длительная продолжительность жизни также возможна, но клинические исследования не проводились, и пациенты часто терялись из поля зрения врачей.
Прогрессирование заболевания связано с повышенной вероятностью смерти, причем связь пропорциональна.
Неотложные состояния ухудшают общий прогноз и значительно увеличивают риск фатального исхода.
Возможные осложнения
Среди возможных последствий патологического процесса:
- Инфаркт. Возникает из-за коронарной недостаточности, которая может развиваться с 2-й стадии или позже.
- Остановка сердца. Может привести к внезапной смерти.
- Кардиогенный шок. Это крайне тяжелое состояние, которое заканчивается летальным исходом в 90-100% случаев. Восстановление невозможно.
- Сосудистая деменция. Проявления схожи с болезнью Альцгеймера.
Эти состояния часто приводят к летальному исходу.
В заключение
Стеноз аортального клапана — это сужение просвета аорты. Лечение возможно только хирургическим путем.
Операция эффективна на 1-3 стадиях заболевания. На более поздних стадиях шансы на излечение значительно снижаются и становятся нулевыми в терминальной фазе.
Предотвратить стеноз сложно, но можно минимизировать риски, отказавшись от вредных привычек и скорректировав управляемые факторы.
Источник: CardioGid.com
Что такое аортальный стеноз?
Аортальный стеноз (АС) — это сужение выносного тракта левого желудочка, где аорта выходит из сердца. Это состояние может быть вызвано кальцинозом створок клапана или врожденными аномалиями, которые препятствуют нормальному выталкиванию крови.
Изолированный стеноз аортального клапана встречается крайне редко (менее 4% случаев). Чаще АС комбинируется с другими сердечными пороками. В большинстве случаев это приобретенное состояние, вызванное деструктивными процессами в тканях клапана; реже — врожденная аномалия.
Существует три уровня сужения устья аорты: клапанный, подклапанный и надклапанный стеноз. Наиболее распространен клапанный стеноз, при котором фиброзированные створки спаяны, уплощены и деформированы.
Стеноз выносного тракта левого желудочка создает препятствие для тока крови, что приводит к повышению давления на аортальном клапане во время систолы. Чтобы поддерживать необходимый объем крови, организм увеличивает частоту сердечных сокращений, сокращает диастолу (период расслабления миокарда) и удлиняет время изгнания крови из левого желудочка. Недостаточное опорожнение левого желудочка приводит к повышению конечного диастолического давления. Это вызывает концентрическую гипертрофию миокарда левого желудочка (утолщение мышечного слоя, особенно в области аортального клапана).
Компенсаторные механизмы сердца могут долго поддерживать нормальную гемодинамику. Однако в запущенных стадиях аортального стеноза гипертрофированный орган может значительно увеличиваться. Со временем гипертрофия сменяется дилатацией левого желудочка и декомпенсацией кровообращения. Срыв компенсаторных механизмов может быть вызван развитием хронической недостаточности коронарных сосудов, так как увеличенный миокард требует большего кровоснабжения. В результате этих процессов развиваются:
- недостаточность левого желудочка;
- пассивная гипертензия малого круга;
- застойные явления в большом круге кровообращения.
Симптомы аортального стеноза
АС у взрослых долгое время может протекать бессимптомно. Симптомы могут не проявляться до 20-30 лет с начала заболевания. Возможные жалобы пациента:
- утомляемость, одышка при физической нагрузке, снижение трудоспособности;
- головокружение, обмороки;
- боли в области сердца, сердцебиение;
- боли в животе, носовые кровотечения.
Объективно врач может выявить:
- пульс: низкого наполнения, платообразный;
- склонность к брадикардии и артериальной гипотензии;
- при пальпации: медленно поднимающийся, высокий, резистентный верхушечный толчок, смещенный влево и вниз;
Аускультативные признаки
Аускультация предоставляет важные диагностические данные:
- Грубый систолический шум в области второго межреберья у правого края грудины, который хорошо проводится к яремной вырезке, сонным артериям и верхушке сердца. Это среднечастотный шум изгнания, возникающий в конце I тона.
- Щелчок открытия аортального клапана — добавочный тон, слышимый в систолу, появляется после I тона и лучше всего слышен у левого края грудины.
- Парадоксальное раздвоение II тона.
- Выслушивание IV тона.
На ЭКГ выявляются гипертрофия и перегрузка левого желудочка (депрессия сегмента ST, глубокая инверсия зубцов Т в левых грудных отведениях и aVL), увеличение амплитуды QRS, блокада левой ножки пучка Гиса и AV-блокада различной степени.
На рентгенограмме органов грудной клетки изменения становятся заметны при запущенном стенозе аортального клапана. Отмечается закругление гипертрофированной верхушки, дилатация восходящей части аорты дистальнее стеноза и кальциноз аортального клапана.
Критерии аортального стеноза по данным эхокардиографии:
- Увеличение толщины стенок левого желудочка и межжелудочковой перегородки.
- Створки аортального клапана малоподвижны, утолщены и фиброзированы.
- Высокий трансклапанный градиент давления по данным доплероэхокардиографии.
Классификация и степени проявления патологии
Сужение выносного тракта может возникнуть на различных уровнях:
- Аортальный клапан;
- Врожденный деформированный двухстворчатый аортальный клапан;
- Подклапанный стеноз;
- Фиброзный или мускульный субаортальный стеноз (клапанно-подклапанный);
- Надклапанный стеноз.
Классификация аортального стеноза по степени тяжести:
- I степень – умеренный стеноз (полная компенсация). Признаки аортального стеноза выявляются только при физикальном обследовании;
- II степень – выраженный стеноз (латентная сердечная недостаточность). Наблюдаются неспецифические жалобы (утомляемость, синкопе, снижение толерантности к нагрузкам); диагноз подтверждается данными ЭхоКГ и ЭКГ;
- III степень – резкий стеноз (относительная коронарная недостаточность). Симптомы схожи со стенокардией, появляются признаки декомпенсации кровотока;
- IV степень – критический стеноз (выраженная декомпенсация). Наблюдаются ортопное и застойные явления в обоих кругах кровообращения.
Классификация по градиенту
Особые виды аортального стеноза
Кроме клапанного стеноза, также наблюдаются сужения выносного тракта, которые могут быть врожденными или возникать без первичного повреждения створок аортального клапана.
Подклапанный стеноз аорты
Субаортальный стеноз — это сужение в выносном тракте левого желудочка (ЛЖ) ниже клапанного кольца, которое может проявляться в виде мембранозной диафрагмы или волокнистой перепонки. Развитию этого состояния способствуют врожденные особенности строения выводного тракта ЛЖ, однако клинические проявления обычно не возникают в раннем возрасте.
Существует три основных анатомических варианта субаортального стеноза:
- Мембранозно-диафрагмальный — дискретная субаортальная перепонка.
- Фиброзно-мускульный воротник (валик) — при асимметричной гипертрофии межжелудочковой перегородки (МЖП).
- Фиброзно-мускульный туннель — диффузный подклапанный стеноз.
Также к подклапанному стенозированию могут привести аномалии митрального клапана и дефекты межжелудочковой перегородки (ДМЖП).
Турбулентный ток крови вызывает вторичное повреждение аортального клапана (АК), что усугубляет стеноз и может привести к аортальной недостаточности. В результате относительной коронарной недостаточности у пациентов возникают участки субэндокардиальной ишемии, что приводит к миокардиофиброзу. Основными причинами смерти являются фатальные аритмии и инфаркт миокарда.
Клинические особенности этого порока включают раннее начало симптомов, частые обмороки, отсутствие щелчка открытия АК во время систолы при аускультации на верхушке сердца и мягкий диастолический шум.
Надклапанный стеноз аорты
Надклапанный стеноз — это сужение просвета восходящей аорты в области синотубулярной зоны. В процесс стеноза вовлекаются аорта, плечеголовные, абдоминальные и легочные сосуды.
Существует несколько форм по этиологии:
- Спорадическая (вызвана внутриутробным инфицированием краснухой);
- Наследственная (аутосомно-доминантный тип);
- Синдром Уильямса (в сочетании с умственной отсталостью).
При этом виде аортального стеноза коронарные сосуды расположены проксимально к стенозу и подвергаются высокому давлению, что приводит к их расширению, извивам и раннему артериосклерозу.
Что такое критический стеноз аорты?
Понятие «критический аортальный стеноз» относится к:
- Тяжелому стенозу, проявляющемуся в первые месяцы жизни;
- Дисфункции левого желудочка или критическому снижению сердечного выброса;
- Возможности системного кровотока только при открытом Боталловом протоке.
Критическое сужение выносного тракта левого желудочка является показанием для экстренного хирургического вмешательства.
Это определение применяется в педиатрии к новорожденным с крайне низким сердечным выбросом и декомпенсированной недостаточностью кровообращения. Симптомы критического стеноза схожи с симптомами гипоплазии левых отделов сердца. Жизнь таких детей зависит от функционирования Боталлового протока, раннего применения простагландинов Е1 и экстренного оперативного вмешательства.
Смертность от этой патологии составляет около 86% даже с учетом хирургического лечения.
Стеноз аорты у новорожденных и детей
У детей аортальный стеноз (АС) часто сочетается с другими пороками:
- Двухстворчатой или одностворчатой конфигурацией аортального клапана;
- Коарктацией аорты;
- Открытым Боталловым протоком;
- Дефектом межжелудочковой перегородки (ДМЖП);
- Митральной недостаточностью;
- Фиброэластозом эндокарда левого желудочка;
- Синдромом WPW.
АС в 2-4 раза чаще встречается у мальчиков и часто комбинируется с заболеваниями соединительной ткани.
С возрастом стеноз может усугубляться из-за роста сердечной мышцы и прогрессирования фиброзно-склеротических изменений на клапане.
Хирургическая коррекция показана при трансклапанном градиенте более 50 мм рт. ст.
Методы лечения заболевания
Всем пациентам со стенозом аортального клапана, даже без клинических проявлений, рекомендуется:
- Ограничение физических нагрузок;
- Профилактика инфекционного эндокардита, так как деформированные клапаны подвержены бактериальной инфекции;
- Регулярное диспансерное наблюдение;
- Симптоматическая терапия.
Возможно ли медикаментозное лечение сужения аорты?
Медикаментозная терапия при сердечной недостаточности (СА) играет ограниченную роль. Консервативное лечение может снизить симптомы сердечной недостаточности и немного улучшить гемодинамику.
Список используемых препаратов:
- Сердечные гликозиды: Коргликон, Строфантин, Целанид;
- Диуретики: Верошпирон, Гипотиазид (уменьшают минутный объем сердца);
- Периферические вазодилататоры: Гидралазин, ингибиторы АПФ (под контролем артериального давления);
- β-блокаторы и антагонисты кальция (при стенокардии и компенсированном стенозе);
- Антикоагулянты (при тромбоэмболических осложнениях);
- Антиаритмические препараты III класса: Амиодарон (при предсердных и желудочковых аритмиях).
Особенности хирургической коррекции патологии
Выбор метода инвазивной коррекции зависит от клинического состояния пациента, его возраста и формы порока. Противопоказаниями к операции являются I и IV стадии стеноза аортального клапана (АК).
Виды оперативных вмешательств:
- Перкутанная аортальная баллонная вальвулопластика – эндоваскулярный метод, применяемый у младенцев с критическим стенозом или у беременных.
- Аортальная вальвулотомия – используется у детей, выполняется на открытом сердце.
- Протезирование АК – проводится при врожденной аномалии строения АК (одностворчатый или дисплазированный двустворчатый) или у пациентов после вальвулотомии с прогрессированием стеноза.
- Применяются механические протезы, свиные биопротезы, алографты аорты и легочные клапанные аутографты.
- Аутотрансплантация легочного ствола с клапаном в аортальную позицию и реконструкция выносящего тракта правого желудочка гомографтом (операция Росса) – показана детям до 1 года жизни.
- Дилатация корня аорты с заменой клапана (операция Конно) – показана при тяжелом стенозе или обструкции в форме тоннеля.
Выводы
Стеноз устья аорты часто протекает бессимптомно. Однако при появлении клинических признаков декомпенсации без инвазивного лечения пациенты могут умереть в течение нескольких лет, причем в 50% случаев смерть наступает в первые два года. Десятилетняя выживаемость после протезирования аортального клапана составляет 60-65%, а срок службы искусственного клапана — 10-15 лет. Все пациенты, перенесшие инвазивные вмешательства на аортальном клапане, должны находиться под наблюдением кардиолога пожизненно. Также им необходимо проводить антибиотикопрофилактику эндокардита перед любыми оперативными вмешательствами.
Источник: cardiograf.com
Введение
Эпидемиология изменений аортального клапана
Изменения аортального клапана — самые распространенные возрастные (дегенеративные) изменения клапанного аппарата сердца у пожилых людей. Они встречаются более чем у 25% пациентов старше 65 лет. У большинства наблюдается умеренное утолщение створок при нормальной функции клапана, что называется аортальным склерозом. Однако у 2–5% пациентов выявляется значительный аортальный стеноз, приводящий к нарушению оттока крови из левого желудочка.
Факторы риска и патогенеза развития аортального стеноза
Попытки медикаментозной коррекции аортального стеноза
Учитывая сходство процессов коронарного атеросклероза и прогрессирования аортального стеноза, предполагалось, что сердечно-сосудистые препараты могут замедлить развитие аортального стеноза. Однако рандомизированные клинические исследования с бета-адреноблокаторами и статинами не подтвердили эти ожидания, не оказав влияния на скорость прогрессирования заболевания. Применение статинов для уменьшения кальцификации также не дало ожидаемых результатов. Хотя ранние исследования показали некоторую пользу, последующий метаанализ подтвердил, что статины не влияют на структуру аортального клапана, его функцию, кальцификацию или клинические исходы. Эффективность бисфосфонатов в замедлении прогрессии аортального стеноза также не подтвердилась в проспективных исследованиях. Есть надежды на другие препараты: некоторые исследования показали, что ингибиторы АПФ могут улучшать гемодинамические параметры за счет разгрузки левого желудочка, но необходимы дополнительные исследования в этой области.
Аортальный стеноз и коморбидность в пожилом и старческом возрасте
При обследовании пожилых пациентов на аортальный стеноз клиницисты часто сосредотачиваются на клапане как основной причине жалоб. Однако важно учитывать наличие сопутствующих заболеваний, которые могут существенно повлиять на результаты операции. У пожилых пациентов с тяжелыми легочными заболеваниями, такими как легочная гипертензия или хроническая обструктивная болезнь легких, бывает трудно определить, являются ли симптомы следствием сердечно-сосудистой или легочной патологии. Замена аортального клапана не всегда приводит к улучшению клинических симптомов или исхода заболевания. У пациентов, перенесших трансплантацию аортального клапана, в 60% случаев наблюдались значительные нарушения функции легких, более 30% нуждались в оксигенотерапии. У пациентов с серьезной легочной патологией, перенесших замену аортального клапана, отмечено увеличение заболеваемости и смертности. В одном небольшом когортном исследовании у 77% пациентов выявлены значительные нарушения дыхания во сне. Хроническая болезнь почек, заболевания печени и анемия также были независимо связаны с повышением смертности после замены аортального клапана.
Трудности диагностики аортального стеноза в пожилом и старческом возрасте
Лечение
После появления симптомов аортального стеноза двухгодичная выживаемость составляет менее 50%. Показания к хирургическому лечению представлены в таблице 1. Трансплантация аортального клапана, как открытым способом, так и транскатетерно, являются единственными методами, которые снижают заболеваемость и смертность при аортальном стенозе. До внедрения ТЗАК более трети пациентов не могли получить хирургическое лечение из-за возраста и сопутствующих заболеваний. ТЗАК стала альтернативой для тех, кто не может перенести открытую операцию или имеет высокие риски при имплантации клапана. Клинические рекомендации Европейского общества кардиологов 2017 года рекомендуют замену клапана у пациентов с выраженной левожелудочковой недостаточностью и тяжелым аортальным стенозом. Важно, чтобы решение принималось междисциплинарной командой, особенно для пожилых пациентов, у которых могут быть нетрадиционные факторы риска.
При оценке рисков необходимо учитывать наличие и степень старческой астении, зависимость от посторонней помощи, мобильность, когнитивные функции, мальнутрицию и риск падений. Важно, чтобы решение принималось совместно с пациентом. Старческая астения — это состояние уязвимости, характеризующееся снижением резервных сил организма и устойчивости к стрессам. Такой подход помогает лучше определить физиологический возраст пациента. Данные показывают, что у пациентов со старческой астенией наблюдается повышенная смертность от сердечно-сосудистых заболеваний, независимо от других заболеваний.
Операционные риски при замене аортального клапана традиционно оцениваются по шкалам STS и ESCORE. Однако ни одна из этих шкал не учитывает старческую астению, когнитивные нарушения, мультиморбидность и социальный статус, что особенно важно для пожилых пациентов. Оценка скорости ходьбы и комплексная гериатрическая оценка необходимы для всех пожилых пациентов с признаками стеноза аортального клапана, так как это может предсказать риск исходов дополнительно к традиционным шкалам. Другие факторы, которые следует учитывать перед заменой клапана, включают высокий хирургический риск, нарушение систолической функции левого желудочка, низкие градиенты давления, снижение ударного объема, тяжелый фиброз миокарда и легочную гипертензию.
Несмотря на сопутствующие заболевания у пожилых пациентов, результаты замены аортального клапана улучшаются. Vasques и др. проанализировали 48 исследований с пациентами старше 80 лет и выявили снижение заболеваемости и смертности с 7,5% до 5,8% за последние 20 лет. В эпоху ТЗАК, начиная с 2000 года, послеоперационная летальность среди 80-летних составляет от 2,4% до 6,8%. К основным послеоперационным осложнениям относятся инсульт, параклапанный отек и сосудистые осложнения. Рандомизированные исследования не показали значительной разницы в смертности между хирургической трансплантацией клапана и ТЗАК у пациентов с высокими рисками. Пациенты, перенесшие открытую операцию, подвержены большему риску кровотечений, повреждения почек и фибрилляции предсердий, в то время как у пациентов после ТЗАК выше риск сосудистых осложнений и регургитации.
Недавние исследования ТЗАК у пожилых показывают, что, несмотря на сопутствующие заболевания и старческую астению, есть преимущества в прогнозировании выживаемости и улучшении качества жизни. Пожилым пациентам и их родственникам следует предоставить информацию о рисках и преимуществах трансплантации аортального клапана. Совместное принятие решения о трансплантации включает обсуждение ожиданий пациентов и установление реалистичных целей, таких как повышение качества жизни и снижение тяжести заболевания. С помощью гериатров и терапевтов возможно более качественное выявление пациентов со старческой астенией и сниженным физиологическим резервом, а также тех, кто может восстановиться после операции. Создание системы для согласования целей и результатов лечения поможет в принятии решений о вариантах лечения. Если пациент находится в группе высокого риска и хирургическое вмешательство не принесет пользы, следует рассмотреть планирование оставшегося периода жизни. Для всех пациентов необходимо определить цели лечения.
Заключение
После трансплантации клапана важен тщательный мониторинг и контроль сопутствующих заболеваний. Пациенты пожилого возраста подвержены более высокому риску кровотечений, почечной недостаточности, аритмий, блокады проводящей системы сердца и когнитивных нарушений. У пациентов с тяжелыми аортальными стенозами и выраженной симптоматикой наблюдается значительное снижение предоперационного функционального статуса и тяжелое нарушение питания, что оставляет их в категории высокого риска и в послеоперационный период. Jagielak et al. [28] показали, что у 39,4% пациентов старшего возраста, перенесших трансплантацию аортального клапана, была диагностирована кахексия. Госпитализация часто приводит к снижению функционального статуса, а постоперационный делирий может ухудшить когнитивные функции. Активизация и реабилитация после трансплантации клапана имеют ключевое значение для улучшения исходов у пожилых пациентов. Пристальное наблюдение лечащим врачом и гериатром оправдано для оценки долгосрочных послеоперационных осложнений и изменений в состоянии здоровья.
Источник: www.rmj.ru