Дефект межжелудочковой перегородки (ДМЖП) — это врожденный порок сердца, при котором нарушается целостность перегородки между правым и левым желудочками. В результате кровь из одного желудочка попадает в другой, что нарушает нормальную работу сердца и кровообращение. В некоторых случаях перегородка может отсутствовать полностью. ДМЖП возникает из-за нарушений в эмбриональном развитии. Часто это заболевание сопровождается другими сердечными пороками. У взрослых ДМЖП может возникнуть в результате разрыва межжелудочковой перегородки при остром инфаркте миокарда.
Причины возникновения дефекта межжелудочковой перегородки
ДМЖП формируется на стадии эмбриона. Будущим мамам важно бережно относиться к своему здоровью и здоровью развивающегося плода. Необходимо защитить себя и ребенка от негативных факторов, таких как:
- никотин и смолы от курения;
- алкоголь;
- бесконтрольный прием лекарств;
- стресс;
- физические нагрузки;
- воспалительные заболевания;
- преждевременные роды.
Симптомы дефекта межжелудочковой перегородки
Поскольку порок врожденный, первые симптомы могут появиться в первые дни жизни:
- отсутствие аппетита, вялое сосание с частыми перерывами;
- медленный набор веса;
- быстрая утомляемость (дети много спят);
- одышка;
- отечность ног и живота;
- тахикардия.
При небольших дефектах внешние симптомы могут отсутствовать и выявляются только при прослушивании сердца.
Патология может не проявляться до взрослого возраста. Симптомы у взрослых схожи с детскими, но могут добавляться жалобы на:
- ухудшение работоспособности;
- утомляемость.
Если вы заметили у себя или у ребенка подобные симптомы, обратитесь к врачу. В кардиологическом центре ФНКЦ ФМБА проводятся комплексные исследования сердца. Запишитесь на прием к кардиологу для своевременного лечения и предотвращения развития заболевания.
Диагностика
Диагностика ДМЖП у эмбриона возможна во втором-третьем триместре беременности с помощью скрининговых УЗИ. Узнав о пороке сердца, родители заранее планируют необходимые обследования для ребенка после рождения:
- УЗИ сердца с дуплексным исследованием кровотока;
- рентгенография грудной клетки;
- пульсоксиметрия — измерение концентрации кислорода в крови;
- МРТ сердца.
Для взрослого пациента, не знающего о своем диагнозе, врач проводит первичный опрос и осмотр, измеряет давление и выслушивает сердце. После сбора анамнеза назначаются лабораторные анализы и инструментальные исследования. К основным обследованиям могут добавляться:
- ЭКГ;
- ЭХОКГ;
- катетеризация сердца — введение катетера с рентгеноконтрастным веществом.
Профилактика
Особых требований по профилактике ДМЖП нет. Врачи рекомендуют беременным женщинам несколько мер для предотвращения заболевания у будущего ребенка:
- правильно питаться;
- избегать чрезмерных физических нагрузок;
- проводить больше времени на свежем воздухе;
- отказаться от вредных привычек;
- обращаться к врачу при любых недомоганиях;
- не принимать медикаменты без назначения врача;
- регулярно посещать врача, контролирующего беременность.
При своевременном обнаружении патология легко лечится. Не теряйте времени! Пройдите обследование сердца, чтобы избежать осложнений.
Как лечить
При обнаружении дефекта межжелудочковой перегородки у эмбриона лечение может быть отложено до года, так как существует вероятность самопроизвольного заживления. В других случаях требуется лечение.
В кардиологическом центре ФНКЦ ФМБА лечение ДМЖП у взрослых (старше 18 лет) осуществляется медикаментозно или хирургически. Медикаментозное лечение может проводиться амбулаторно или под наблюдением специалистов в терапевтическом отделении. Выбор препаратов зависит от степени поражения перегородки и наличия сопутствующих заболеваний. Это могут быть бета-блокаторы и препараты, снижающие нагрузку на сердце. Перечень и дозировка препаратов определяются лечащим врачом-кардиологом.
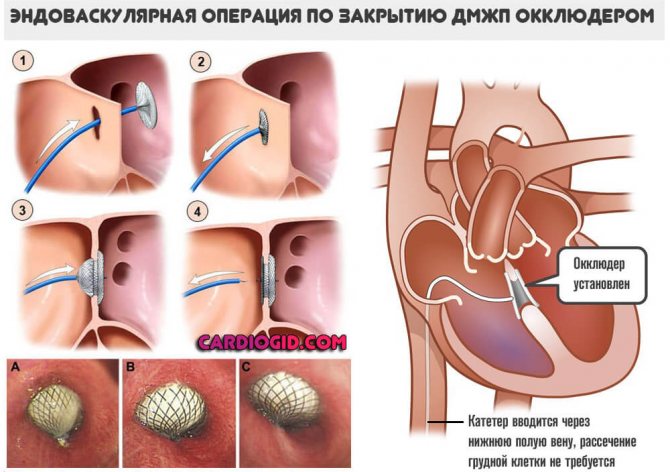
ДМЖП можно радикально устранить хирургическим путем. Наиболее безопасным и малотравматичным методом считается эндоваскулярная коррекция. Через катетер к сердечной мышце вводят окклюдер, который перекрывает дефект, и со временем он зарастает. После процедуры пациента переводят в отделение интенсивной терапии на 24 часа для наблюдения, а на следующий день отпускают домой. Постоперационная реабилитация не требуется — восстановление происходит быстро, и пациент возвращается к обычной жизни.
Второй метод — пластика дефекта. Операция проводится на открытом сердце с вскрытием грудной клетки. Перед процедурой пациента подключают к аппарату искусственного кровообращения. Сердце разрезают, и дефект ушивают с помощью заплаты из искусственного материала или собственного перикарда, фиксируя швы по краям дефекта. Этот метод более травматичен и требует длительной реабилитации — около месяца. Если ДМЖП возникает в остром периоде инфаркта миокарда, хирургическое лечение проводят в первые сутки или в подостром периоде, что считается более безопасным.
Источник: fnkc-fmba.ru
Суть и механизм
ДМЖП у плода формируется на первых неделях внутриутробного развития и является врожденным пороком, который не может быть приобретенным.
Причины его возникновения точно не известны. Предполагается, что негативные факторы, влияющие на мать во время беременности, играют значительную роль. К ним относятся повышенный уровень радиации, неправильное питание, стрессы, употребление алкоголя и курение.
В некоторых случаях причиной дефекта могут быть генетические факторы. Дети с синдромом Дауна и другими хромосомными нарушениями почти всегда рождаются с пороком межжелудочковой перегородки. Однако статистика показывает, что 96-98% пациентов с анатомическими нарушениями не имеют генетических проблем.
Поскольку точный механизм возникновения ДМЖП не установлен, разработать четкие превентивные меры невозможно. Тем не менее, заболевание хорошо поддается лечению.
Когда обращаться к врачу
ДМЖП, как и любой другой порок сердца, требует постоянного наблюдения кардиолога, даже если он компенсирован и не вызывает дискомфорта у пациента. Ситуация может ухудшиться в любой момент.
Родителям важно следить за поведением ребенка с первых дней. Если он много спит, часто капризничает без видимой причины и плохо набирает вес, это серьезный повод для консультации с педиатром и детским кардиологом.
Причины возникновения
В основе порока лежит нарушение формирования органов и систем в период внутриутробного развития. Причина не в толщине межжелудочковой перегородки, а в изначально неправильном генезе кардиальных тканей. ДМЖП часто встречается как изолированный порок, что указывает на его спонтанный характер.
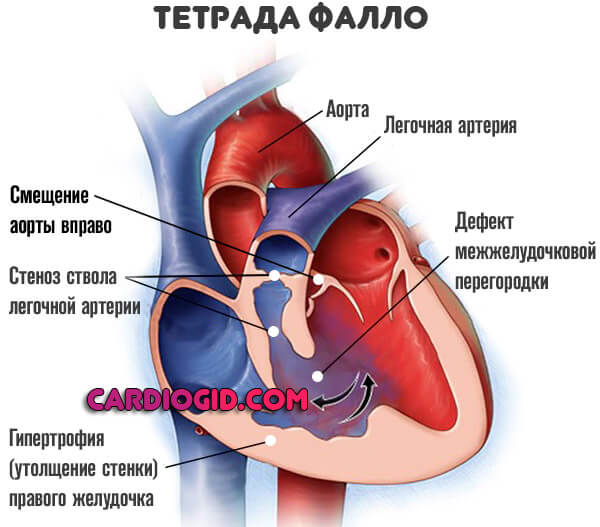
В некоторых случаях он сопровождается другими отклонениями, такими как тетрада Фалло, что может быть следствием генетического дефекта.
Исследователи предполагают, что на развитие порока влияют негативные факторы, воздействующие на организм матери во время беременности:
- Никотин и смолы, содержащиеся в табачном дыме.
- Алкоголь и этанол.
- Некачественная вода с высоким содержанием солей.
- Высокий уровень радиации в месте проживания.
- Несбалансированный рацион.
- Стрессовые ситуации.
- Гинекологические заболевания и воспалительные процессы.
- Нарушения гормонального фона.
- Физические нагрузки.
- Перенесенные травмы.
- Бесконтрольный прием лекарств, включая противовоспалительные и антибиотики.
Эти факторы взаимодействуют, создавая различные вероятности развития порока.
Используемые лекарственные препараты
Дефект может закрываться самостоятельно или требовать хирургического вмешательства. Лекарственные препараты в этом случае не закрывают отверстие, а помогают снять опасные симптомы, связанные с аномалией.
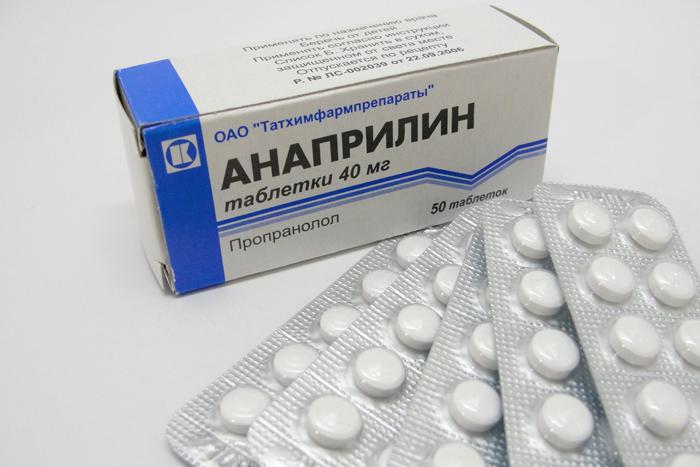
Основная цель препаратов — поддержка сердечной мышцы и обеспечение большей энергии для ослабленных тканей (например, Анаприлин, Дигоксин).
Препарат Анаприлин поддерживает сердечную мышцу.
Внимание! Для предотвращения образования тромбов используется Аспирин, который эффективно разжижает кровь. Также назначаются витаминные препараты и лекарства, содержащие микроэлементы (например, селен, калий).
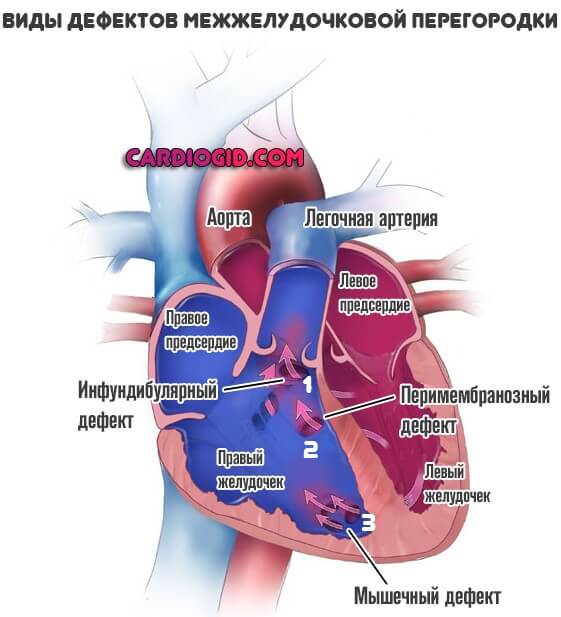
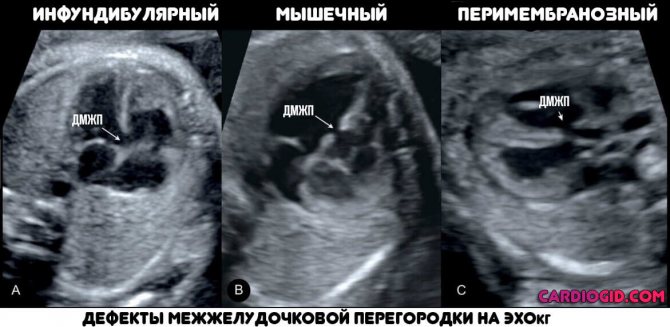
Классификация дефектов
Типизация нарушений проводится в зависимости от локализации и тяжести патологического процесса. Выделяют три разновидности:
- Перимембранозный ДМЖП. Наиболее распространённый тип, составляет до 85% случаев. Образуется в верхней части перегородки, под аортальным клапаном.
- Мышечный. Затрагивает мышечную часть межжелудочковой перегородки, удалён от клапанов.
- Инфундибулярный. Формируется под клапаном легочной артерии или аорты.
Тактика терапии не отличается в зависимости от типа. Важно точно определить локализацию нарушения для выбора щадящего и экономичного доступа.
Размеры дефекта оцениваются относительно диаметра аортального отверстия:
| Малый | Умеренный | Большой |
| Менее 1/3 диаметра (1-3 мм) | 1/2–1/3 диаметра | Равен или превышает диаметр |
Типизация осуществляется с помощью эхокардиографии (ЭХОкг). Степень отклонения определяется не по размерам окна, а по выраженности признаков.
Классификации помогают специалистам для раннего выявления нарушений, определения характера процесса и разработки эффективной тактики лечения.
Особенности кровообращения плода
Чтобы лучше понять пороки сердца, сначала рассмотрим особенности работы системы кровообращения у плода.
- Внутриутробно легкие не участвуют в насыщении крови кислородом. Ребенок получает кислород от матери через пупочную вену, а газообмен выполняет плацента.
- В сердце плода нет полностью оксигенированной крови. Артериальная кровь от матери смешивается с венозной кровью из печени и нижней части тела, поступая в правое предсердие.
- Кровь, насыщенная углекислым газом, от верхней части туловища также попадает в правое предсердие, где смешивается с кровью из нижней половины тела.
- Часть более кислородной крови сбрасывается в левое предсердие через овальное окно — отверстие, необходимое только в утробе.
- У плода есть артериальный проток, соединяющий аорту и легочную артерию. Он нужен, так как легкие не участвуют в газообмене, и 90% крови из правого желудочка направляется через этот проток в нисходящую аорту для кровоснабжения нижней части тела. Лишь 10% крови попадает в легкие.
- Головной мозг получает более кислородсодержащую кровь, так как артерии, его снабжающие, отходят выше артериального протока, по которому течет менее оксигенированная кровь.
- В обоих кругах кровообращения у плода разница в содержании кислорода незначительна. Оба круга работают параллельно, что делает плод устойчивым к многим порокам и позволяет нормально развиваться даже при серьезных сердечных аномалиях.
- По мере роста малыша уменьшается кровоснабжение плаценты и увеличивается кровоток во внутренних органах.
Симптомы
Проявления зависят от степени поражения и размеров окна в межпредсердной перегородке. Выделяют три формы патологического процесса: малую, среднюю и тяжелую.
Незначительная
Малый дефект межжелудочковой перегородки у детей (болезнь Толочинова—Роже) обычно не проявляется симптомами.
Ребенок выглядит здоровым, активен и адекватен. Его физическое и психическое развитие соответствует возрастной норме, поэтому заподозрить проблему можно только при проведении электрокардиографии. Обнаружение порока в такой форме чаще всего является случайной находкой.
В более сложных случаях, которые кардиологи также считают незначительными, могут наблюдаться недостаточный набор веса и снижение аппетита.
Не стоит рассматривать этот процесс как статичный. С течением времени, по мере взросления, возможно ухудшение состояния.
Известны случаи, когда клинические проявления порока возникали после пубертата, во взрослой жизни.
Единственный надежный способ исключить нарушение — пройти эхокардиографию.
Средняя степень
Симптомы более выражены при диаметре отверстия, обычно превышающем 10 мм.
- Небольшая прибавка в весе при нормальном или даже увеличенном питании. Это настораживающий признак, указывающий на нарушение пищеварения, отложение жиров и слабый рост мышечной массы из-за недостаточного обмена веществ.
- Бледность кожных покровов. При прогрессирующей декомпенсации порока она усиливается и становится постоянной.
- Увеличение частоты дыхательных движений. У новорожденных с ДМЖП наблюдается тахипноэ более 40 вдохов в минуту, у взрослых — свыше 20. Это также приводит к быстрой утомляемости ребенка при кормлении.
- Необходимость делать перерывы во время еды.
- Повышенная потливость или гипергидроз. Это связано с расширением и последующим сужением периферических сосудов и капилляров.
- В дыхательной деятельности участвуют вспомогательные мышцы: спины, плечевого пояса и брюшного пресса.
Также возможны нарушения сердечного ритма в виде брадикардии или тахикардии, хотя это не является обязательным признаком.
Выраженная или тяжелая степень нарушения
- Бледность кожных покровов и слизистых оболочек, включая десны.
- Цианоз носогубного треугольника и посинение области вокруг рта. Это признак недостаточного кровообращения и снижения гемодинамики.
- Нарушенное физическое и ментальное развитие, отставание без других патологий.
- Слабость и вялость. Ребенок почти не плачет, не капризен, плохо реагирует на внешние раздражители и много спит, даже по мере взросления и увеличения времени бодрствования.
Поскольку ребенок не жалуется, выявить нарушение и определить его причину сложно.
Необходимо показать новорожденного или немного подросшего пациента квалифицированному педиатру, а затем кардиологу для определения тактики терапии.
Симптомы у взрослых
ДМЖП у взрослого пациента всегда выражен из-за длительного течения нарушения.
Среди проявлений:
- Боли в грудной клетке. Они имеют среднюю или малую интенсивность и почти не ощущаются большую часть времени. Продолжительность — несколько секунд, максимум минут.
- Слабость, сонливость, снижение работоспособности. Невозможность выполнять бытовые обязанности.
- Апатия, отсутствие желания что-либо делать.
- Одышка в покое. Физическая нагрузка становится непосильной, даже незначительная, например, прогулка или подъем на второй этаж.
- Нарушения сознания, обмороки. Также возможны головная боль, тошнота (обычно без рвоты) и вертиго (ощущение потери ориентации в пространстве).
- Аритмии, чаще всего синусовая тахикардия. Другие формы встречаются редко.
- Нарушение аппетита, что может привести к значительному снижению массы тела за короткий срок.
- Повышение артериального давления. Увеличение симптомов дыхательной недостаточности и постоянная синюшность кожи — результат стабильной гипертензии в малом круге кровообращения. Без лечения это может привести к осложнениям, таким как легочное сердце или смерть.
ДМЖП у новорожденного можно выявить по объективным признакам, а у взрослого — в том числе по симптомам и ощущениям пациента.
Диагностика, способы отграничения состояний
Обнаружить проблему несложно, но сложнее вовремя отреагировать. Проявления могут отсутствовать, а если и есть отклонения, они часто неспецифичны. У детей добавляется сложность: они не могут рассказать о своем самочувствии.
Порядок обследования следующий:
- Устный опрос родителей. Важно выяснить, как питается ребенок, сколько раз в день ест, как ведет себя, как реагирует на раздражители, есть ли проблемы с пищеварением, каков характер стула. Также собирается анамнез: были ли в семье заболевания сердца, воздействовали ли на плод негативные факторы во время беременности.
- Оценка частоты сердечных сокращений. В некоторых случаях этот показатель может увеличиваться.
- Измерение частоты дыхательных движений в минуту. Тахипноэ (увеличение числа дыханий) в состоянии покоя указывает на возможный порок. Какой именно — предстоит выяснить врачам.
- Оценка внешних данных ребенка: вес, рост, цвет кожи, наличие потливости. Сравнение с эталонными значениями и установленными нормами. Отклонения не всегда указывают на сердечные патологии.
- Эхокардиография. Это наиболее точный метод исследования, позволяющий визуализировать ткани сердца. Он показывает размеры дефекта межжелудочковой перегородки, степень обратного заброса крови и скорость гемодинамики. Поскольку единственная известная причина порока — нарушение внутриутробного развития, вариантов не так много, и можно сразу разрабатывать тактику терапии.
Обследование взрослых проводится по аналогичной схеме. Однако взрослые пациенты часто не обращаются к врачам даже при выраженном дискомфорте, предпочитая искать маловероятные объяснения, чтобы отложить визит.
Когда медлить не стоит
- Нарушения ритма. Стойкие, не проходящие.
- Нестабильность артериального давления. Чаще всего наблюдается падение, сопровождающееся головокружением, тошнотой, рвотой, слабостью, болью в затылке и грудной клетке.
- Невозможность выполнять повседневные и трудовые обязанности.
- Резкое снижение переносимости физической нагрузки без объяснения причин.
- Потеря сознания или обмороки, особенно если они повторяются.
Основу диагностики составляет эхокардиография. В сложных случаях для уточнения локализации может применяться МРТ.
Лечение
Текст включает три задачи: купирование симптомов, устранение дефекта и предотвращение потенциально смертельных осложнений. Все эти задачи решаются одновременно.
При небольшом дефекте межпредсердной перегородки (МЖП), если у пациента нет выраженных нарушений, аритмий и других симптомов, а состояние не прогрессирует, выбирается выжидательная тактика, независимо от возраста.
Каждые несколько месяцев оцениваются объективные показатели. При наличии негативной динамики показана операция.
Операцию проводят планово. Перед хирургическим вмешательством важно подготовить пациента и стабилизировать его состояние с помощью медикаментов.
Выбор препаратов зависит от возраста пациента и уровня функциональных нарушений. Обычно назначаются:
- Противогипертензивные средства, в основном бета-блокаторы, для снижения артериального давления и устранения тахикардии.
- Кардиопротекторы, восстанавливающие обмен веществ в сердце.
- Препараты на основе калия и магния, которые питают миокард и нормализуют его сократительную способность.
Подготовительный период длится около 2-3 месяцев, реже — дольше.
Операция заключается в ушивании дефекта (с рассечением грудной клетки) или восстановлении анатомической целостности тканей с помощью окклюдера (без рассечения грудины).
Реабилитационный период продолжается примерно полгода. Значительных ограничений в дальнейшей жизни нет. Если патология устранена, все возвращается в норму.
Нужна ли операция
Оперативное лечение не требуется всем детям с дефектом перегородки предсердий. При небольших дефектах (до 1 см) часто наблюдается самостоятельное зарастание к 4-летнему возрасту. Детей с таким ДМПП ежегодно обследуют и наблюдают за их состоянием. Аналогичная тактика применяется при небольшой аневризме перегородки.
Лечение детей с диагностированным средним или крупным ДМПП, а также крупной аневризмы сердца, является хирургическим. Оно включает либо эндоваскулярную, либо открытую операцию. В первом случае дефект закрывается специальным окклюдером, который вводится в сердце через крупные сосуды.
Для открытой операции требуется общая анестезия, гипотермия и подключение к «искусственному сердцу». При среднем дефекте его ушивают, а при крупных размерах отверстие закрывают синтетическим или перикардиальным лоскутом. Для улучшения работы сердца назначают сердечные гликозиды, антикоагулянты, диуретики и другие симптоматические средства.
Следующий видеоролик предложит полезные советы для родителей, столкнувшихся с этим заболеванием.
Прогноз
При отсутствии выраженных нарушений прогноз благоприятный на любой стадии, если возможно радикальное лечение.
Шансы на операцию зависят от множества факторов: возраста, состояния здоровья, размеров порока, его запущенности и локализации, а также общего анамнеза.
В 95% случаев достигается полное излечение, хотя поздние стадии менее благоприятны.
Дефект перегородки приводит к снижению интенсивности сердечных сокращений, недостаточному кровообращению в большом и малом кругах, развитию легочной гипертензии и другим анатомическим дефектам.
Эти состояния сложнее поддаются лечению и повышают риски, но при должной компенсации все возвращается в норму.
На продолжительность и качество жизни они не влияют, и возраст не имеет значения. Успешно лечатся как дети, так и взрослые.
Это одно из немногих нарушений, которое хорошо устраняется. При отсутствии необходимости в терапии и динамическом наблюдении прогноз остается благоприятным. Незначительное отклонение можно считать вариантом индивидуальной нормы по усмотрению специалиста.
Аттестаттау маалалары
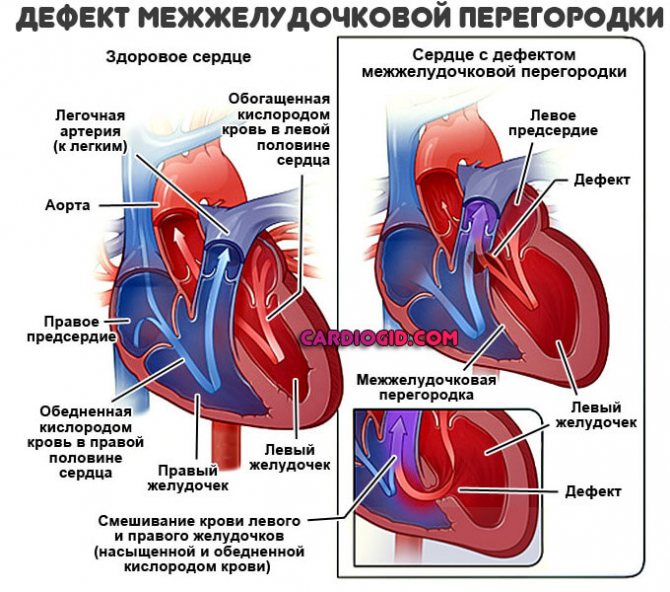
Рисунок 1. Схема здорового сердца
На рисунке 1 представлена схема кровообращения. Венозная кровь (синяя на рисунке) поступает в правое предсердие (ПП) через полые вены. Затем она попадает в правый желудочек (ПЖ) и по легочной артерии (ЛА) направляется в легкие. В легких кровь насыщается кислородом и возвращается в левое предсердие (ЛП). Далее она поступает в левый желудочек (ЛЖ) и аорту (Ао), откуда распределяется по всему организму. Насытив ткани кислородом и забрав углекислый газ, кровь снова собирается в полые вены и возвращается в правое предсердие.
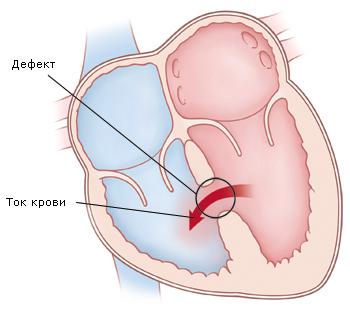
Левый желудочек выполняет значительно большую работу, чем правый, поэтому давление в нем в 4-5 раз выше. Если в перегородке между желудочками есть дефект, во время систолы (сокращения) сердца кровь из левого желудочка поступает не только в аорту, но и в правый желудочек. В результате в правом желудочке оказывается не только венозная, но и артериальная (насыщенная кислородом) кровь.
Вероятные осложнения
Среди последствий:
-
Легочная гипертензия. Это стабильный рост давления в сосудах малого круга кровообращения, который негативно влияет на здоровье. Он приводит к недостаточному насыщению тканей кислородом, слабой отдаче углекислого газа и нарушениям клеточного дыхания. При прогрессировании развивается легочное сердце — необратимый дефект, представляющий риск для жизни.
-
Инфаркт. Возникает из-за катастрофической ишемии миокарда, чаще всего на поздних стадиях заболевания.
-
Инсульт. Это острый некроз тканей головного мозга. Вероятность смерти высока, но еще выше риск неврологического дефицита, включая немоту, слепоту и параличи.
-
У детей наблюдаются недостаточное физическое и психическое развитие, отставание, что становится заметным практически сразу и не вызывает трудностей в диагностике.
Несмотря на указанные риски, вероятность таких нарушений относительно мала. Обычно врачи выявляют порок до того, как он успевает нанести серьезный вред организму. Обследование требует лишь визуализации тканей, после чего можно определить подходящее лечение.
Дефект межжелудочковой перегородки у новорожденных и взрослых имеет схожие клинические проявления, а также одинаковые подходы к диагностике и лечению.
Нарушение всегда врожденное, и коррекция дает хорошие шансы на успешное восстановление. После лечения можно рассчитывать на качественную жизнь, если оно потребуется.
Профилактика развития патологии
К сожалению, на сегодняшний день нет способов полностью исключить риск развития порока сердца у плода. Женщина должна внимательно следить за своим здоровьем. Важно как можно раньше выявить заболевание и сосредоточиться на его устранении. Для этого рекомендуется:
- Встать на учет по беременности до конца первого триместра.
- Обратить внимание на питание, так как с пищей в организм поступают необходимые витамины и минералы.
- Регулярно посещать акушера и не пропускать плановые осмотры.
- Минимизировать употребление алкоголя, а лучше полностью отказаться от него, а также от курения и наркотиков.
Своевременная операция может гарантировать ребенку нормальную жизнь в будущем.
Источник: kcdc.ru
Этиология дефекта межжелудочковой перегородки
Врожденный ДМЖП (дефект межжелудочковой перегородки) возникает из-за нарушений в развитии эмбриона. Он может быть изолированным или сочетаться с другими патологиями сердца и сосудов, такими как синдром Дауна и несросшиеся кости твердого неба.
Факторы, влияющие на развитие этой болезни у беременных женщин:
- вирусные инфекции: краснуха, герпес, грипп, корь;
- системная красная волчанка;
- ионизирующее и рентгеновское излучение;
- отравление нитратами и фенолом;
- курение, наркомания, употребление алкоголя;
- сахарный диабет;
- прием медикаментов (нейролептики, противосудорожные препараты, антибиотики);
- стресс;
- неблагоприятные условия труда: работа с химикатами, красителями, бензином.
Также возможна генетическая предрасположенность, связанная с изменениями в структуре хромосом или точечными генными нарушениями. Такие случаи могут встречаться в семьях с историей подобных пороков у близких родственников. Патологическое течение беременности может привести к аномалиям межжелудочковой перегородки, включая ранний токсикоз и риск самопроизвольного аборта.
Дефект межжелудочковой перегородки может развиться и у взрослых на фоне тяжелого эндокардита или как осложнение острого нарушения кровообращения в сердечной мышце, например, при инфаркте.
Классификация ДМЖП
По величине отверстия различают:
- Малые (синдром Толочинова-Роже) — размер не более 3 мм.
- Большие — размер равен или превышает диаметр аорты.
Мелкие дефекты можно охарактеризовать как «много шума из ничего»: шум хорошо слышен, но выраженных гемодинамических нарушений нет. Множество больших дефектов межжелудочковой перегородки (ДМЖП) напоминает швейцарский сыр, и прогноз для такой патологии неблагоприятный.
По расположению дефекта выделяют:
- Перимембранозные отверстия (большинство) — находятся в верхней части перегородки рядом с аортальным клапаном. Могут закрыться без операции.
- Мышечные — расположены в мышечном отделе перегородки, удалены от клапанов.
- Нагребневые — находятся выше мышечного тяжа, отделяющего желудочек от выносящего конуса. Самостоятельного закрытия не происходит, встречаются реже остальных.
Гемодинамика дефекта межжелудочковой перегородки
Перегородка между желудочками занимает треть их поверхности. В верхней части она напоминает мембрану, а остальная часть состоит из мышечных волокон. Отверстия в перегородке могут быть самостоятельными патологиями или сочетаться с изменениями в клапанах и крупных сосудах. В некоторых случаях перегородка может отсутствовать полностью.
Формирование перегородки между камерами сердца завершается к четвертой декаде развития плода. Если срастание перегородки не происходит полностью, возникает дефект, который проявляется после родов, хотя во время беременности плод развивается нормально.
У новорожденного отклонения от нормальной гемодинамики развиваются по этапам:
-
Снижается давление в легочном круге, что приводит к сбросу крови из левого в правый желудочек.
-
Правые отделы сердца и сосуды легких испытывают повышенную нагрузку, их стенки утолщаются.
-
Увеличивается гипертензия малого круга кровообращения.
-
Давление между частями сердца выравнивается, самочувствие улучшается.
-
При прогрессировании склеротических изменений в легочных сосудах кровь начинает сбрасываться справа налево. Операция на этой стадии оказывается неэффективной.
Симптомы наличия дефекта межжелудочковой перегородки
Маленькое изолированное отверстие может вызывать незначительную слабость, астению и затрудненное дыхание при физической активности и кормлении. У таких детей часто отсутствуют нарушения развития, но иногда наблюдаются деформации грудной клетки в области сердца.
Большое отверстие между отделами сердца проявляется следующими признаками:
- пониженная масса тела;
- одышка при нагрузке и в покое;
- перерывы при сосании груди;
- повышенная потливость;
- бледность кожи;
- цианоз вокруг рта.
Дети постепенно слабеют, отстают в росте и чаще болеют простудами, которые могут осложняться бронхитами и острыми пневмониями.
В чем опасность патологии в детском и взрослом возрасте
При несвоевременном вмешательстве прогрессирует сердечная недостаточность. У детей в возрасте трех лет могут возникать боли в сердце, сильное сердцебиение, носовые кровотечения и обмороки. Цианоз становится постоянным, одышка проявляется даже в покое, и ребенку трудно спать лежа — он занимает полусидячее положение и страдает от кашля.
Признаки постоянного недостатка кислорода включают деформации пальцев рук и ногтей — «барабанные палочки» с «часовыми стеклами».
У взрослых пациентов различают два типа ДМЖП — врожденный и приобретенный. Врожденный дефект обычно небольшой, и без операции дети не могут достичь подросткового возраста. Такие пациенты часто хорошо компенсированы и могут заниматься спортом. Удовлетворительное состояние может также быть связано с одновременным сужением легочной артерии, что предотвращает переполнение легких.
Осложнения, требующие операции, могут включать:
- аневризму в области клапанов аорты;
- недостаточность аортального клапана;
- бактериальный эндокардит.
При приобретенных ДМЖП наблюдается нарастание признаков сердечной недостаточности, экстрасистолия, аритмия и застойные пневмонии. Постоянный поток крови через отверстие приводит к образованию тромбов, что может вызвать закупорку сосудов головного мозга и инсульты.
Можно ли забеременеть и выносить ребенка с ДМЖП
Если ДМЖП мелкий, женщина с такой патологией может планировать беременность, нормально вынашивать ребенка и рожать естественным способом без кесарева сечения.
При значительном отверстии в перегородке, недостаточности сердечной деятельности, нарушении ритма и повышенном давлении в малом круге кровообращения беременная рискует столкнуться с серьезными осложнениями.
Высокая легочная гипертензия является показанием для прерывания беременности. Также следует учитывать, что ребенок может унаследовать подобный или другой порок сердца.
Диагностика ДМЖП у детей и взрослых
Для диагностики ДМЖП учитываются анамнез, состояние пациента, наличие сердечной недостаточности, цвет кожных покровов, соответствие веса и роста возрастным нормам, деформация грудной клетки по типу «сердечного горба», частота сердцебиения, ритм сердечных сокращений, а также размеры печени и селезенки.
Аускультация шума
Характерным диагностическим признаком является сердечный шум. Мелкий дефект вызывает грубый систолический шум во 2-м межреберье слева от грудины, который можно обнаружить в первые недели жизни ребенка.
При переполнении легких кровью возникает рефлекторный спазм стенок сосудов из-за перерастяжения. Это улучшает клиническую картину: шум слабеет, появляется расщепление и акцент второго тона, слышимый над легочной артерией.
На следующей стадии акцент усиливается и приобретает металлический оттенок. Вместо слабеющего систолического шума нарастает диастолический. В легких дыхание ослаблено, слышны свистящие хрипы.
Можно ли прослушать шум у плода
В период внутриутробного развития давление в малом круге кровообращения и большом круге не отличается. Плод развивается нормально до рождения, шум в сердце не определяется. Диагностика дефекта межжелудочковой перегородки (ДМЖП) возможна в редких случаях по косвенным признакам, таким как увеличенная толщина воротникового пространства и правого желудочка. Эти признаки выявляют при ультразвуковом исследовании в 16% случаев.
Рентгенологическое обследование
Мелкие дефекты (до 3 мм) могут не отображаться на рентгенограмме. При наличии крупных отверстий легочный рисунок усиливается, правые отделы сердца увеличиваются, наблюдается повышенная пульсация корней и признаки застойных изменений. В косой проекции форма сердца напоминает грушу.
Электрокардиография
ДМЖП на ЭКГ проявляется характерными признаками: увеличением желудочков сердца. Сначала наблюдаются признаки перегрузки левых отделов, затем и правых. У взрослых пациентов часто встречаются мерцательные аритмии и экстрасистолы. Также может нарушаться проводимость по типу правосторонней блокады пучка Гиса и пароксизмальной тахикардии (синдром Вольфа-Паркинсона-Уайта).
Двухмерная допплер-эхокардиография
Это исследование позволяет определить размер ДМЖП, направление сброса, функцию сердечных клапанов, степень гипертрофии желудочков и предсердий, а также оценить повышение давления в МКК. Из неинвазивных методов это обследование является наиболее информативным.
О том, как выглядит ДМЖП на ЭхоКГ, смотрите в этом видео:
Лечение дефекта межжелудочковой перегородки
Выбор метода терапии ДМЖП зависит от размеров дефекта, степени нарушения гемодинамики и возможности радикального оперативного вмешательства.
Консервативное лечение применяется при гипертензии МКК и сердечной недостаточности. Назначают мочегонные и гипотензивные препараты, в основном ингибиторы ангиотензинконвертирующего фермента (Каптоприл, Рамиприл), а также медикаменты, улучшающие питание сердечной мышцы и её устойчивость к гипоксии.
Может ли самостоятельно произойти закрытие ДМЖП у детей
Если у ребенка нет симптомов недостаточности кровообращения, он растет и развивается нормально, а размеры отверстия небольшие, операцию можно отложить. Дефект может исчезнуть к 2-3 годам жизни. В некоторых случаях наблюдается более позднее заращение ДМЖП.
Насколько эффективна операция у детей первого года жизни
Оперативное лечение показано при крупном дефекте, который вызывает сброс крови из левого желудочка в правый, а также при увеличении правых отделов сердца и отсутствии выраженных склеротических изменений в легких. Раннее проведение операции является ключевым условием для ее успеха. Оптимальный период для хирургического вмешательства составляет от одного до 2,5 лет.
Особенности проведения операции при ДМЖП
К радикальным хирургическим методам устранения дефекта перегородки относятся:
- Ушивание отверстия при небольших размерах.
- Пластика большого ДМЖП с использованием заплат из синтетических (дакрон, тефлон) или биологических (ауто- или ксеноперикард) материалов.
- Внутрисосудистая закупорка.
Показаниями для паллиативного лечения являются дефицит веса у ребенка при значительном сбросе крови в легкие и сложные сочетанные сердечные аномалии, требующие длительной радикальной операции.
Таким детям проводят искусственное сужение легочной артерии с помощью манжетки. Это препятствует развитию легочной гипертензии и подготавливает к лечению в более старшем возрасте.
Оперативное вмешательство противопоказано при переориентации сброса крови из правого в левый желудочек, что указывает на утолщение и сужение легочных сосудов. В этом случае после закрытия ДМЖП правый желудочек не сможет прокачивать кровь.
О симптомах, диагностике и лечении ДМЖП смотрите в этом видео:
Источник: CardioBook.ru