Как помочь себе или близкому во время приступа судорог или изменения сознания
(Также читайте отдельные рекомендации — главу «Введение противосудорожных средств в домашних условиях для прерывания или предотвращения часто повторяющихся приступов»)
В большинстве случаев мне удается предотвратить повторение приступов у пациента. Однако в начале лечения или после прекращения приема лекарств приступы могут повторяться. По данным ученых из европейских и американских центров по лечению эпилепсии, у 20% больных не удается полностью снять приступы (в таких случаях используется термин «неконтролируемая эпилепсия»). Поэтому пациенту и его близким необходимо знать, как действовать при приступе. Рекомендуется ознакомиться с рекомендациями «Какие бывают типы приступов. Как они развиваются и протекают».
Как помочь перед приступом
Иногда перед приступом отмечается изменение поведения, чаще — внутреннее чувство приближения приступа (аура). Эти предшествующие симптомы обычно постоянны для каждого пациента.
Важно научить человека обращать внимание на предвестники и ауру приступов, чтобы он успел найти безопасное место. Если приступы сопровождаются падениями или судорогами, пациенту следует лечь перед началом приступа, желательно на мягкую поверхность.
Взрослых и детей, если они достаточно большие, нужно расспросить об этих ощущениях (ауре) перед приступом. Некоторые люди могут предотвратить приступ, если заметят ауру. Для этого необходимы следующие условия:
- Сохраненный интеллект у взрослого или достаточный возраст у ребенка.
- Наличие предвестников или ауры перед приступом.
- Наличие провоцирующих факторов.
Естественные способы прерывания начинающегося приступа часто заключаются в отвлечении внимания от участка тела, где начинается приступ. Например, громкое чихание может помочь отвлечь внимание.
Если приступ начинается с непроизвольного движения конечности (например, сгибания кисти), его можно подавить противоположным движением (распрямить кисть). Удержание конечности в покое также может помочь. Если приступ начинается с покалывания в руке, пациент может попытаться прервать его, крепко сжав эту конечность другой рукой. При ощущении необычного запаха можно вдохнуть более сильный запах нашатырного спирта.
Некоторые пациенты используют более сложные психологические приемы для отвлечения, меняя темп и образы мышления. Другие способы подавления приступа включают противодействие эмоциям, вызывающим приступ. Например, если приступы возникают на фоне грусти, можно попробовать самовозбуждение. Один из пациентов заметил, что он может остановить приступ, громко произнеся слово «Нет!» или резко переключив внимание.
Как помочь во время приступа
Для окружающих нет реальных способов прервать уже начавшийся приступ — он обычно заканчивается сам, когда истощается эпирезряд в мозгу. Ваша помощь заключается в предотвращении травм у больного:
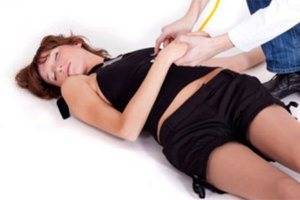
- Не перемещайте больного во время приступа, кроме случаев, когда он находится рядом с острыми или горячими предметами, электрооборудованием или на проезжей части.
- При общих судорогах разместите голову больного на чем-то мягком, например, на свернутой одежде, или подложите свою руку под затылок. Не удерживайте голову или другие части тела в неподвижном состоянии, так как это может привести к травмам.
- Для облегчения дыхания расслабьте тугие части одежды, расстегните воротник. Если больной лежит лицом вниз, поверните его на бок или спину.
- Нельзя давать питье больному во время приступа или при нарушенном сознании из-за риска захлебнуться.
Некоторые пациенты могут прикусить язык или щеку во время судорог. Не спешите изготавливать специальные бруски для предотвращения прикуса языка — лечение обычно позволяет значительно уменьшить такие приступы. Не стоит помещать между зубами больного ложку или другие предметы, так как это может привести к травмам.
Как помочь после приступа
После окончания приступа ваша помощь заключается в следующем:
- Перенесите человека на удобное место или помогите ему дойти, если он хочет спать. Не будите его, пока он сам не проснется. Если после приступа он не приходит в себя и спит слишком глубоко, можно слегка потормошить его, чтобы проверить реакцию. Если он не реагирует, вызывайте скорую помощь.
- После полного восстановления сознания рекомендуется дать чашку сладкого чая, но не стоит прерывать его сон, если он заснул после приступа.
Некоторые приступы без судорог также требуют помощи, особенно состояния измененного сознания, когда человек может совершать неосознанные движения. В этом случае мягко измените направление его движения, уберите опасные предметы и спокойно разговаривайте с ним.
Что нельзя делать при приступе
Не используйте народные методы, такие как накрытие больного, жжение предметов или раздражение точек на теле. Не пытайтесь делать искусственное дыхание или непрямой массаж сердца во время судорог — это бессмысленно, так как дыхательные мышцы не позволяют вдохнуть воздух. После прекращения судорог дыхание обычно восстанавливается самостоятельно.
Ничего не помещайте в рот человеку во время приступа.
Существует ли угроза жизни при приступе
При правильном лечении и выполнении рекомендаций опасности для жизни нет.
Некоторые приступы сопровождаются тоническими судорогами, которые могут затрагивать дыхательные мышцы, что делает дыхание невозможным. Обычно период тонических судорог кратковременен. Если он затягивается, признаком кислородного голодания является синюшный оттенок кожи и губ. Небольшая синюшность губ и носогубного треугольника часто бывает при обычном приступе и не опасна.
Опасность представляет более выраженная синюшность, распространяющаяся на лицо и другие части тела. Такие тяжелые приступы могут возникать при недостаточном лечении или эпилептическом статусе, когда приступ продолжается более 15 минут или повторяется без восстановления сознания между приступами.
Также существует риск рвоты во время или сразу после приступа, что может привести к попаданию рвотных масс в дыхательные пути. Поэтому не паникуйте, а ждите момента, когда сможете повернуть человека на бок, чтобы он не задохнулся.
При бессознательном состоянии больного необходимо контролировать его положение, чтобы избежать удушья. Особенно опасны ночные тонические приступы, когда рядом никого нет. Если у ребенка с ночными приступами есть привычка спать на животе, нужно отучать его от этого.
За всю мою практику не было случаев смерти больного при приступе дома или на улице — вышеуказанные рекомендации служат дополнительной страховкой.
Исключением являются приступы в виде ларингоспазма у детей первого года жизни (спазмофилия). Ларингоспазм — это спазм дыхательных путей, который может сопровождаться или не сопровождаться судорогами. При ларингоспазме дыхание затруднено, иногда со звуком, напоминающим петушиный крик. Искусственное дыхание может помочь при остановке дыхания.
Если приступ произошел в воде
- Поддерживайте ребенка так, чтобы его голова находилась над поверхностью воды.
- После извлечения из воды проверьте, дышит ли он. Если нет, положите его животом на колено, очистите рот от слизи, затем переверните на спину и сделайте искусственное дыхание «рот в рот».
- Даже если после пребывания под водой спасенный человек не жалуется, вызовите скорую помощь, так как вода в легких может вызвать осложнения.
Когда вызывать скорую помощь
Во время приступа оставайтесь рядом с больным и выполняйте вышеописанные действия. После окончания приступа вызывайте скорую в следующих случаях:
- Если судорожная часть приступа продолжалась дольше, чем обычно, или более 5 минут.
- Если приступ повторился (два и более приступа за несколько часов).
- Если больной после приступа не приходит в себя и спит слишком глубоко.
- Если после приступа наблюдается спутанное сознание или заметные травмы.
Врач скорой помощи может назначить введение диазепама или оксибутирата натрия для прерывания приступа. Эти препараты вводятся внутримышечно и начинают действовать через 15-20 минут. Желательно иметь их дома и краткую выписку из истории болезни о дозировке.
К оглавлению статьи «Судороги, эпилептические приступы и эпилепсия».
Источник: www.nevromed.ru
Эпилепсия у детей
Дети чувствительны к изменениям внешних и внутренних факторов, поэтому даже жар может спровоцировать приступ эпилепсии. У детей симптомы болезни проявляются в три раза чаще, чем у взрослых. Главные причины эпилепсии — пренатальные и перинатальные осложнения:
- травмы при родах,
- гипоксия (кислородное голодание мозга),
- инфекционные болезни в период эмбрионального развития (токсоплазмоз, цитомегалия, краснуха).
После первого приступа риск повторных судорог составляет 23-71%. Важно обратиться к врачу при первых признаках. Без лечения в 40-50% случаев повторные приступы возникают в течение двух лет, что также увеличивает риск летального исхода.
Частые судорожные припадки в детском возрасте могут привести к развитию эпилепсии. Высокая температура также может вызвать судороги. Во время приступа может происходить остановка дыхания и гипоксия мозга — распространенная причина эпилепсии.
Приступ эпилепсии у детей обычно сопровождается следующими симптомами:
- потеря сознания,
- конвульсии мышц всего тела,
- непроизвольное мочеиспускание или дефекация,
- перенапряжение мышц (выпрямление ног, сгибание рук),
- хаотичное движение частей тела (подергивание конечностей, сморщивание губ, закатывание глаз).
Среди проявлений детской эпилепсии выделяются абсансы, атонические и ювенильные миоклонические приступы.
При абсансах ребенок не падает, конвульсии отсутствуют. Он замирает на несколько секунд с отрешенным взглядом и отсутствием реакции. Длительность абсанса — от нескольких секунд до полуминуты. Абсансная эпилепсия чаще наблюдается у девочек (в два раза) и проявляется в 6-7 лет. С возрастом приступы могут исчезать или изменять форму.
Атонические приступы характеризуются резкой потерей сознания и полным расслаблением тела. Это может привести к травмам при падении. Признаки атонических приступов схожи с обмороком.
Детский инфантильный спазм проявляется внезапным сведением рук к грудной клетке, наклоном вперед и выпрямлением ног. Часто такие спазмы наблюдаются утром сразу после пробуждения, особенно у детей до 3 лет.
Ювенильные миоклонические приступы возникают в подростковом возрасте (13-15 лет) и проявляются внезапными непроизвольными подергиваниями конечностей в течение часа перед пробуждением.
Факты о заболевании:
- Каждый год регистрируется 5-10 случаев эпилепсии на 1000 населения.
- Эпилепсия чаще встречается у мужчин, чем у женщин.
- Высокие показатели заболеваемости наблюдаются в раннем детстве и у людей старше 65 лет.
- Низкий уровень жизни является определяющим фактором в развитии заболевания.
- У 40% пациентов нет дополнительных интеллектуальных, поведенческих или неврологических расстройств.
- 30% больных страдают эпилепсией на протяжении всей жизни.
- В среднем эпилепсия длится 10 лет, у 50% пациентов период приступов не превышает 2 лет.
- Смертность у 30% пациентов с эпилепсией связана с приступами, также нередки случаи смерти во время сна.
Эпилепсия у взрослых
Эпилептические приступы, возникающие после двадцати лет, обычно имеют симптоматическую природу. Причинами эпилепсии могут быть:
- травмы головы
- опухоли
- аневризмы
- инсульт
- абсцесс мозга
- менингит и энцефалит
- воспалительные гранулемы
Симптомы эпилепсии у взрослых проявляются в различных формах припадков. Если эпилептический очаг локализован в определенных участках мозга (лобная, теменная, височная или затылочная эпилепсия), такие приступы называют фокальными или парциальными. Генерализованные приступы возникают из-за патологических изменений биоэлектрической активности всего мозга.
Классификация генерализованных припадков включает: абсансы, тонико-клонические, миоклонические, клонические, тонические и атонические.
Наиболее характерным является большой эпилептический приступ, который начинается внезапно и не связан с внешними факторами:
- Появление ауры (необычных ощущений) за несколько секунд до приступа.
- Человек теряет сознание и падает, издавая громкий крик из-за спазма голосовой щели и сокращения диафрагмы.
- Дыхание останавливается.
- Начинаются тонические судороги (15-20 секунд): мышцы напряжены, тело и конечности вытягиваются, голова запрокидывается назад.
- Вены на шее набухают, челюсти сжаты, лицо становится мертвенно-бледным.
- Затем наступает клоническая фаза (2-3 минуты) с толчкообразными судорогами всего тела.
- Отмечается западание языка, скопление слюны и хриплое дыхание.
- Цианоз медленно исчезает, изо рта выделяется пена (часто с кровью от прикусывания языка).
- Судороги постепенно утихают, и тело расслабляется.
- После приступа зрачки расширены, человек не реагирует.
- Часто наблюдается непроизвольное мочеиспускание.
- Спустя несколько минут возвращается сознание, появляется ощущение разбитости и сонливости. О самом приступе человек ничего не помнит.
За 1-2 дня до приступа могут появляться предвестники: головная боль, плохое самочувствие, повышенная раздражительность.
Если приступы продолжаются долго и следуют один за другим, это называется эпилептическим статусом.
Наиболее распространенной причиной фокальных припадков являются опухоли в височной доле — височная эпилепсия. Признаки начинаются с вегетативной ауры:
- тошнота
- боль в животе или сердце
- учащенное сердцебиение
- потливость
- затрудненное дыхание
Сознание больного изменяется: мысли теряют связь с предшествующими действиями и реальной обстановкой. Человек становится непредсказуемым, его личность меняется.
Приступ височной эпилепсии может длиться несколько минут или затягиваться на часы и дни, что часто приводит к серьезным изменениям личности.
Эпилепсия — одно из наиболее распространенных неврологических заболеваний. Она встречается в 10 раз чаще рассеянного склероза и в 100 раз чаще болезни двигательных нейронов (бокового амиотрофического склероза).
Задачи консервативного лечения эпилепсии
Эпилепсия лечится консервативно или хирургически. Также возможно народное лечение с использованием трав, их настоев, отваров и продуктов пчеловодства.
Исследования показывают, что эпилепсия излечима в 50-80% случаев. Правильно подобранное медикаментозное лечение может привести к стойкой ремиссии. У пациентов, у которых эпилепсия была впервые диагностирована и начато лечение, в 60% случаев после первого курса терапии симптомы больше не беспокоили или отступали на 2-5 лет.
Консервативное лечение включает прием противоэпилептических препаратов. Основные задачи терапии:
- Правильная дифференциальная диагностика формы эпилепсии и приступов для адекватного подбора медикаментов.
- Выявление причины эпилепсии (симптоматическая форма) и исключение структурных дефектов головного мозга (опухоль, аневризма).
- Устранение факторов, провоцирующих припадки (алкоголь, перенапряжение, гипертермия, недосыпание).
- Купирование приступа или эпилептического статуса с помощью противосудорожных препаратов и оказания первой помощи. Обязательно контролировать проходимость дыхательных путей и предотвращать прикусывание языка, а также ограждать пациента от возможных травм.
Медикаментозное лечение эпилепсии
С помощью лекарств можно контролировать приступы эпилепсии. Для этого необходимо:
- Принимать медикаменты строго по назначению врача.
- Консультироваться с врачом при желании заменить назначенный противоэпилептический препарат на генерик.
- Не прекращать прием лекарств самостоятельно.
- Сообщать врачу о появлении или исчезновении депрессии, необычных перепадах настроения и изменениях в самочувствии.
При своевременной диагностике половина пациентов живет без приступов, принимая один назначенный препарат.
Терапию начинают с небольшой дозы противоэпилептического препарата. Рекомендуется монотерапия (лечение одним препаратом). Если приступы продолжаются и состояние не стабилизируется, дозу постепенно увеличивают до достижения положительного эффекта.
При парциальных припадках применяются:
- Карбамазепин: Финлепсин (50 табл. 260 руб), Карбамазепин (50 табл. 40 руб), Зептол, Тимонил, Тегретол (табл. 300-400 руб), Карбасан, Актиневрал.
- Вальпроаты: Конвулекс (сироп 130 руб, капли 180 руб), Конвулекс Ретард (табл. 300-600 руб), Депакин Хроно (табл. 30 шт. 580 руб), Энкорат-Хроно (табл. 130 руб), Вальпарин Ретард (табл. 30 шт. 380 руб, 100 шт. 600-900 руб).
- Фенитоин: Дифенин (50 руб).
- Фенобарбитал: Люминал.
Карбамазепин и вальпроаты – препараты первой линии. Фенитоин и фенобарбитал имеют множество побочных эффектов и применяются реже.
Суточная доза карбамазепина составляет 600-1200 мг, вальпроатов – 1000-2500 мг, которые принимаются в 2-3 приема.
Удобны в применении пролонгированные препараты – ретардные формы, которые принимаются 1-2 раза в сутки. К ним относятся Депакин Хроно, Тегретол — ПЦ, Финлепсин Ретард.
При генерализованных приступах назначают вальпроаты и карбамазепин. Идиопатическая генерализованная эпилепсия лечится вальпроатами. При абсансах используется Этосуксимид. Карбамазепин и фенитоин неэффективны при миоклонических припадках.
В последние годы активно применяются новые противоэпилептические препараты — Ламотриджин и Тиагабин, которые показали свою эффективность.
Прекращение лечения возможно при отсутствии эпилептических приступов в течение пяти лет, с постепенным снижением дозы до полной отмены.
При эпилептическом статусе лечение осуществляется с помощью сибазона (Седуксен, Диазепам), который вводят медленно внутривенно (2 мл по 10 мг препарата растворяют в 20 мл 40% глюкозы). Повторное введение возможно через 10-15 минут. При неэффективности сибазона применяют Гексенал, Фенитоин, тиопентал натрия (1 г препарата растворяют в физрастворе и вводят в виде 1-5% раствора). После введения 5-10 мл препарата делают минутные паузы, чтобы избежать угнетения дыхания и гемодинамики.
Ингаляционный наркоз закисью азота с кислородом (2:1) целесообразно использовать при неэффективности внутривенного введения препаратов. Он противопоказан пациентам в коме, с коллапсом и расстройствами дыхания.
Радикальный метод лечения
Хирургическое вмешательство показано при очаговой эпилепсии симптоматического происхождения, вызванной опухолью, аневризмой, абсцессом или другими структурными изменениями мозга.
Процедура часто проводится под местной анестезией, что позволяет контролировать состояние пациента и избегать повреждений функционально важных участков мозга, таких как речевые и двигательные зоны.
Часто хирургически устраняют височную эпилепсию. Это может быть резекция височной доли или более щадящий метод — избирательное удаление гиппокампа и миндалевидного тела. В 70-90% случаев после операции припадки исчезают.
В некоторых случаях, при недоразвитии одного из полушарий мозга у детей и гемиплегии, может быть показано удаление пораженного полушария (гемисферэктомия).
При диагностике первичной идиопатической эпилепсии может применяться пересечение мозолистого тела (каллезотомия) для разрыва межгемисферных связей и предотвращения генерализации припадка.
Лечение эпилепсии народными методами
В качестве вспомогательной терапии эпилепсии можно использовать народные средства. Домашние рецепты помогают снизить частоту и выраженность приступов, усиливают действие антиконвульсантов и укрепляют организм.
Вот несколько народных рецептов от эпилепсии:
- Сбор: цветы лаванды, мяты перечной, корни валерианы и примулы. Смешанные компоненты залить 1 стаканом кипятка, настаивать 15 минут и процедить. Принимать трижды в день за полчаса до еды по одному стакану.
- Настой водный: 100 г свежей травы пустырника залить 500 мл кипятка и настаивать два часа. Процеженный настой принимать равными частями четыре раза в день перед едой.
- Настой спиртовой: подсушенные листья омелы белой залить 96% спиртом в соотношении 1:1 и настаивать неделю в темном месте. Принимать утром по четыре капли в течение 10 дней, затем сделать перерыв на 10 дней и повторить курс.
Лечение эпилепсии должно проходить под наблюдением врача. Если пациент предпочитает народные методы как основную терапию, важно контролировать течение болезни. При изменении характера приступов (участие или увеличение продолжительности) необходимо срочно обратиться к невропатологу.
Эпилепсия — серьезное заболевание, которое влияет на жизнь пациента, ограничивает выбор профессии и затрудняет личные отношения. Однако эпилепсия поддается лечению. Своевременная диагностика и адекватное лечение помогут справиться с болезнью.
Источник: zdravotvet.ru
Что такое эпилепсия?
Эпилепсия — распространённое психоневрологическое заболевание с хроническим течением. Для него характерны внезапные эпилептические припадки, вызванные спонтанным возбуждением в определённых участках головного мозга.
Приступы проявляются временными расстройствами чувствительных, двигательных, мыслительных и вегетативных функций.
Частота заболевания составляет 8-11% среди населения любой страны, независимо от климата и уровня экономического развития. На практике каждый 12-й человек иногда испытывает микропризнаки эпилепсии.
Многие считают эпилепсию неизлечимой и воспринимают её как «божественную кару». Однако современная медицина опровергает это мнение. Противоэпилептические средства помогают 63% пациентов, а у 18% значительно уменьшают клинические проявления.
Основное лечение включает длительную и регулярную лекарственную терапию, а также соблюдение здорового образа жизни.
Причины эпилепсии разнообразны, и ВОЗ выделяет три основные группы:
- Идиопатическая — заболевание передаётся по наследству, часто через поколения. Мозг не повреждён, но нейроны имеют специфическую реакцию. Приступы возникают без объяснимой причины.
- Симптоматическая — всегда есть причина развития очагов патологической импульсации, такие как травмы, интоксикации, опухоли или пороки развития. Эта форма наиболее непредсказуема, так как приступ может быть спровоцирован малейшим раздражителем, например, испугом или усталостью.
- Криптогенная — истинная причина возникновения импульсных очагов остаётся неясной.
Когда возникает эпилепсия?
Припадки часто наблюдаются у новорожденных с высокой температурой. Однако это не означает, что у них разовьется эпилепсия. Это заболевание может возникнуть у любого человека в любом возрасте, но чаще встречается у детей и подростков.
75% случаев эпилепсии регистрируются у людей до 20 лет. У взрослых старше двадцати лет причиной обычно становятся травмы или инсульты. Группа риска включает людей старше шестидесяти лет.
Симптомы эпилепсии
Проявления эпилептических приступов варьируются у разных пациентов. Симптомы зависят от зон головного мозга, где возникают и распространяются патологические разряды. Признаки связаны с функциями пораженных участков мозга. Возможны двигательные расстройства, нарушения речи, изменения мышечного тонуса и психических процессов, как изолированно, так и в различных комбинациях.
Выраженность и набор симптомов также зависят от конкретного типа эпилепсии.
Джексоновские приступы
При джексоновских приступах патологическое раздражение затрагивает определённую зону мозга, не распространяясь на соседние области. Поэтому проявления касаются строго определённых групп мышц. Психомоторные расстройства обычно кратковременны; человек остаётся в сознании, но его состояние характеризуется спутанностью и потерей контакта с окружающими. Больной не осознаёт свои нарушения и отклоняет попытки помощи. Через несколько минут состояние полностью нормализуется.
Судорожные подергивания или онемение могут начинаться с кисти руки, стопы или голени, но могут распространиться на всю половину тела или перейти в большой судорожный припадок. В последнем случае речь идёт о вторичном генерализованном приступе.
Большой судорожный припадок состоит из нескольких фаз:
- Предвестники – за несколько часов до приступа у больного возникает тревожное состояние, сопровождающееся нарастанием нервного возбуждения. Очаг патологической активности в головном мозге постепенно расширяется, охватывая новые отделы;
- Тонические судороги – все мышцы резко напрягаются, голова запрокидывается, больной падает и ударяется о пол. Тело выгибается дугой и удерживается в этом положении. Из-за остановки дыхания лицо синеет. Эта фаза длится около 30 секунд, редко – до минуты;
- Клонические судороги – все мышцы тела быстро ритмично сокращаются. Увеличивается слюноотделение, образуется пена изо рта. Продолжительность – до 5 минут, после чего дыхание восстанавливается, а синюшность лица исчезает;
- Ступор – в очаге патологической активности начинается сильное торможение, все мышцы расслабляются, возможно непроизвольное отхождение мочи и кала. Больной теряет сознание, рефлексы отсутствуют. Эта фаза может длиться до 30 минут;
- Сон.
После пробуждения у больного могут сохраняться головные боли, слабость и двигательные нарушения в течение 2-3 дней.
Малые приступы
Малые приступы проявляются менее ярко. Они могут включать серии подергиваний мимических мышц, резкое падение мышечного тонуса, из-за чего человек может упасть, или, наоборот, напряжение всех мышц, когда больной застывает в определенной позе. Сознание при этом сохраняется. Возможны временные «отсутствия» — абсансы, когда человек на несколько секунд замирает и может закатить глаза. После приступа он не помнит о произошедшем. Малые приступы часто начинаются в дошкольном возрасте.
Эпилептический статус
Эпилептический статус — это серия приступов, которые следуют друг за другом. Между приступами пациент не приходит в сознание, у него сниженный мышечный тонус и отсутствуют рефлексы. Зрачки могут быть расширены, сужены или разного размера, а пульс либо учащенный, либо едва прощупывается. Это состояние требует немедленной медицинской помощи, так как сопровождается нарастающей гипоксией и отеком головного мозга. Без своевременного вмешательства возможны необратимые последствия и летальный исход.
Все эпилептические приступы начинаются внезапно и заканчиваются спонтанно.
По теме: Все формы эпилепсии
Причины эпилепсии
Нет единой причины эпилепсии, которая могла бы объяснить её появление. Это заболевание не является наследственным в прямом смысле, но в семьях, где кто-то страдал эпилепсией, вероятность заболевания выше. Около 40% больных имеют близких родственников с этой болезнью.
Существует несколько видов эпилептических припадков, различающихся по тяжести. Приступ, затрагивающий только одну часть мозга, называется парциальным или фокальным. Если страдает весь мозг, такой приступ называется генерализованным. Также бывают смешанные приступы, которые начинаются с одной части мозга и затем охватывают весь орган.
К сожалению, в 70% случаев причина заболевания остаётся невыясненной.
Часто встречаются следующие причины эпилепсии: черепно-мозговая травма, инсульт, опухоли головного мозга, недостаток кислорода и кровоснабжения при рождении, нарушения строения мозга (мальформации), менингит, вирусные и паразитарные заболевания, абсцесс мозга.
Эпилепсия передаётся ли по наследству?
Наличие опухолей головного мозга у предков увеличивает вероятность передачи заболевания потомкам, особенно при идиопатическом варианте. Если у клеток ЦНС есть генетическая предрасположенность к гиперреактивности, риск проявления эпилепсии у потомков возрастает.
Существует также симптоматический вариант, где решающим фактором является интенсивность генетической передачи свойств нейронов мозга, таких как возбудимость и устойчивость к физическим воздействиям. Например, человек с нормальной генетикой может перенести удар по голове, в то время как человек с предрасположенностью может отреагировать генерализованным припадком эпилепсии.
Криптогенная форма эпилепсии остается малоизученной, и причины её развития до конца не понятны.
Можно ли пить при эпилепсии?
Однозначный ответ — нет! При эпилепсии употребление алкогольных напитков строго запрещено. Это может спровоцировать генерализованный судорожный припадок с вероятностью 77%, который может стать последним в жизни.
Эпилепсия — серьезное неврологическое заболевание. Соблюдая рекомендации и ведя «правильный» образ жизни, люди могут жить спокойно. Однако нарушение лекарственного режима или пренебрежение запретами (алкоголь, наркотики) может привести к состоянию, угрожающему здоровью.
Какие нужны обследования?
Для диагностики заболевания врач изучает анамнез пациента и его родственников. Поставить точный диагноз сложно. Врач проверяет симптомы, частоту припадков и подробно описывает их, поскольку человек, перенесший припадок, обычно ничего не помнит. Затем проводится электроэнцефалография — безболезненная процедура, фиксирующая активность мозга. Также могут применяться компьютерная, позитронно-эмиссионная и магнитно-резонансная томография.
Какой прогноз?
Если эпилепсия правильно лечится, в 80% случаев пациенты живут без припадков и ограничений в активности.
Многим людям необходимо всю жизнь принимать противоэпилептические препараты для предотвращения приступов. В редких случаях врач может отменить лекарства, если пациент не испытывает приступов в течение нескольких лет. Эпилепсия опасна, так как удушье (например, если человек упал лицом на подушку) или падения могут привести к травмам или смерти. Кроме того, эпилептические припадки могут возникать подряд в короткий промежуток времени, что может вызвать остановку дыхания.
Генерализованные тонико-клонические приступы могут закончиться летальным исходом. Люди, страдающие от этих приступов, нуждаются в постоянном наблюдении, хотя бы со стороны родственников.
По теме: Кетогенная диета при эпилепсии
Какие последствия?
Больные эпилепсией часто сталкиваются с тем, что их приступы пугают окружающих. Дети могут испытывать трудности в общении с одноклассниками, которые начинают их избегать. Маленьким детям с этим заболеванием запрещено участвовать в спортивных играх и соревнованиях. Даже при правильной противоэпилептической терапии могут возникать гиперактивность и трудности в обучении.
Некоторым людям может потребоваться ограничение в определенных видах деятельности, например, в вождении автомобиля. Тем, кто тяжело болен эпилепсией, важно следить за своим психическим состоянием, которое тесно связано с заболеванием.
Как лечить эпилепсию?
Несмотря на серьезность заболевания, при своевременной диагностике и правильном лечении эпилепсия излечима в половине случаев. Стойкая ремиссия достигается примерно у 80% пациентов. Если диагноз установлен впервые и сразу начато медикаментозное лечение, у двух третей больных припадки либо не повторяются, либо затихают на несколько лет.
Лечение эпилепсии зависит от типа заболевания, формы, симптомов и возраста пациента. Чаще всего используется консервативный метод, так как противоэпилептические препараты оказывают стойкий положительный эффект почти у 90% больных.
Медикаментозное лечение эпилепсии включает несколько этапов:
- Дифференциальная диагностика – определяет форму заболевания и тип приступов для подбора препарата;
- Установление причин – при симптоматической форме необходимо обследование головного мозга на наличие структурных дефектов, таких как аневризмы или новообразования;
- Предупреждение приступов – важно исключить факторы риска: переутомление, недосыпание, стрессы, переохлаждение и употребление алкоголя;
- Купирование эпилептического статуса или единичных приступов – осуществляется с помощью неотложной помощи и назначения противосудорожного препарата или комплекса медикаментов.
Важно проинформировать близких о диагнозе и правильном поведении во время припадка, чтобы они могли защитить больного от травм при падении и конвульсиях, а также предотвратить западание языка и остановку дыхания.
Медикаментозное лечение эпилепсии
Регулярный прием назначенных медикаментов обеспечивает спокойную жизнь без приступов. Нельзя начинать принимать лекарства только при появлении эпилептической ауры. Если бы таблетки были приняты вовремя, предвестников приступа, скорее всего, не возникло бы.
Во время консервативного лечения эпилепсии пациент должен соблюдать следующие правила:
- Строго придерживаться графика приема препаратов и не изменять дозировку;
- Не назначать себе самостоятельно другие лекарства по совету друзей или провизоров;
- При необходимости перейти на аналог назначенного препарата из-за отсутствия в аптеке или высокой цены, сообщить лечащему врачу и получить консультацию по выбору замены;
- Не прекращать лечение при достижении положительной динамики без разрешения невропатолога;
- Своевременно сообщать врачу обо всех необычных симптомах и изменениях в состоянии, настроении и самочувствии.
Более половины пациентов после первичной диагностики и назначения одного противоэпилептического препарата живут без приступов долгие годы, придерживаясь монотерапии. Главная задача невропатолога — подобрать оптимальную дозировку. Лечение начинается с малых доз, при этом состояние пациента тщательно контролируется. Если приступы не удается купировать сразу, дозировку постепенно увеличивают до достижения стойкой ремиссии.
Пациентам с парциальными эпилептическими припадками назначают следующие группы препаратов:
- Карбоксамиды: Карбамазепин (40 рублей за упаковку 50 табл.), Финлепсин (260 рублей за упаковку 50 табл.), Актинервал, Тимонил, Зептол, Карбасан, Таргетол (300-400 рублей за упаковку 50 табл.);
- Вальпроаты: Депакин Хроно (580 рублей за упаковку 30 табл.), Энкорат Хроно (130 рублей за упаковку 30 табл.), Конвулекс (в каплях — 180 рублей, в сиропе — 130 рублей), Конвулекс Ретард (300-600 рублей за упаковку 30-60 табл.), Вальпарин Ретард (380-600-900 рублей за упаковку 30-50-100 табл.);
- Фенитоины: Дифенин (40-50 рублей за упаковку 20 табл.);
- Фенобарбитал: отечественный (10-20 рублей за упаковку 20 табл.), зарубежный аналог Люминал (5000-6500 рублей).
К препаратам первой очереди при лечении эпилепсии относятся вальпроаты и карбоксамиды, которые обеспечивают хороший терапевтический эффект с минимальными побочными эффектами. В сутки пациенту назначают 600-1200 мг Карбамазепина или 1000-2500 мг Депакина, в зависимости от тяжести заболевания. Дозировку разделяют на 2-3 приема.
Фенобарбитал и препараты фенитоинового ряда считаются устаревшими, так как имеют множество опасных побочных эффектов, угнетают нервную систему и могут вызывать привыкание. Поэтому современные невропатологи от них отказываются.
Наиболее удобными в применении являются пролонгированные формы вальпроатов (Депакин Хроно, Энкорат Хроно) и карбоксамидов (Финлепсин Ретард, Таргетол ПЦ), которые достаточно принимать 1-2 раза в день.
В зависимости от типа приступов, лечение эпилепсии проводится с помощью следующих препаратов:
- Генерализованные припадки – комбинация вальпроатов с Карбамазепином;
- Идиопатическая форма – вальпроаты;
- Абсансы – Этосуксимид;
- Миоклонические припадки – только вальпроаты, Фенитоин и Карбамазепин неэффективны.
Новинки среди противоэпилептических средств — Тиагабин и Ламотриджин — хорошо зарекомендовали себя на практике. Если врач рекомендует и финансы позволяют, лучше выбрать их.
О прекращении медикаментозной терапии можно задуматься после как минимум пяти лет стойкой ремиссии. Лечение завершается постепенным уменьшением дозировки препарата до полного отказа в течение полугода.
Снятие эпилептического статуса
Если пациент находится в состоянии эпилептического статуса (приступ длится несколько часов или дней), ему внутривенно вводят препараты сибазоновой группы (например, Диазепам или Седуксен) в дозировке 10 мг на 20 мл раствора глюкозы. Через 10-15 минут инъекцию можно повторить, если состояние не улучшилось.
Если сибазон и его аналоги неэффективны, применяют Фенитоин, Гаксенал или тиопентал натрия. Вводят 1-5%-ный раствор с содержанием 1 г препарата, делая трехминутные паузы после каждых 5-10 мл, чтобы избежать ухудшения гемодинамики или остановки дыхания.
Если инъекции не помогают, используют ингаляционный раствор кислорода с азотом (1:2), однако этот метод противопоказан при затрудненном дыхании, коллапсе или коме.
По теме: Лечение эпилепсии — список эффективных средств и лекарств
Хирургическое лечение эпилепсии
В случае симптоматической эпилепсии, вызванной аневризмой, абсцессом или опухолью головного мозга, врачам необходимо проводить хирургическое вмешательство для устранения причины припадков. Эти операции сложные и обычно выполняются под местным наркозом, чтобы пациент оставался в сознании. Это позволяет контролировать состояние участков мозга, отвечающих за важные функции: моторные, речевые и зрительные.
Височная форма эпилепсии также хорошо поддается хирургическому лечению. Во время операции хирург может полностью удалить височную долю головного мозга или только миндалевидное тело и/или гиппокамп. Процент успешных вмешательств достигает 90%.
В редких случаях, например, у детей с врожденной гемиплегией (недоразвитием одного из полушарий головного мозга), проводят гемисферэктомию — полное удаление больного полушария. Это помогает предотвратить серьезные нарушения нервной системы, включая эпилепсию. Прогноз для таких детей хороший, так как одно полушарие мозга достаточно для полноценной жизни и ясного мышления.
При первично диагностированной идиопатической форме эпилепсии эффективна операция каллезотомии (перерезание мозолистого тела, соединяющего оба полушария). Это вмешательство предотвращает повторные эпилептические припадки примерно у 80% пациентов.
Источник: www.ayzdorov.ru