Стенокардия — это болевой синдром в области сердца, вызванный недостаточным кровоснабжением сердечной мышцы. Это не самостоятельное заболевание, а набор симптомов, связанных с болевым синдромом. Стенокардитический синдром является проявлением ишемической болезни сердца (ИБС).
В статье мы рассмотрим, что такое стенокардия, причины ее возникновения, основные признаки и эффективные методы лечения.
Стенокардия: что это такое?
Стенокардия — клинический синдром, проявляющийся дискомфортом или сильной болью за грудиной. Основная причина — нарушение коронарного кровоснабжения сердечной мышцы.
Название связано с характерными признаками заболевания: ощущением давления или сжатия (от греч. stenos — узкий) и чувством жжения в области сердца (от греч. kardia), переходящими в боль.
Стенокардия встречается почти у 50% пациентов с ишемической болезнью сердца (ИБС) и является самой распространенной формой этого заболевания. Распространенность выше среди мужчин — 5-20% (по сравнению с 1-15% среди женщин), и с возрастом частота стенокардии резко возрастает. Из-за специфической симптоматики стенокардия также известна как «грудная жаба» или коронарная болезнь сердца.
Симптомы стенокардии возникают из-за атеросклероза коронарных артерий, при котором на их стенках откладывается холестерин и образуются атероматозные бляшки. Со временем просвет артерий сужается, что может привести к полной закупорке.
Классификация
В настоящее время выделяют три основных варианта стенокардии в зависимости от особенностей клинического течения:
Стабильная стенокардия
Стабильная стенокардия характеризуется тем, что в течение последнего месяца или дольше приступы боли в груди имеют одинаковую интенсивность. Её также называют стенокардией напряжения, так как приступы возникают при значительной нагрузке на сердечную мышцу, которая должна прокачивать кровь через суженные на 50–75% сосуды.
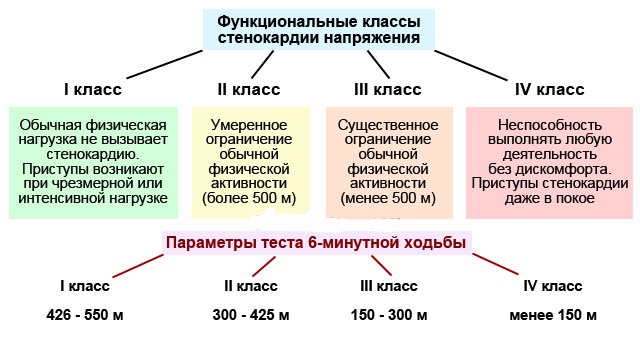
Стенокардия делится на 4 функциональных класса (ФК):
- Приступы боли возникают редко, только при максимальных физических или эмоциональных нагрузках. Изменения на ЭКГ наблюдаются редко. Коронарные артерии могут быть сужены на 50%, возможно, поражена лишь одна из них.
- При втором функциональном классе приступы возникают при подъеме по ступеням, быстрой ходьбе или после обильной еды. Провоцирующими факторами могут быть морозная погода и ветер.
- При ФК 3 наблюдается выраженное ограничение физической активности. Стенокардия проявляется даже при спокойной ходьбе на расстояние 100–200 метров или при подъеме на первый этаж. Частота приступов увеличивается у курящих. У таких пациентов могут быть приступы стенокардии в покое, особенно после нервного потрясения.
- При ФК 4 любая незначительная нагрузка вызывает боли и дискомфорт. В анамнезе таких пациентов часто встречаются инфаркт или хроническая сердечная недостаточность. Ангиозный синдром может возникать даже в полном покое или ночью.
Нестабильная стенокардия сердца
Нестабильная стенокардия характеризуется болевыми приступами различной интенсивности и продолжительности, которые могут возникать непредсказуемо, даже в состоянии покоя. Болевой синдром труднее купировать с помощью нитратов (например, нитроглицерина). Риск инфаркта миокарда выше, чем при стабильной форме заболевания.
Нестабильная стенокардия делится на несколько типов:
- Впервые возникшая стенокардия — первый приступ произошел не позднее 30 дней назад.
- Прогрессирующая стенокардия — увеличивается тяжесть, длительность или частота приступов.
- Спонтанная стенокардия (стенокардия Принцметала или вазоспастическая) — возникает из-за спазма коронарных артерий.
- Ранняя постинфарктная стенокардия — наблюдается в течение 14 дней после инфаркта.
Также существует вариантная стенокардия, которая чаще всего проявляется ночью или рано утром. Приступы возникают в состоянии покоя и длятся в среднем 3-5 минут, их провоцирует внезапный спазм коронарных артерий. Сосуды могут быть поражены бляшками, но иногда они остаются чистыми.
Для различения стабильной и нестабильной стенокардии необходимо учитывать следующие факторы:
- Уровень физической нагрузки, провоцирующий приступ;
- Длительность приступа;
- Эффективность нитроглицерина.
При стабильной стенокардии приступ возникает при одном и том же уровне физической или эмоциональной нагрузки. В нестабильной форме приступ может возникать при меньшей нагрузке или даже в покое.
Длительность приступа при стабильной стенокардии составляет не более 5-10 минут, тогда как при нестабильной он может длиться до 15 минут.
Причины
К факторам риска относятся наследственность, возраст и пол. Мужчины в возрасте 50-55 лет более подвержены заболеванию, чем женщины. Процентные показатели показывают, что в возрасте от 45 до 54 лет приступы стенокардии наблюдаются у 2-5% людей, тогда как у 65-74-летних этот показатель увеличивается до 10-20%.
Основной причиной стенокардии и ишемической болезни сердца является сужение коронарных сосудов, вызванное атеросклерозом. Симптомы возникают при сужении просвета коронарных артерий на 50-70%. Чем выраженнее атеросклеротический стеноз, тем тяжелее протекает стенокардия.
К факторам, способствующим появлению приступов стенокардии, относятся:
- Усиленная физическая нагрузка;
- Сильные эмоциональные переживания, стресс;
- Тахикардия;
- Переход из теплого помещения в холод, холодная и ветреная погода.
Наиболее склонными к стенокардии являются:
- Мужчины;
- Люди с избыточным весом и ожирением;
- Гипертоники;
- Зависимые от курения, алкоголя и наркотиков;
- Любители фаст-фуда;
- Люди с малоподвижным образом жизни;
- Люди, часто испытывающие стресс;
- Лица с заболеваниями, такими как сахарный диабет и артериальная гипертензия.
Первые признаки у мужчин и женщин
Наиболее значимый признак стенокардии — это боль. Она длится от 1 до 15 минут, чаще всего 2-5 минут.
Характер боли: приступообразный дискомфорт или давящая, сжимающая, глубокая боль. Приступ может ощущаться как стеснение, тяжесть или нехватка воздуха.
Локализация и иррадиация:
- Наиболее типично — за грудиной или по левому краю грудины.
- Иррадиация может происходить в шею, нижнюю челюсть, зубы, межлопаточное пространство, реже — в локтевые или лучезапястные суставы, сосцевидные отростки.
Кроме боли, существуют эквиваленты стенокардии:
- Одышка — ощущение затрудненного дыхания как на вдохе, так и на выдохе, возникающее из-за нарушения расслабления сердца.
- Выраженная утомляемость при нагрузке — следствие недостаточного снабжения мышц кислородом из-за сниженной сократительной способности сердца.
| Признаки | |
| У женщин | Признаки стенокардии у женщин: * Боль в области сердца. * Болевые ощущения в предплечье, шее или спине вместе с болью в груди. * Одышка. * Повышенное потоотделение. * Головокружение. * Тревожность, боязнь смерти. * Ощущение слабости и усталости. Могут также наблюдаться: * Кашель — часто возникает ночью в лежачем положении из-за застоя крови в легочном кровообращении. * Чувство онемения кончиков пальцев. * Поверхностное дыхание. |
| У мужчин | Типичный стенокардический приступ часто сопровождается: * ощущением нехватки воздуха; * чувством страха и беспокойства; * стоном и прижиманием руки к груди из-за боли; * бледностью; * похолоданием или онемением рук; * учащенным пульсом; * ощущением сердцебиения; * повышением артериального давления. |
Симптомы стенокардии
Характерные симптомы стенокардии у взрослых:
- Боль обычно локализуется в верхней или нижней части груди, реже — в нижней. Она может ощущаться по обе стороны от груди или за ней.
- В редких случаях боль может возникать в области эпигастрия, что можно принять за обострение язвы или заболевание двенадцатиперстной кишки.
- Боль часто отдает в левую сторону тела: руку, шею, плечо, спину, лопатку, нижнюю челюсть или мочку уха.
- При стенокардии боль чаще всего возникает при физической нагрузке, подъеме по лестнице, стрессе или даже ночью. Приступ длится от 1 до 15-20 минут. Облегчение может наступить после приема нитроглицерина или при изменении положения тела.
Если боль становится слишком сильной, накатывает волнами и нитроглицерин не помогает, необходимо срочно вызвать «Скорую помощь», так как это может быть признаком инфаркта миокарда.
Реже встречаются следующие симптомы стенокардии:
- Повышение артериального давления, что может вызывать головную боль, головокружение и слабость.
- Одышка — признак кислородного голодания миокарда, сопровождающаяся потоотделением без видимой причины.
- Перебои в работе сердца, ощущаемые как неравномерный и хаотичный пульс.
- Возможны тошнота и рвота.
- Человек может испытывать страх и повышенную двигательную активность.
Частота приступов индивидуальна: промежутки могут составлять месяцы или повторяться до 60-100 раз в сутки.
Стенокардия может маскировать:
- Инфаркт;
- Заболевания желудочно-кишечного тракта (язвенная болезнь, болезни пищевода);
- Заболевания грудной клетки и позвоночника (остеохондроз, опоясывающий лишай);
- Заболевания легких (пневмония, плеврит).
Установить причину болей в груди может только врач.
| Инфаркт миокарда | Стабильная стенокардия |
| * Острая боль в груди, иррадиирующая в другие части тела. * Возможны понижение артериального давления, ускорение пульса, холодный пот, повышение температуры на 1-2 градуса. Симптомы продолжаются более 15 минут, нитроглицерин и отдых не помогают. | * Давящая или сжимающая боль в груди, может отдавать в шею, челюсти, руки, плечи. * Понижение артериального давления, ускорение пульса и холодный пот маловероятны. * Повышения температуры тела нет. Проходят в течение 2-15 минут, помогает отдых и нитроглицерин. |
Приступ стенокардии: симптомы и первая неотложная помощь
Основным признаком приступа стенокардии является внезапная боль за грудиной. Люди описывают это состояние по-разному: некоторые ощущают жжение и ноющие боли, отдающие в левую руку, другие — распирающие боли, которые могут отдавать под лопатку, в область желудка, шеи или горла.
Приступ обычно длится не более 15 минут и проходит самостоятельно или после приема нитроглицерина. Если боль не уходит, это может указывать на острый инфаркт.
Существуют случаи, когда симптомы стенокардии проявляются только как дискомфорт в области желудка или головные боли, что затрудняет диагностику.
Важно отличать приступы стенокардии от симптомов инфаркта миокарда. Боли при стенокардии кратковременны и легко снимаются нитроглицерином или нидефилином, в то время как при инфаркте эти препараты не помогают.
При стенокардии отсутствует застой в легких и одышка, температура тела остается нормальной, а больной не испытывает возбуждения во время приступа.
Оказание неотложной помощи при стенокардии
Первая помощь при стенокардии до приезда «скорой помощи» включает следующие шаги:
- Усадите больного в удобное положение, ноги должны быть опущены. Успокойте его, избегая резких движений и вставания.
- Дайте под язык половину большой таблетки аспирина или одну таблетку.
- Для облегчения состояния можно дать нитроглицерин — одну таблетку под язык.
- Вместо нитроглицерина можно использовать аэрозоль изокет (одна доза, не вдыхая) или нитролингвал.
- Нитроглицерин можно применять с интервалом в три минуты, аэрозольные препараты — с интервалом в одну минуту.
- Повторное использование препаратов допустимо не более трех раз, иначе это может вызвать резкое падение артериального давления.
После оказания первой помощи больной должен обратиться к врачу для уточнения диагноза и подбора оптимального лечения. Для этого потребуется диагностическое обследование.
Диагностика
Для диагностики данной патологии кардиолог оценивает клинические симптомы и проводит лабораторно-инструментальные исследования. Эти меры необходимы для формирования полной картины заболевания и определения его тяжести.
При обследовании пациента кардиолог обращает внимание на следующие симптомы:
- сдавливающая, ноющая боль или тяжесть в области сердца;
- отдающая боль в левое предплечье, лопатку, шею и межлопаточную область;
- приступообразный характер боли, возникающий после быстрой ходьбы или резких движений;
- продолжительность приступа — от 60 секунд до 15 минут;
- неприятные ощущения в грудной клетке уменьшаются после прекращения активности или приема органических нитратов (например, Нитроглицерина).
Эти признаки указывают на развитие типичной стенокардии. Для уточнения диагноза и определения степени тяжести заболевания доктор назначает ряд анализов и инструментальное обследование (ЭКГ, ЭхоЭКГ, сцинтиграфия и др.).
Лечение стенокардии сердца у взрослых
Как лечить стенокардию? Лечение стенокардии направлено на купирование болевого синдрома, предотвращение инфаркта и замедление атеросклероза.
Основные цели терапии стенокардии:
- Профилактика инфаркта миокарда и внезапной сердечной смерти;
- Недопущение прогрессирования заболевания;
- Уменьшение количества, длительности и интенсивности приступов.
Медикаментозная терапия включает:
- Ингибиторы АПФ. Стабилизируют артериальное давление и снижают частоту сердечных сокращений.
- Полиненасыщенные кислоты Омега-3, статины, фибраты. Замедляют образование атеросклеротических бляшек.
- Антиагреганты. Предотвращают образование тромбов в коронарных сосудах.
- Антагонисты кальция. Уменьшают спазмы коронарных сосудов при вазоспастической стенокардии.
- Нитраты (например, нитроглицерин). Купируют приступы и назначаются для профилактики перед физической нагрузкой или эмоциональным стрессом.
Хирургическое лечение
Оперативное лечение болезни включает создание обходного пути для кровотока к пораженной области сердца. Для этого ниже повреждения устанавливается шунт. Процедура называется аортокоронарное шунтирование.
Вмешательство показано пациентам с тяжелой стенокардией и сужением сердечных сосудов на 70% и более.
Хирургическое вмешательство часто проводится после перенесенного инфаркта миокарда. Результатом операции является восстановление кровотока в артериях, снабжающих сердечную мышцу кислородом.
Диета и соблюдение правильного питания
Диета при стенокардии помогает замедлить прогрессирование атеросклероза. Она способствует нормализации обмена липидов, снижению веса и улучшению кровообращения.
Общие принципы питания:
- Уменьшите потребление животных жиров и легкоусвояемых углеводов. При приготовлении пищи удаляйте жир и кожу с птицы. Степень ограничения жиров и углеводов зависит от веса пациента.
- Поддерживайте нормальное содержание белков.
- Увеличьте потребление линолевой кислоты, липотропных веществ, пищевых волокон, калия и магния. Это можно достичь за счет добавления в рацион растительных масел, морепродуктов, овощей, фруктов и творога.
- Увеличьте долю продуктов, содержащих йод, таких как морская капуста, мидии, морская рыба, кальмары и креветки.
Калий необходим организму в суточной норме 300-3000 мг. Этот микроэлемент нормализует сердечные ритмы и улучшает работу эндокринной системы и сердечной мышцы. Калий содержится в следующих продуктах:
- грибы;
- морепродукты;
- рыба;
- черная смородина;
- какао;
- молочные продукты;
- томаты;
- картофель;
- петрушка;
- абрикос;
- чернослив;
- изюм.
Продукты, от которых следует отказаться или сократить их потребление:
- Жиры животного происхождения, так как они содержат много холестерина, способствующего образованию холестериновых бляшек и атеросклерозу. Это касается жирных сортов мяса, таких как свинина, а также утки и гуся.
- Мучные и кондитерские изделия, богатые углеводами, которые могут привести к ожирению.
- Ограничьте потребление соли, так как она замедляет выведение жидкости из организма. Вместо соли используйте зелень, которая содержит витамины (А, В, С, РР) и минералы (фолиевая кислота, фосфор, калий, кальций, железо).
- Напитки с кофеином (кофе, крепкий чай) следует ограничить, так как они обладают мочегонным эффектом и способствуют выведению жидкости из организма.
Народные средства
Перед использованием народных методов лечения стенокардии обязательно проконсультируйтесь с кардиологом.
- Принимайте свежий сок травы пустырника по 40 капель на 2 столовые ложки воды перед едой в течение месяца. Для хранения на зиму смешайте сок с равным количеством водки и принимайте по 1 чайной ложке 3 раза в день.
- Смешайте корни валерианы, корневища солодки, плоды укропа, траву череды, панцерии шерстистой и соцветия ноготков в соотношении 1:2:1:2:2:2. Заварите столовую ложку смеси в стакане кипятка, настаивайте в тепле не менее часа, затем фильтруйте и пейте по трети стакана трижды в день.
- Для лечения стенокардии используйте смесь чеснока с медом. Прокрутите через мясорубку 5 лимонов (с кожурой), отожмите сок и добавьте 5 измельченных головок чеснока и 0,5 литра меда. Перемешайте и храните в прохладном месте в течение недели. Принимайте по 2 столовые ложки каждый день в течение двух недель.
- Чай из боярышника облегчает сердечные боли уже через короткое время ежедневного употребления. Для приготовления на 1 литр кипятка используйте 3-4 столовые ложки сушеного боярышника. Чтобы сохранить свойства растения, заваривайте его в термосе.
Профилактика
Первичная профилактика (для людей без стенокардии):
- Коррекция питания.
- Умеренные физические нагрузки.
- Контроль уровня холестерина и сахара в крови раз в год.
- При гипертонии — постоянный прием гипотензивных препаратов для поддержания артериального давления ниже 140/90 мм рт. ст.
- Отказ от курения.
Вторичная профилактика (для пациентов со стенокардией, помогает снизить частоту и длительность приступов, улучшает прогноз):
- Избегать сильных стрессов и чрезмерных физических нагрузок.
- Перед физической активностью можно принять одну дозу нитроглицерина.
- Регулярно принимать назначенные врачом препараты, улучшающие прогноз.
- Лечить сопутствующие заболевания.
- Наблюдаться у кардиолога.
Источник: www.zdoroviyvopros.ru
Общее описание
Характерной особенностью стенокардии является возникновение препятствий в коронарных артериях, что приводит к ишемии миокарда и недостатку кислорода в сердечной мышце. Рассмотрим подробнее механизмы, способствующие развитию стенокардии.
Основным феноменом, определяющим патогенез стенокардии, является дисбаланс между потребностью сердечной мышцы в кислороде и его поступлением. Если сердце получает кислорода меньше, чем необходимо, это негативно сказывается на обменных процессах, что может привести к омертвению сердечной ткани. Нехватка кислорода часто возникает из-за нарушения кровоснабжения.
Среди факторов, способствующих этому нарушению, выделяют два основных. Первый — хроническое сужение коронарной артерии, вызванное атеросклеротической бляшкой. Второй — длительный и резкий спазм сосудов сердца. Из-за этих нарушений часть сердечной мышцы получает недостаточное количество кислорода, особенно при физических нагрузках, что приводит к частым приступам стенокардии. Физическая нагрузка может быть связана с упражнениями или работой, а также со стрессами, которые усугубляют ситуацию.
В отличие от инфаркта миокарда, при стенокардии нарушения кровообращения менее выражены. Восстановление баланса между потребностью сердечной мышцы в кислороде и его поступлением происходит через некоторое время после прекращения физической активности. Поэтому стенокардия приводит лишь к частичному поражению тканей сердца. Однако, если нехватка кислорода превышает критический уровень, стенокардия может перейти в инфаркт.
Факторы риска
В качестве факторов риска стенокардии выделяют особенности, способствующие ее развитию и прогрессированию. Эти факторы делятся на модифицируемые (устранимые) и немодифицируемые (неустранимые).
К немодифицируемым факторам относятся пол, наследственность, раса и возраст. Мужчины более предрасположены к стенокардии, особенно до 50-55 лет, когда у женщин начинается менопауза, что снижает уровень эстрогенов, защищающих сердце. После этого риска у мужчин и женщин становятся сопоставимыми. Раса также влияет на заболеваемость: жители Скандинавии чаще страдают от артериальной гипертонии и стенокардии, чем представители негроидной расы. Риск ранней стенокардии повышается, если у близких родственников по мужской линии были случаи инфаркта миокарда или внезапной смерти до 55 лет. У женщин этот риск связан с аналогичными случаями в родственной линии до 65 лет.
Хотя человек не может изменить свой возраст или пол, он может воздействовать на модифицируемые факторы, что снизит риск стенокардии. Устранение этих факторов может происходить одновременно благодаря их взаимосвязи. Например, снижение потребления жиров в пище помогает не только уменьшить уровень холестерина, но и снизить вес, что положительно сказывается на артериальном давлении и риске стенокардии.
-
Ожирение. Это избыток жировой ткани в организме, проблема для более чем половины населения, особенно старше 45 лет. Основные причины — переедание и недостаточная физическая активность.
-
Курение. Серьезный фактор риска стенокардии, который увеличивает вероятность ишемической болезни сердца (ИБС). Курение сокращает продолжительность жизни в среднем на семь лет и снижает уровень кислорода в организме, а также вызывает спазмы артерий и повышает артериальное давление.
-
Сахарный диабет. Наличие диабета увеличивает риск ИБС в два раза и более. Долгосрочный диабет часто сопровождается коронарной болезнью, что ухудшает прогноз, особенно при инфаркте миокарда.
-
Стрессы. Эмоциональный стресс может привести к стенокардии и инфаркту миокарда. Хронический стресс увеличивает нагрузку на сердце, повышая давление и нарушая кровоснабжение органов.
-
Недостаточная физическая активность (гиподинамия). Этот фактор также увеличивает риск сердечно-сосудистых заболеваний. У людей с легким трудом ИБС развивается в 5 раз чаще, чем у тех, кто занимается тяжелым физическим трудом, особенно в возрасте 40-50 лет.
-
Артериальная гипертония. Этот фактор увеличивает риск ИБС и стенокардии, так как приводит к увеличению размера левого желудочка и повышает риск летальности при коронарной болезни.
-
Повышенный уровень свертываемости крови. Тромбоз коронарных артерий может привести к инфаркту и недостаточности кровообращения, что увеличивает риск стенокардии и ИБС.
-
Метаболический синдром.
Виды стенокардии
Стенокардия проявляется в нескольких формах. Выделяют стабильную стенокардию, симптомы которой зависят от интенсивности проявлений и соответствуют одной из четырех функциональных классов. Также существует нестабильная стенокардия, где стабильность определяется наличием или отсутствием связи между проявлениями и физической нагрузкой. Кроме того, выделяют вариантную стенокардию, известную как стенокардия Принцметалла или вазоспастическая стенокардия.
Стенокардия диагностируется у 0,2-0,6% населения в течение года, причем чаще всего ей подвержены мужчины в возрасте от 55 до 64 лет. На один миллион населения в год стенокардия возникает примерно у 40 000 взрослых. Распространенность заболевания зависит от возраста и пола пациентов. Стабильная стенокардия диагностируется в 20% случаев до инфаркта и в 50% — после него.
Особенности стабильной стенокардии
Стенокардия развивается при сужении коронарных артерий на фоне атеросклероза до 50-75%. Без лечения атеросклероз прогрессирует, что приводит к повреждению стенок артерий и образованию тромбов на бляшках. Это вызывает еще большее сужение сосудов, замедление кровотока и учащение приступов стенокардии, которые могут возникать даже при незначительной нагрузке и в состоянии покоя.
Стенокардия делится на несколько функциональных классов в зависимости от тяжести симптомов:
- Класс I. Приступы возникают крайне редко, только при значительной физической нагрузке.
- Класс II. Приступы случаются при быстрой ходьбе (особенно в холодную или ветреную погоду) или подъеме по лестнице, иногда после еды.
- Класс III. Физическая активность ограничена, приступы могут возникать даже при обычной ходьбе на расстояние до 100 метров. Достаточно выйти на улицу в холодную погоду, переживать или подняться на один этаж.
- Класс IV. Значительное ограничение физической активности. Пациент не может выполнять любую физическую работу из-за приступов стенокардии. Стенокардия покоя проявляется без предшествующих нагрузок.
На основе этих классов врач может оценить серьезность приступов и определить соответствующее лечение, а также разработать индивидуальные ограничения по физическим нагрузкам для пациента.
Особенности нестабильной стенокардии
Нестабильная стенокардия, также известная как предынфарктное состояние, характеризуется изменением поведения обычной стенокардии. Что именно включает в себя это состояние?
Нестабильная стенокардия определяется следующими состояниями:
- Прогрессирующая стенокардия, при которой наблюдается резкое увеличение тяжести, длительности и частоты приступов, включая ночные эпизоды.
- Впервые возникшая стенокардия, если она появилась менее месяца назад.
- Стенокардия покоя — симптомы проявляются в состоянии покоя.
- Постинфарктная стенокардия — симптомы возникают в ранний постинфарктный период, в течение примерно 14 дней после инфаркта миокарда.
Симптомы нестабильной стенокардии являются абсолютным показанием для немедленной госпитализации, поэтому необходимо срочно вызывать скорую помощь.
Стабильная стенокардия и нестабильная стенокардия: как их отличить?
Длительность приступа стабильной стенокардии составляет до 15 минут. Нестабильная стенокардия также не превышает эту продолжительность, но приступы могут быть несколько более длительными.
При стабильной стенокардии нитроглицерин эффективен в дозе 1 таблетки. В случае нестабильной стенокардии препарат менее эффективен, и для достижения результата требуется увеличить дозировку.
Особенности вариантной стенокардии
Вариантная стенокардия, возникающая из-за спазма коронарных артерий, также называется вазоспастической стенокардией.
Этот тип стенокардии может возникать при наличии атеросклеротических бляшек в коронарных артериях, но иногда они отсутствуют. Симптомы появляются в состоянии покоя, рано утром или ночью и длятся от 2 до 5 минут. Нитроглицерин эффективно снимает симптомы, также полезны блокаторы кальциевых каналов, такие как нифедипин.
Стенокардия: симптомы
Проявление недостаточности кровоснабжения сердечной мышцы может происходить в двух формах. Во-первых, сердце теряет способность эффективно перекачивать кровь, что приводит к одышке из-за увеличенной потребности в энергии и кислороде. Во-вторых, возникает боль, указывающая на повреждение сердечных тканей. Одышка и боль — постоянные спутники стенокардии. Однако нет прямой зависимости между интенсивностью боли и степенью кислородной недостаточности. Интенсивность боли зависит от состояния нервной системы пациента и его индивидуального болевого порога. Рассмотрим симптомы стенокардии подробнее.
- Боль
Боль — первый симптом стенокардии, встречающийся более чем в половине случаев. Она обычно постоянна и редко бывает безболезненной. Приступы боли имеют сжимающий, жгучий или давящий характер, локализуются за грудиной и могут отдавать в левое плечо и руку. Реже боль ощущается под ключицей или в верхней части живота. Атипичные проявления могут сопровождаться болями в ногах и правой половине туловища.
Боль чаще возникает при физической или эмоциональной нагрузке, иногда — при переедании или ночью, когда сердце работает интенсивнее в горизонтальном положении. Холодная и ветреная погода также может спровоцировать приступы. Боль сопровождается беспокойством и страхом, что заставляет пациента инстинктивно прижимать руку к груди.
Легкие формы стенокардии характеризуются кратковременными болевыми ощущениями (1-5 минут), которые исчезают после приема лекарства или прекращения нагрузки. Удлинение приступа указывает на риск инфаркта миокарда. Эффективность нитроглицерина в купировании боли также является важным признаком; отсутствие эффекта может свидетельствовать о повышенном риске инфаркта.
- Одышка
Одышка является эквивалентом боли и проявляется в затруднении дыхания при вдохе и выдохе. Она связана с нарушением сократительной активности сердца на фоне нехватки кислорода при физических и эмоциональных нагрузках. Одышка может возникать как при безболезненном течении стенокардии, так и в сочетании с болью.
- Нарушения сердечного ритма
Этот симптом проявляется непостоянно. В одних случаях пациент ощущает ускоренное сердцебиение, в других — ощущение остановки сердца.
Боль в груди: всегда ли это проявление стенокардии?
Вопрос о боли в груди актуален, так как она не всегда указывает на стенокардию и может быть связана с другими заболеваниями. Боль в грудной клетке может возникать по нескольким причинам. Рассмотрим этот вопрос подробнее.
Боль, нехарактерная для стенокардии, имеет следующие признаки:
- ноющий и постоянный характер;
- отсутствие эффекта от нитроглицерина или усиление боли после его приема;
- длительность болевых ощущений более 15 минут;
- отсутствие связи боли с физической нагрузкой.
Если боль соответствует этим критериям, вероятнее всего, это не стенокардия, а проявления других заболеваний. Под стенокардию могут маскироваться:
- заболевания ЖКТ (пищевода, язвенная болезнь);
- инфаркт миокарда;
- заболевания позвоночника и грудной клетки (опоясывающий лишай, остеохондроз);
- болезни легких (плеврит, пневмония и др.).
Важно помнить, что только врач может установить точную причину боли в груди.
Осложнения стенокардии могут привести к инфаркту миокарда, а также к хронической сердечной недостаточности и кардиосклерозу.
Лечение стенокардии
В лечении стенокардии учитываются следующие факторы:
- Выявление и лечение заболеваний, ухудшающих течение стенокардии.
- Устранение факторов, повышающих риск атеросклероза.
- Принятие мер для улучшения прогноза и предотвращения осложнений (инфаркт, летальный исход).
- Снижение частоты и интенсивности приступов стенокардии для улучшения качества жизни пациента.
Для этого применяются три основных направления лечения:
- Немедикаментозное лечение и коррекция образа жизни.
- Разработка адекватных схем медикаментозного лечения.
- Реваскуляризация миокарда, включая коронарную ангиопластику и аортокоронарное шунтирование, что восстанавливает коронарный кровоток.
Метод лечения стенокардии выбирается на основе реакции на первоначальную медикаментозную терапию. В некоторых случаях пациенты предпочитают сразу коронарную реваскуляризацию, чтобы избежать рисков.
Медикаментозная терапия включает препараты, улучшающие прогноз (если нет противопоказаний):
- Антитромбоцитарные препараты (например, Ацетилсалициловая кислота, Клопидогрель) предотвращают агрегацию тромбоцитов. Длительный прием ацетилсалициловой кислоты снижает риск повторного инфаркта на 30%.
- Бета-адреноблокаторы (например, Бисапролол, Метапролол) уменьшают воздействие гормонов стресса на сердце и снижают потребность миокарда в кислороде.
- Нитраты (например, нитроглицерин, изосорбид мононитрат) расширяют вены, уменьшая нагрузку на сердце и потребность в кислороде.
- Антагонисты кальция (например, Дилтиазем, Верапамил) снижают потребление кислорода миокардом, но противопоказаны при нарушениях атриовентрикулярной проводимости и синдроме слабости синусового узла.
Некоторые препараты, такие как женские половые гормоны, антиоксиданты, витамины, кокарбоксилаза, АТФ и рибоксин, неэффективны при стенокардии.
Коронарная ангиопластика — инвазивный метод восстановления кровоснабжения миокарда. Показания включают высокий функциональный класс стенокардии и неэффективность медикаментозной терапии. Процедура устраняет приступы стенокардии и улучшает сократительные способности сердца, но риск повторного сужения артерии составляет около 40% в течение 6 месяцев.
Аортокоронарное шунтирование восстанавливает кровоснабжение миокарда ниже места сужения сосуда. Этот метод актуален при III и IV классах стенокардии и сужении коронарных артерий более 70% (по данным коронарографии). В течение 8-10 лет около 25% пациентов сталкиваются с повторной стенокардией, что может потребовать повторного вмешательства.
При появлении симптомов стенокардии необходимо обратиться к терапевту или кардиологу.
Суть патологии
Стенокардия — симптом ишемической болезни сердца (ИБС), возникающий из-за закупорки или сужения сосудов миокарда. Она проявляется резкой, давящей болью в грудной клетке, которая может отдавать в плечо, лопатки, шею или руку. Обычно боль проходит через несколько минут после приема препаратов или снижения физической активности.
Что вызывает стенокардию? Она может быть спровоцирована быстрой ходьбой, подъемом по лестнице или бегом. Сильные эмоциональные переживания, сезонная депрессия, употребление алкоголя и курение также увеличивают нагрузку на сердце, что приводит к острой нехватке кислорода и болевым ощущениям.
Виды, их характеристика
В медицине выделяют несколько видов стенокардии. Рассмотрим классификацию подробнее:
-
Стабильная (стенокардия напряжения) – возникает у пациентов при сужении сосудов на 60-70 % из-за атеросклеротических бляшек. Без терапии это может привести к образованию тромбов и значительной закупорке артерий. В результате сердечные приступы становятся все более частыми, даже при незначительной физической активности или в состоянии покоя. Выделяют четыре функциональных класса в зависимости от физической нагрузки:
- ФК I. Болевые ощущения в области сердца возникают при чрезмерной нагрузке;
- ФК II. Симптомы появляются в первые часы после пробуждения, а также после подъема по ступенькам и непродолжительной ходьбы;
- ФК III. Человеку трудно пройти один лестничный пролет, быстрая ходьба сопровождается болью в сердце;
- ФК IV. Наиболее тяжелая форма, симптомы проявляются даже в состоянии покоя.
-
Нестабильная стенокардия – отличается от стабильной продолжительными и частыми приступами, которые могут привести к инфаркту и даже смерти. Выделяют четыре подвида:
- впервые возникшая;
- прогрессирующая;
- ранняя послеинфарктная;
- стенокардия Принцметала. Нестабильная стенокардия требует срочной госпитализации. Вариантная стенокардия (стенокардия Принцметала) встречается реже и возникает из-за резкого сокращения сосудов сердца. Этот тип недуга беспокоит пациента в ночное время или рано утром и не зависит от физической активности или эмоционального состояния.
Провоцирующие факторы
Плохое кровообращение в коронарных артериях — одна из основных причин стенокардии. В результате сердце испытывает нехватку кислорода и питательных веществ. Отложения холестерина образуют бляшки, которые сужают сосуды и затрудняют кровообращение. Это опасное заболевание может быть вызвано следующими факторами:
- лишний вес;
- курение и злоупотребление алкоголем;
- малоподвижный образ жизни;
- частое употребление жирной пищи;
- сахарный диабет;
- постоянные эмоциональные нагрузки;
- затяжная депрессия;
- преклонный возраст;
- гипертония (высокое артериальное давление).
Также ухудшают кровоснабжение сердца врожденные патологии сосудов, заболевания желудочно-кишечного тракта и дыхательной системы. Не следует забывать о генетической предрасположенности к этому недугу.
Общая симптоматика и признаки приступа
Приступ стенокардии имеет характерные признаки, позволяющие быстро установить диагноз и принять меры. Резкая боль в груди может возникнуть не только после интенсивных физических нагрузок, но и при легкой активности, например, во время прогулки или подъема по лестнице. При затяжной ишемической болезни сердца симптомы могут беспокоить даже в состоянии покоя или во сне.
Пациенты обычно описывают боль как давящую или жгучую, сжимающего характера. Она может иррадиировать в левую сторону тела, включая:
- руку;
- предплечье;
- межлопаточную область;
- шею;
- лопатку;
- нижнюю челюсть.
После отдыха и успокоения боль обычно проходит самостоятельно, но иногда требуется прием Нитроглицерина.
Лечение
Как лечить стенокардию? Можно ли преодолеть это заболевание и вернуться к полноценной жизни? Давайте разберемся.
Мероприятия при приступе
Каждый должен знать, что делать при приступе стенокардии, так как эта информация может спасти жизнь.
Во-первых, прекратите физическую активность, остановитесь и присаживайтесь. Иногда этого достаточно для нормализации состояния.
Затем примите таблетку Нитроглицерина. Учтите, что этот препарат может снизить артериальное давление и вызвать головокружение, поэтому старайтесь минимизировать движение.
Если указанные меры не помогают и боль продолжается более пятнадцати минут, вызывайте неотложную медицинскую помощь. Затянувшийся приступ может привести к летальному исходу.
Консервативная терапия
Консервативные методы лечения заболевания включают медикаментозную и немедикаментозную терапию. Правильно подобранный подход ускоряет выздоровление и улучшает качество жизни.
Медикаментозное лечение включает:
- бета-блокаторы (Атенолол, Карведилол-КВ) – регулируют артериальное давление и частоту сердечных сокращений;
- омега-3 жирные кислоты (Витрум Кардио Омега-3) – борются с атеросклерозом;
- антиагреганты (Плавикс, Атрогрел) – предотвращают образование тромбов;
- нитраты короткого и длительного действия (Нитроглицерин, Нитронг) – уменьшают венозный приток крови к сердцу.
Важно также нормализовать вес, правильно питаться и полностью отказаться от никотина и алкоголя, что способствует выздоровлению.
Радикальные методы
Прием специальных препаратов и отказ от вредных привычек не всегда дают ожидаемый результат. В таких случаях кардиологи прибегают к радикальным методам, включая хирургическое вмешательство.
Одним из таких методов является реваскуляция миокарда — устранение дефицита кровоснабжения хирургическим путем. Для этого применяются аортокоронарное шунтирование, атеротомия, коронарная ангиопластика и другие процедуры.
Диета
Отказ от жареной и жирной пищи, а также фаст-фуда и переход на здоровое питание крайне важны при стенокардии. Люди с избыточным весом часто страдают заболеваниями сердечно-сосудистой системы. Здоровая пища поможет сбросить лишний вес и улучшить общее состояние организма.
При стенокардии рекомендуется употреблять:
- Каши:
- Гречневая и пшеничная крупы богаты витаминами и микроэлементами, такими как кальций, магний и железо, необходимые для нормальной работы сердца.
- Рисовая каша с изюмом и курагой пополнит запасы калия и магния, а также поможет вывести вредные вещества из организма.
- Пшеничная крупа содержит витамины группы B и E, которые регулируют углеводный обмен.
- Морская капуста (ламинария) – источник йода, фосфора, калия и магния, а также фолиевой кислоты, которая улучшает обмен веществ и способствует нормализации веса.
- Нежирные сорта мяса и рыбы – важные источники белка и Омега-3 кислот.
- Мед, молоко и нежирный творог – содержат много калия и кальция.
- Свежие овощи и фрукты – обогащают организм витаминами, повышают иммунитет и стабилизируют работу сердца.
Медики рекомендуют поддерживать водный баланс, ежедневно выпивая около 1,5-2 литров воды, а также включать в рацион разнообразные сухофрукты, грецкие орехи, фасоль и горох.
Клетчатка и сложные углеводы из этих продуктов помогут насытиться.
Прогнозы и последствия
Наиболее опасна нестабильная форма патологии, так как она чаще приводит к инфаркту миокарда и летальному исходу. Однако стабильная стенокардия, вызванная атеросклерозом коронарных артерий, также представляет серьезную угрозу, способную существенно ухудшить качество жизни пациента.
Своевременное обращение к специалистам помогает предотвратить прогрессирование заболевания и ухудшение клинической картины. Эффективная терапия позволяет контролировать состояние и улучшить прогноз. Современные методы диагностики позволяют быстро установить точный диагноз и начать лечение.
Профилактика стенокардии включает исключение факторов риска: борьбу с лишним весом, контроль артериального давления, переход на здоровое питание, а также полный отказ от никотина и алкоголя. Если диагноз уже установлен, необходимо избегать стрессов, эмоциональных нагрузок и чрезмерного волнения.
Перед длительной ходьбой рекомендуется принимать средства, уменьшающие нагрузку на сердце (например, Нитроглицерин, Нитромакс), и лечить сопутствующие заболевания (гипертонию, сахарный диабет, атеросклероз, ожирение).
Соблюдение предписаний лечащего врача, прием назначенных медикаментов и регулярный контроль специалистов помогают остановить прогрессирование болезни и вернуться к привычной жизни.