Инсульт — это трагедия, которая может затронуть как богатых, так и бедных, интеллектуалов и людей с простыми интересами. Врачи отмечают, что острое нарушение мозгового кровообращения становится все более распространенной патологией. Причинами этого являются хронический стресс, неправильное питание, недостаток физической активности, вредные привычки и отсутствие культуры профилактических визитов к врачу. Часто жертвами инсульта становятся бизнесмены, руководители, главы семей и активные люди, которые игнорируют тревожные симптомы, такие как периодическое повышение артериального давления, хронические головные боли или онемение конечностей.
Статистика показывает, что ежегодно в России от инсульта страдают более 450 000 человек — это население крупного города. Около трети пациентов умирают в первые дни после приступа, что зависит от масштабов повреждения мозга и своевременности оказания первой медицинской помощи. 70% выживших становятся инвалидами, сталкиваясь с временной или необратимой утратой функций: зрения, слуха, подвижности конечностей, способности к профессиональной деятельности или самообслуживанию.
Считается, что инсульт — это недуг пожилых людей. Хотя средний возраст пациентов составляет около 70 лет, в неврологических отделениях все чаще оказываются мужчины и женщины, не достигшие пенсионного возраста. Для них успешная реабилитация становится решающей, ведь нет ничего страшнее, чем стать обузой для престарелых родителей или детей, только начинающих самостоятельную жизнь.
Возможно ли полное восстановление после инсульта?
Чтобы ответить на этот вопрос, необходимо углубиться в неврологию. Это поможет лучше взаимодействовать с лечащим врачом.
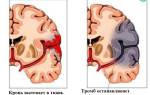
Инсульт — это внезапное нарушение кровообращения в головном или спинном мозге. Существуют два основных механизма:
- ишемия — закупорка артерии тромбом, пузырьком воздуха или другим инородным телом;
- кровоизлияние — разрыв сосуда, например, из-за высокого артериального давления.
При благоприятных обстоятельствах пациент с инсультом быстро попадает к врачам и избегает смерти. Но как оценить его шансы на выздоровление? В первые дни после приступа больной может быть без сознания, у него может развиться паралич конечностей, нарушиться работа тазовых органов, зрение, слух, речь и ориентация в пространстве. Жизнь некоторых пациентов поддерживается аппаратом искусственной вентиляции легких.
Прогноз можно оценить с помощью магнитно-резонансной томографии, которая позволяет врачам определить зону поражения и объем пострадавших нервных клеток. Однако эти данные ориентировочные, так как центральная нервная система человека обладает высокой пластичностью и иногда восстанавливается даже после серьезных травм и операций.
Оценку нарушений функций мозга проводит врач-невролог после обследования. В первые дни в стационаре он, основываясь на собранных данных и опыте, может предположить, как инсульт повлияет на способность пациента к самостоятельной жизни.
Темпы восстановления утраченных функций также важны: чем быстрее пациент восстанавливается, тем выше его шансы на полное выздоровление. Поэтому реабилитацию следует начинать через 24–48 часов после инсульта и продолжать активные меры в течение как минимум шести месяцев. У специалистов по нейрореабилитации есть понятие «окно» в полгода, когда есть шанс вернуть человека к полноценной жизни. Если этот период упущен, дальнейший прогноз восстановления обычно неблагоприятный.
Для пациентов, прошедших раннюю реабилитацию, важны и повторные курсы восстановительной терапии через год и более после инсульта. Даже небольшие улучшения, такие как восстановление мелкой моторики рук, речевых функций, повышение мышечного тонуса и способность ходить без трости, имеют большое значение для тех, кто хочет избавиться от последствий болезни.
Принципы эффективной реабилитации
Реабилитация после инсульта может показаться стандартной процедурой, но на самом деле это сложный процесс. В России восстановительная медицина только начинает развиваться, в основном в частных центрах, а в государственных учреждениях — в меньшей степени.
Опыт специалистов показывает, что наиболее эффективный подход к реабилитации — комплексный. В него должны входить врачи разных профилей, психологи и социальные работники. Важно учитывать не только физическое состояние пациента, но и его жизненную историю: уровень активности до инсульта, цели на будущее и отношения с близкими. Эти аспекты помогают реабилитологам определить цели восстановительных мероприятий и поддерживать мотивацию пациента. Часто именно упорство и оптимизм помогают пациентам превзойти прогнозы врачей и быстро восстановить здоровье.
Периоды восстановления после ишемического и геморрагического инсульта
Выделяют три периода постинсультной реабилитации:
- ранний восстановительный (первые 6 месяцев);
- поздний восстановительный (второе полугодие);
- период отдаленных последствий (от года и далее).
Важно начинать восстановительные мероприятия уже в первые дни после приступа. В этот период необходимо вовлечь пациента в реабилитацию. Ключевыми аспектами являются: оказание психологической помощи, ранняя активизация двигательных функций и составление плана дальнейшей реабилитации.
Методы и средства восстановления
Реабилитологи выделяют несколько основных направлений работы с пациентами, перенесшими инсульт. Программа восстановительных курсов и методы подбираются в зависимости от клинической картины и индивидуальных потребностей пациента.
Восстановление моторики и двигательных функций — одно из ключевых направлений реабилитации, определяющее возможность улучшения функционального состояния. Рекомендуются занятия с кинезио- и эрготерапевтом, а также методики PNF, Бобат и Маллиган в сочетании с массажем и физиотерапией.
Восстановление речи необходимо для возвращения пациента к полноценной социальной жизни. Наиболее эффективны индивидуальные занятия с логопедом и тренировки по методике ВокаСТИМ с использованием специального аппарата для разработки мышц гортани.
Восстановление функций век при их опущении достигается с помощью комплексных упражнений для глазодвигательных мышц под руководством офтальмолога, физиотерапевта и кинезитерапевта. В некоторых случаях требуется операция.
К сожалению, восстановить зрение при его утрате практически невозможно.
Восстановление памяти требует последовательных занятий с нейропсихологом и эрготерапевтом, а также самостоятельной работы — выполнения специальных упражнений на мышление, внимание и запоминание (например, решение кроссвордов и заучивание стихов). Врачи часто назначают медикаменты, стимулирующие высшую нервную деятельность.
Восстановление бытовых навыков — важное условие для самостоятельной жизни пациента после выписки из медицинского учреждения. Это позволяет избежать необходимости постоянного ухода со стороны сиделки или родственников и способствует уверенности пациента в своих силах. Эрготерапия помогает адаптироваться к привычным условиям жизни, восстанавливая навыки ухода за собой, управления бытовой техникой, автомобилем и работы за компьютером.
Несмотря на тяжелые испытания, которые приносит инсульт, важно сохранять дух и стремиться минимизировать последствия. Счастье человека во многом зависит от здоровья и независимости. Люди, успешно прошедшие реабилитацию, утверждают, что даже самая серьезная болезнь — это не тупик, а задача, решение которой может стать стимулом для новой насыщенной жизни.
Источник: www.kp.ru
Гемигипестезия- что это такое?
Гемигипестезия — это снижение чувствительности с одной стороны тела, вплоть до частичной или полной потери (анестезии), обычно связанной с поражением противоположной стороны головного мозга. При инсульте это проявляется острым нарушением кровоснабжения участка мозга, отвечающего за чувствительность или проводящие нервные пути.
В медицине и неврологии гемигипестезия имеет и другие синонимы. Её также называют снижением чувствительности по гемитипу (слева или справа).
Прием медикаментов
Для восстановления парализованной руки после инсульта врачи назначают:
- ноотропные средства;
- обезболивающие;
- нейропротекторы;
- стимуляторы.
Кроме того, пациент принимает препараты для очищения крови, витамины, антибиотики и антидепрессанты. Лечащий врач рассчитывает дозу и сроки курса с учетом индивидуальных особенностей пациента.
В первые недели после приступа пациенту назначают уколы и капельницы. Пероральные препараты начинают принимать только через несколько месяцев.
Другие методы восстановления
Современные медицинские центры предлагают различные процедуры для восстановления подвижности руки после инсульта:
- грязевые обертывания;
- арт-терапия;
- рефлексотерапия;
- иглоукалывание.
Эти методы пользуются высокой популярностью. Во время иглоукалывания выполняются тонкие проколы на теле. Возникающие электрические импульсы влияют на нервы и мышцы, отвечающие за работу и подвижность верхних конечностей.
Последствия
В результате нарушения кровообращения в сосудах, влияющих на мозговые клетки и ткани, образуется участок, изолированный от крови. Это приводит к недостатку кислорода, ферментов и питательных веществ, что вызывает гибель клеток и некроз.
Потеря клеток приводит к утрате некоторых функций:
- С психоэмоциональной точки зрения больной может стать уязвимым. Родственники часто отмечают, что после инсульта человек «стал другим». Подозрительность и страх быть брошенным или обузой — нормальные проявления постинсультных страхов. Важно проявлять терпение и такт; со временем восприятие может нормализоваться. Иногда требуется консультация психолога.
- Нарушение двигательных функций — одна из наиболее частых проблем после инсульта. В зависимости от тяжести болезни возможен полный или частичный паралич. При должном уходе и физиотерапии двигательные функции могут восстанавливаться.
- Специфическим признаком инсульта является расстройство речи. Возможны трудности с произношением, пониманием или формулировкой фраз и слов. Необходимы специальные речевые упражнения.
- Нарушение функции глотания проявляется в неспособности ощущать пищу или напитки на одной стороне губ. Больному может понадобиться заново учиться глотать.
- Согласно медицинской статистике, у 10% пациентов, перенесших инсульт, развивается эпилепсия. Это следует учитывать при планировании реабилитации.
Упражнения для восстановления рук
Пациентам, перенесшим инсульт, рекомендуется в первую очередь тренировать пальцы. Это помогает активизировать мозговые функции и восстанавливать движения руки.
- Растирайте и размините каждый палец по 15 секунд.
- Сядьте, положите ладони на бедра, максимально раздвинув пальцы. Поднимайте каждый палец вверх, начиная с мизинца и заканчивая большим. Затем переверните руки ладонями вверх и повторите то же самое. Упражнение выполняйте не менее 10 раз. Чем сложнее, тем больше времени стоит уделять этому упражнению.
- Сядьте, ладони положите на бедра ближе к коленям. Вращайте пальцами по очереди. Переверните ладони и продолжайте гимнастику. Это упражнение развивает мелкую моторику, что положительно сказывается на работе мозга. Выполняйте 7 раз.
- Максимально раздвиньте все пальцы, затем сожмите их в кулак. Повторяйте это упражнение для восстановления руки 5 раз.
- В сидячем или лежачем положении работайте пальцами ног. Сначала потяните их на себя, затем растопырьте, после чего наклоните в обратную сторону и сожмите. Упражнение повторяйте 10 раз.
- Сцепите руки замком и по очереди поднимайте пальцы. Например, сначала большой на правой руке, затем на левой. Закончив на мизинцах, продолжайте в обратном порядке 10 раз.
- Щелкайте пальцами по очереди, начиная с большого и указательного. Повторяйте 5 раз.
Врачи рекомендуют использовать специальные принадлежности для разминки пальцев. Например, массажные мячики, напоминающие ежика. Их можно перекидывать из одной руки в другую, массировать кисти и пальцы. Каждый день пациент должен заниматься с мячиком не менее 3 минут.
На восстановление правой руки положительно влияет упражнение с двумя мячиками, которые можно перекатывать в ладонях.
Особенности кровоснабжения спинного мозга
Питание спинного мозга обеспечивается ветвями позвоночной, шейной, межреберной, крестцовой и поясничных артерий, а также аорты.
Из сосудов позвоночно-подключичного и аортального бассейна выходят две задние и одна передняя спинномозговая артерия. Задние артерии проходят вдоль задних корешков нервных отростков, а передняя артерия подходит к продольной щели. Все три сосуда продолжаются до окончания спинного мозга.
Позвоночно-подключичные артерии снабжают шейный и частично грудной отдел, а ответвления аорты — другие отделы спинного мозга.
Внутри позвоночного столба все сосуды соединяются анастомозами.
Тренажеры для восстановления пальцев и кисти
В дополнение к гимнастике и специальным упражнениям врачи рекомендуют использовать другие методы для восстановления верхних конечностей после инсульта.
-
Кубик Рубика эффективно развивает пальцы. Его использование тренирует изгибы кисти, разминает фаланги и укрепляет мышцы. Этот тренажер способствует развитию мелкой моторики. При поворотах плоскостей кубика задействуются различные мышцы рук. Больному необходимо использовать все пальцы, обхватывая кубик, что требует дополнительных усилий.
-
Лепка фигурок из пластилина или сборка конструктора также положительно сказываются на восстановлении.
-
Врачи советуют уделять время играм в шашки и шахматы. Эти игры развивают не только пальцы и кисть, но и память с мышлением.
На этапе восстановления больным особенно сложно отрабатывать мелкие движения. Для этого можно использовать различные тренажеры для пальцев. Также полезно разбрасывать по столу спички и пуговицы, чтобы затем собрать их.
Средства народной медицины
Чтобы восстановить левую руку после инсульта, можно использовать нетрадиционные методы. Однако перед их применением важно проконсультироваться с врачом.
Среди популярных народных средств:
- мед с маточным молочком;
- мазь из сосновых иголок и лаврового листа (втирайте в пораженную руку);
- настойка из цветков горной арники;
- средство из софоры японской;
- травяные сборы с пустырником, мятой и зверобоем.
При восстановлении важно помнить, что все методы лечения, включая народные средства и реабилитационные мероприятия, должны быть направлены на улучшение кровообращения в руке. Хороший массаж поможет ускорить процесс выздоровления.
Можно искать и другие методы восстановления, но контроль должен оставаться за лечащим врачом. Он учитывает индивидуальные особенности пациента и принимает решения на основе этого. Только так восстановление руки после инсульта будет эффективным.
Основополагающие принципы терапии
К занятиям ЛФК после инсульта приступают в первые дни реабилитации, как только состояние пациента позволяет выполнять легкие физические упражнения. Период восстановления включает комплекс процедур, направленных на возвращение утраченных функций.
Принципы лечения больных после инсульта:
- Ранняя реабилитация с первых суток после приступа (при стабильном состоянии пациента) для ускорения восстановления функций и предотвращения вторичных последствий (тромбофлебитов, пневмонии, пролежней, дистрофии мышц).
- Лечение начинается в отделении неврологии и продолжается в специализированном центре.
- Пациенты и их родственники должны участвовать в восстановительном процессе, включая выполнение упражнений и рекомендации на дому.
Прогноз на восстановление
Чаще всего инсульт поражает пожилых людей, у которых часто возникает паралич рук. В большинстве случаев возможно полное выздоровление, если пациент соблюдает рекомендации врача и правила реабилитации.
На восстановление руки после инсульта требуется 6 месяцев, а иногда и до 1 года. Однако после повторного приступа вылечить паралич, онемение или потерю чувствительности бывает сложно, и многие пациенты остаются инвалидами.
Чтобы предотвратить осложнения, важно своевременно обращаться к врачу. Он поставит точный диагноз и назначит лечение, особенно если нарушения развиваются на начальной стадии.
Диета в реабилитации после инсульта.
Диетотерапия при реабилитации после инсульта схожа с диетой при атеросклерозе (диета №10), так как атеросклероз мозговых сосудов часто приводит к инсультам.
Принципы диеты:
- Уменьшить общее потребление жиров, особенно насыщенных жирных кислот (сливочное масло, животный жир), а также продуктов, богатых холестерином. Потребление соли должно составлять 3-5 г в сутки.
- Увеличить потребление клетчатки и сложных углеводов, содержащихся в овощах и фруктах, а также полиненасыщенных жирных кислот, которые содержатся в рыбе, морепродуктах и жидком растительном масле.
Строгость диеты зависит от состояния пациента. Особое внимание следует уделять больным с факторами риска повторного инсульта: курение, избыточный вес, повышенное давление и высокий уровень холестерина. В некоторых случаях может потребоваться медикаментозная терапия.
Рекомендуется исключить жирную жареную пищу, особенно свинину и баранину, крепкие мясные бульоны, соленья и избыточное количество соли. В рацион следует включить нежирные сорта мяса в отварном или запеченном виде и регулярно употреблять рыбу, которая помогает снижать уровень холестерина. Фрукты и овощи лучше есть в сыром виде. Молоко и молочные продукты следует заменить на нежирные, такие как йогурт и маложирные сыры. Предпочтение стоит отдавать хлебу из муки грубого помола и хлебу с отрубями.
В первые дни после инсульта рекомендуется готовить пищу в отварном и протертом виде для облегчения потребления и усвоения.
Левосторонняя и правосторонняя гемигипестезия
Гемигипестезия может быть левосторонней или правосторонней, в зависимости от локализации патологического очага в головном мозге.
Снижение чувствительности в конечностях наблюдается на стороне, противоположной очагу, и в основном затрагивает поверхностную чувствительность (ЧТ).
При поражении чувствительных путей задней ножки внутренней капсулы происходит выпадение всех видов ЧТ на противоположной стороне тела. Часто это сочетание с поражением других проводящих путей.
Причины
- Основной причиной является ишемический инсульт (ИИ), возникающий в ветвях внутренней сонной артерии (ВСА). Эти ветви кровоснабжают кору лобной, теменной и височных долей, белое вещество подкорки и внутреннюю капсулу. Гемигипестезия (ГГЗ) возникает при закупорке интракраниального отдела ВСА и сопровождается гемипарезом контрлатерального типа (изменения в двигательной сфере с противоположной стороны тела).
- ГГЗ, вплоть до гемианестезии (ГАЗ), наблюдается при инфарктах в ветвях средней мозговой артерии (СМА), которая отвечает за кровоснабжение коры височной и теменной долей, узлов подкорки и внутренней капсулы (ВК). Если поражен ствол СМА до отхождения глубоких ветвей, возникает тотальный ИИ, для которого характерны ГАЗ, грубая гемиплегия и гемианопсия (слепота половины поля зрения). При поражении ветвей проявления менее выражены.
- При инсультах в вертебробазилярном бассейне, когда закупоривается задняя нижняя мозжечковая артерия (ЗНМА), развивается синдром Валленберга-Захарченко. Он характеризуется болевой и температурной гемигипестезией лица на стороне поражения, мозжечковой атаксией, синдромом Горнера (птоз, миоз, энофтальм), параличом глотки, дисфагией, дисфонией, дизартрией. На противоположной стороне наблюдаются болевая и температурная гемигипестезия в туловище и конечностях, а также головокружение, тошнота и рвота. Этот синдром является одной из разновидностей альтернирующего синдрома, встречающегося при стволовом инсульте. ГГЗ может быть таламическим типом нарушения чувствительности, возникающим при поражении таламуса или зрительных бугров, составляя примерно 25% всех случаев инсультов вертебробазилярного бассейна.
- При поражении мелких артериальных ветвей головного мозга развивается лакунарный инсульт (ЛИ), приводящий к ГГЗ по болевому и температурному типам, известному как «чисто сенсорный микроинсульт». Эти проявления могут сочетаться с двигательными нарушениями при поражении задней ножки ВК, передней ножки или колена ВК и таламуса (так называемый «сенсомоторный микроинсульт»).
- При геморрагическом инсульте (ГИ) с кровоизлияниями в базальные ядра (БЯ) и ВК также возникает Г
Виды снижения чувствительности по гемитипу
Снижение чувствительности в конечностях наблюдается на стороне тела, противоположной очагу поражения в головном мозге. Преобладает снижение глубоких видов чувствительности:
- пространственное чувство положения тела и конечностей (мышечно-суставная чувствительность);
- двухмерно-пространственная (определение давления и массы тела);
- вибрационная (восприятие колебаний);
- кожно-кинестетическая (определение направления сдвига кожной складки).
Эти нарушения часто сопровождаются гиперпатией, когда искажается порог восприятия, включая боль. Пациенты не могут отличить холодный предмет от горячего, а слабый болевой импульс вызывает сильные болевые ощущения.
Боли таламического характера жгучие, периодически усиливаются и плохо поддаются терапии. При поражении чувствительных путей задней ножки внутренней капсулы возникает контрлатеральная гемигипестезия (ГГЗ) или гемигипералгезия (ГАЗ).
При поражении коры полушарий головного мозга возникают парестезии — покалывание, ощущение ползания мурашек и онемение на одной стороне верхней губы, языка, лица, руки или ноги. Эти ощущения могут проявляться в виде фокальных чувствительных пароксизмов.
Если поражен ствол головного мозга, развивается расстройство поверхностной чувствительности (болевой, температурной и частично тактильной) по альтернирующему типу в виде ГАЗ, например, при остро нарушении мозгового кровообращения в вертебробазилярной области.
Восстановление чувствительности после инсульта
Для успешного восстановления сенсорной функции необходимо предотвратить прогрессирование патологического процесса и, по возможности, устранить его. Поэтому терапия инсультов начинается как можно раньше, в «терапевтическом окне» (первые 2-5 часов от начала заболевания), в условиях неврологического стационара.
При геморрагических инсультах (внутримозговых кровоизлияниях), особенно если имеется гематома белого вещества больших полушарий, проводится хирургическое лечение (краниотомия в лобно-височной области через сильвиеву борозду). Это позволяет удалить гематому, добиться регресса неврологической симптоматики и избежать опасных осложнений, таких как отек головного мозга.
При ишемических инсультах, если при компьютерной томографии в просвете сосуда обнаружен тромб или эмбол, вызывающий ишемию участка головного мозга, и при отсутствии противопоказаний (нарушения сознания, отсутствие кровоизлияний и кровотечений, легкая степень неврологических нарушений) проводится тромболитическая терапия. Она включает внутривенное введение тканевого активатора плазминогена (актилизе) с последующей профилактической антикоагулянтной терапией.
При закупорке вертебробазилярной системы применяется механическое удаление эмбола (эмболэктомия) или жировой бляшки (каротидная эндартерэктомия). Также назначаются препараты, улучшающие реологические свойства крови.
Важно выполнять активные и пассивные движения, заниматься лечебной гимнастикой с инструктором, применять физиотерапевтические процедуры (электростимуляцию, методы биологической обратной связи), массаж и иглорефлексотерапию. Чем более выражен неврологический дефицит в конце первого месяца болезни, тем менее вероятно полное восстановление.
Наилучший прогноз наблюдается при лакунарном инсульте, когда возможно полное восстановление чувствительности в ближайшие недели или месяцы. Острые нарушения мозгового кровообращения с грубой неврологической симптоматикой требуют более длительного восстановления. Расстройства чувствительности могут сохраняться в течение нескольких месяцев или даже лет.
Иногда полное восстановление не удается, и нарушения чувствительной сферы могут остаться, но не будут существенно ограничивать жизнедеятельность человека. Важно знать об этом, если есть такие расстройства.